Vol. 20 - Num. 78
Revisiones
Síndrome de hipomineralización incisivo-molar
Ascensión Alfaro Alfaroa, Isabel Castejón Navasb, Rafael Magán Sánchezb, M.ª Jesús Alfaro Alfaroc
aOdontologa. CAP USBD 7. Albacete. España.
bFacultad de Odontología. Universidad de Murcia. España.
cEnfermera. Albacete. España.
Cómo citar este artículo: Alfaro Alfaro A, Castejón Navas I, Magán Sánchez R, Alfaro Alfaro MJ. Síndrome de hipomineralización incisivo-molar. Rev Pediatr Aten Primaria. 2018;20:183-8.
Publicado en Internet: 20-06-2018 - Número de visitas: 129397
Resumen
La hipomineralización de incisivos y molares es un trastorno de desarrollo de los primeros molares y de los incisivos permanentes. El esmalte afectado es frágil y se puede desprender fácilmente, dejando expuesta la dentina, lo cual favorece la sensibilidad dentinaria y el desarrollo de lesiones cariosas. Los posibles factores etiológicos se asocian a alteraciones durante la gestación y a algunas enfermedades de la primera infancia. Los pacientes afectados por hipomineralización de incisivos y molares exhiben signos y síntomas clínicos definidos, lo que permite clasificarlos de acuerdo con la gravedad y con las características de la hipomineralización. El tratamiento de los niños afectados por hipomineralización de incisivos y molares debe ir dirigido, en primer lugar, al diagnóstico de las lesiones y al establecimiento del riesgo de caries. Cuando se presenten molares con ruptura del esmalte y exposición dentinaria, se debe emplear un manejo integral con control de la conducta y la ansiedad, con el objetivo de ofrecer a los pacientes un tratamiento sin dolor que permita la restauración y el mantenimiento de una salud bucal adecuada, por lo que es importante establecer medidas de control de la caries.
Palabras clave
● Anomalías dentarias ● Dentición ● Desmineralización dentalINTRODUCCIÓN
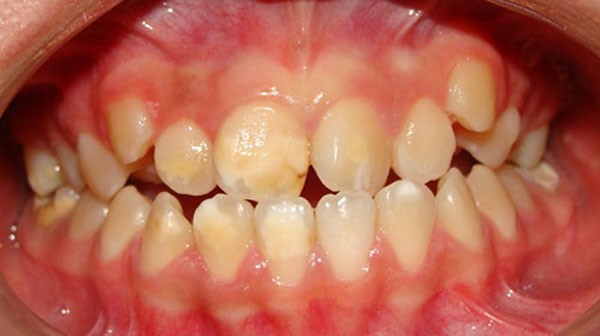
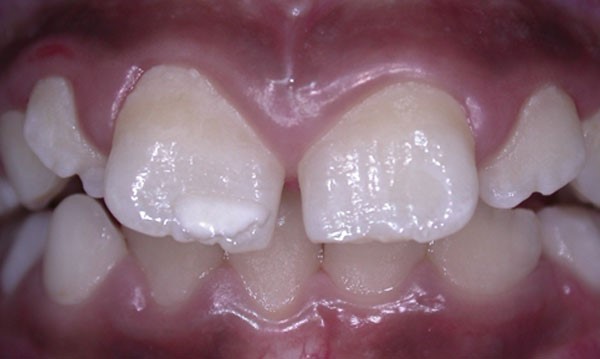
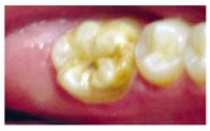
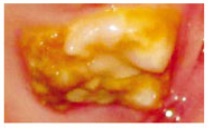
Los defectos de desarrollo del esmalte son clasificados clásicamente como opacidades delimitadas, opacidades difusas e hipoplasias. Las opacidades se definen como un defecto cualitativo del esmalte que se caracteriza por una disminución de la mineralización (hipomineralización), mientras que la hipoplasia se define como un defecto cuantitativo producido por la falta de producción en determinadas zonas de la matriz del esmalte. Cuando hablamos de alteraciones del esmalte, clásicamente la atención se ha centrado en una alteración genética de baja prevalencia, la amelogénesis imperfecta, y en la fluorosis dental. Sin embargo, a partir de la década pasada otra anomalía adquirida ha preocupado a los dentistas de todo el mundo: la alteración de la mineralización del esmalte que afecta a los primeros molares permanentes e incisivos, denominada síndrome de hipomineralización de incisivos y molares (HIM)1 (Fig. 1 y 2).
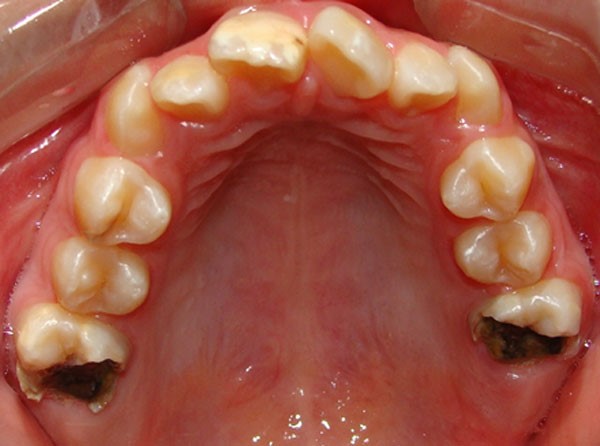
| Figura 2. Fotografía oclusal: hipomineralización grave, en la que se observa la destrucción de los molares afectados |
|---|
 |

La hipomineralización del esmalte de los primeros molares permanentes es la más común de las alteraciones del desarrollo que se observan en los dientes. Se estima que la prevalencia de estas anomalías oscila entre el 2,4 y el 40,2%2.
ANTECEDENTES
El primer caso documentado de HIM data del año 1970, pero no fue hasta el año 2003 cuando fue aceptado como entidad patológica en la Reunión de la Academia Europea de Odontopediatría, en Atenas3.
Alaluusua4,5 publicó en 1996 dos estudios en los que describieron los defectos de la mineralización en los primeros molares permanentes. En 2001 se publicaron tres estudios sobre la prevalencia de los defectos del esmalte en primeros molares permanentes. Leppaniemi6 (2001) usó los criterios de Alaluusua, mientras que Weerheijm7,8 (2001) utilizó el índice de Defectos del Desarrollo del Esmalte, que adaptaron para poder describir el fenómeno de hipomineralización de los primeros molares permanentes. Los autores de estos estudios, en el congreso de la Asociación Europea de Odontopediatría que se celebró en Bergen en 2000, concluyeron que habían descrito en sus trabajos la misma alteración, por lo que acordaron una definición y una nomenclatura para la HIM7.
Durante la reunión de la Asociación Europea de Odontopediatría en Atenas (2003) se establecieron los criterios para realizar estudios epidemiológicos de la HIM, los mismos que pueden ser utilizados en la práctica clínica3,9.
Se deben examinar los primeros molares permanentes e incisivos (cuatro molares, ocho incisivos). El examen clínico se debe realizar después de la limpieza dental, con los dientes húmedos. La mejor edad para realizar la búsqueda de HIM es a los ocho años.
En cada uno de los 12 dientes se debe registrar: ausencia o presencia de opacidades, ruptura poseruptiva del esmalte, restauraciones atípicas, extracción debida originalmente a HIM y molares o incisivos sin erupcionar.
De estos y otros estudios encontrados al respecto, en relación con la prevalencia se puede concluir10: 1) la prevalencia del síndrome incisivo molar está aumentando; 2) en todos los casos hay afectación de molares y ocasionalmente de los incisivos, dándose esta afectación cuando están afectados dos o más molares permanentes; 3) no presenta predilección por el sexo ni la raza, y 4) Se da igual tanto en población de nivel socioeconómico alto como bajo11.
ETIOLOGÍA
Para explicar el porqué de las alteraciones de la mineralización del esmalte, es necesario saber las causas de estas. Para ello hay que remontarse a las etapas en las cuales los dientes se estaban formando, ya que es en ese momento en el que ciertos factores dejan su huella en los dientes, ya sea con opacidades (manchas) o como hipoplasia12,13.
Las hipoplasias se producen en la fase de aposición de la odontogénesis, dejando una capa de esmalte patológicamente fina o hipoplásica. Durante la maduración, si la matriz del esmalte no está degradada ni reabsorbida, produce una capa de esmalte de grosor normal, pero patológicamente blanda.
El cuadro clínico es de origen sistémico, y se asocia con alteraciones sistémicas o agresiones ambientales que ocurren durante los primeros años de vida14,15.
En la mayoría de los casos se combinan varios factores, agravando la patología. Entre los factores de riesgo o predisponentes están los siguientes16,17:
- Factores prenatales: episodios de fiebre materna, infecciones virales del último mes de embarazo.
- Factores perinatales: prematuridad, bajo peso al nacer, partos prolongados.
- Factores posnatales que actúan principalmente en el primer año de vida: problemas respiratorios, otitis, alteraciones del metabolismo calcio-fósforo, exposición a diaxinas debido a lactancia materna prolongada, alteraciones gastrointestinales, uso prolongado de medicación (amoxicilina), varicela, deficiencia de vitamina D y problemas cardiacos.
CLÍNICA
En la exploración de un diente con hipomineralización podemos apreciar opacidades que varían de color blanco tiza al amarillo-marrón y los límites del esmalte normal son lisos y regulares debido a la alteración de la matriz. Por lo general, las zonas afectadas suelen ser las cúspides de los molares y los bordes incisales de los incisivos18.
La porosidad es variable según la magnitud del defecto: las opacidades amarillo-marrón son más porosas y ocupan todo el espesor del esmalte (mayor gravedad). Las blancas son menos porosas y se localizan en el interior del órgano del esmalte. El esmalte hipomineralizado puede fracturarse con facilidad, debido a su fragilidad y poco espesor, lo que puede dejar desprotegida a la dentina y favorecer el desarrollo precoz de caries y de erosión. Los dientes afectados con esta patología son más sensibles al frío y al calor y, por tanto, difíciles de anestesiar. Estos dientes pueden presentar, también, una grave molestia para el niño debido a la alta sensibilidad a los cambios térmicos, o de dolor a la técnica de cepillado o en la aplicación de flúor.
Según Preusser19 existen diferentes grados de afectación:
- Grado 1: las opacidades se localizan en áreas que no suponen tensión para el molar (zonas de no oclusión).
- Grado 2: esmalte hipomineralizado de color amarillento-marrón con afectación de las cúspides, con pérdida leve de sustancia y sensibilidad dental. Las opacidades suelen hallarse en el tercio incisal-oclusal.
- Grado 3: deficiencia mineral en gran escala con coloraciones amarillentas-marrones y grandes defectos en la corona, con gran pérdida de esmalte y, en algunos casos, destrucción coronaria. En estos casos se suele producir fracturas de esmalte poserupción e hipersensibilidad.
Mathu-Muju20 propone la clasificación expuesta en la Tabla 1.
| Tabla 1. Criterios de gravedad de la HIM20 | ||
|---|---|---|
| HIM leve | HIM moderada | HIM grave |
|
Opacidades bien delimitadas en zonas sin presión masticatoria Opacidades aisladas Esmalte íntegro en zonas de opacidades Sin historia de hipersensibilidad dentaria Sin caries asociada a los defectos del esmalte Si está involucrado un incisivo, su alteración es leve |
Restauraciones atípicas Opacidades bien delimitadas en el tercio oclusal, sin fractura poseruptiva de esmalte o caries limitadas a una o dos superficies, sin involucrar cúspides Sensibilidad dentaria normal Los pacientes o sus padres expresas frecuentemente preocupación por la estética |
Fracturas de esmalte en el diente erupcionado Historia de sensibilidad dental Amplia destrucción por caries asociadas a esmalte alterado Destrucción coronaria de rápido avance y compromiso pulpar Restauraciones atípicas defectuosas Los pacientes o sus padres expresan frecuentemente preocupación por la estética |
 |
 |
 |

DIAGNÓSTICO
El diagnóstico lo hacemos siguiendo los criterios publicados en 2003 por la Academia Europea de Odontopediatría9 que son los siguientes:
- Primer criterio. Opacidades delimitadas. Alteraciones en la translucidez del esmalte de espesor normal, bien delimitadas, variables en grado, de superficie lisa, pudiendo el color variar entre blanco, amarillo o marrón.
- Segundo criterio. Fracturas del esmalte poserupción. Pérdida de la superficie del esmalte inicialmente formada, después de la erupción. La pérdida del esmalte está frecuentemente asociada a una opacidad delimitada preexistente.
- Tercer criterio. Restauraciones atípicas. El tamaño y la forma de las restauraciones de uno o más primeros molares no sigue el patrón de caries de los restantes dientes del individuo. Normalmente son restauraciones amplias que invaden las cúspides. Pueden verse opacidades en el contorno de las restauraciones. Restauraciones en la cara vestibular de los incisivos no relacionadas con traumatismos.
- Cuarto criterio. Exodoncias de primeros molares permanentes debido a HIM. Ausencia de un primer molar permanente por exodoncia, asociada a opacidades o restauraciones atípicas en los restantes primeros molares o incisivos. Ausencia de todos los primeros molares permanentes en una dentición saludable, con opacidades bien delimitadas en los incisivos. No es probable que los incisivos sean extraídos por HIM.
- Quinto criterio. Diente no erupcionado. Primer molar o incisivo permanente para ser examinado que no está erupcionado.
TRATAMIENTO
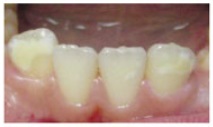
El tratamiento de los niños afectados por HIM debe ir dirigido, en primer lugar, al diagnóstico de las lesiones y al establecimiento del riesgo de caries21,22. Cuando se presenten dientes con pérdida de esmalte y de dentina desmineralizada se debe emplear un manejo integral con control de la conducta y la ansiedad, con el objetivo de ofrecer a los pacientes un tratamiento sin dolor que permita la colocación de restauraciones con larga vida útil y el mantenimiento de una salud bucal adecuada, por lo que es importante establecer medidas de control de la caries23.
Los retos a los que nos enfrentamos al tratar a este tipo de pacientes son un adecuado nivel de anestesia, un buen diseño de la cavidad y una selección apropiada de los materiales de restauración23,24 (Fig. 3).
PREVENCIÓN
Es muy importante iniciar con un enfoque preventivo en cuanto se realice el diagnóstico a una edad temprana, por lo que es importante brindar recomendaciones a los padres para el manejo preventivo de la HIM. Por ejemplo, se le debe indicar a un paciente con HIM la utilización de un dentífrico que contenga una concentración de fluoruro de al menos mil partes por millón25,26.
En cuanto al uso de selladores de fosas y fisuras, Mathu-Muju20 sugiriere que se debe utilizar un pretratamiento con hipoclorito de sodio al 5% para remover las proteínas intrínsecas del esmalte y tuvieron una gran retención cuando se utilizaron adhesivos de quinta generación antes de colocar el sellador.
Cuando se establece el diagnóstico de HIM, y los molares están en erupción, se pueden utilizar cementos de ionómero de vidrio como sellador y, dado que su retención es pobre, en cuanto el diente completa su erupción deben remplazarse con sellador de fosas y fisuras a base de resinas25,27.
CONCLUSIONES
La HIM es una patología de origen sistémico que se asocia con alteraciones sistémicas o agresiones ambientales que ocurren durante los tres primeros años de vida, que afectan la fase de transición de los ameloblastos, y que se traduce clínicamente en un esmalte con hipomineralización. La prevalencia de la HIM parece aumentar en diversos países, y aunque no tenemos datos epidemiológicos en nuestro país, en este trabajo presentamos ejemplos de niños mexicanos con esta patología. Los niños con HIM tienen mayores necesidades de tratamiento, ya que el esmalte de los molares hipomineralizados puede sufrir fracturas, por lo que son más susceptibles de formar lesiones de caries y, por lo tanto, representan un serio problema al que se enfrenta el odontopediatra. La temprana identificación de estos niños permitirá la monitorización de los primeros molares permanentes, para así asegurar que la remineralización y las medidas preventivas se incorporen a las prácticas higiénicas tan pronto las superficies afectadas sean accesibles al cepillado y a la aplicación de materiales restauradores preventivos.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
HIM: hipomineralización de incisivos y molares.
BIBLIOGRAFÍA
- Mangum JE, Crombie FA, Kilpatrick N, Manton DJ, Hubbard MJ. Surface integrity governs the proteome of hypomineralized enamel. J Dent Res. 2010;89:1160-5.
- Lygidakis NA, Wong F, Jälevik B, Vierrou AM, Alaluusua S, Espelid I. Best clinical practice guidance for clinicians dealing with children presenting with molar-incisor-hypomineralisation (MIH): an EAPD policy document. Eur Arch Paediatr Dent. 2010;11:75-81.
- Weerheijm KL, Mejáre I. Molar incisor hypomineralization: a questionnaire inventory of its occurrence in member countries of the European Academy of Paediatric Dentistry (EAPD). Int J Paediatr Dent. 2003;13:411-6.
- Alaluusua S, Lukinmaa PL, Vartiainen T, Partanen M, Torppa J, Tuomisto J. Polychlorinated dibenzo-p-dioxins and dibenzofurans via mother’s milk may cause developmental defects in the child’s teeth. Environ Toxicol Pharmacol. 1996;1:193-7.
- Alaluusua S, Lukinmaa PL, Koskimies M, Pirinen S, Hölttä P, Kallio M, et al. Developmental dental defects associated with long breast feeding. Eur J Oral Sci. 1996;104:493-7.
- Leppäniemi A, Lukinmaa PL, Alaluusua S. Nonfluoride hypomineralizations in the permanent first molars and their impact on the treatment need. Caries Res. 2001;35:36-40.
- Weerheijm KL, Groen HJ, Beentjes VE, Poorterman JH. Prevalence of cheese molars in eleven-year-old Dutch children. ASDC J Dent Child. 2001;68:259-62, 229.
- Weerheijm KL, Jälevik B, Alaluusua S. Molar-incisor hypomineralization. Caries Res. 2001;35:390-1.
- Weerheijm KL, Duggal M, Mejàre I, Papagiannoulis L, Koch G, Martens LC, et al. Judgement criteria for molar incisor hypomineralisation (MIH) in epidemiologic studies: a summary of the European meeting on MIH held in Athens, 2003. Eur J Paediatr Dent. 2003;4:110-3.
- Massignan C, Ximenes M, da Silva Pereira C, Dias L, Bolan M. Prevalence of enamel defects and association with dental caries in preschool children. Eur Arch Paedriatr Dent. 2016;17:461-6.
- Hysi D, Kuscu OO, Droboniku E, Toti C, Xhemmica L, Caglar E. Prevalence and aetiology of Molar-Incisor Hypomineralization among children aged 8-10 years in Tirana, Albania. Eur J Paediatr Dent. 2016;17:75-9.
- Simmer JP, Hu JC, J. Dental enamel formation and its impact on clinical dentistry. Dent Educ. 2001;65:896-905.
- Martinović B, Ivanovic M, Milojkovic Z, Mladenovic R. Analysis of the mineral composition of hypomineralized first permanent molars. Vojnosanit Pregl. 2015;72:864-9.
- Serna C, Vicente A, Finke C, Ortiz AJ. Drugs related to the etiology of molar incisor hypomineralization: a systematic review. J Am Dent Assoc. 2016;147:120-30.
- Kuscu OO, Sandalli N, Dikmen S, Ersoy O, Tatar I, Turkmen I, et al. Association of amoxicillin use and molar incisor hypomineralization in piglets: visual and mineral density evaluation. Arch Oral Biol. 2013;58:1422-33.
- Whatling R, Fearne JM. Molar incisor hypomineralization: a study of aetiological factors in a group of UK children. Int J Paed Dent. 2008;18:155-62.
- Andrade NS, Pontes AS, de Sousa Paz HE, de Moura MS, Moura LF, de Lima MD. Molar incisor hypomineralization in HIV-infected children and adolescentes. Spec Care Dentist. 2017;37:28-37.
- Ferreira L, Paiva E, Ríos H, Boj J, Espasa E, Planells P. Hipomineralization incisivo-molar: su importancia en Odontopediatría. Odontol Pediatr. 2005;13:54-9.
- Preusser SE, Ferring V, Wleklinski C, Wetzel WE. Prevalence and severity of molar incisor hypomineralization in a region of Germany - a brief communication. J Public Health Dent. 2007;67:148-50.
- Mathu-Muju K, Wright JT. Diagnosis and treatment of molar incisor hypomineralization. Compend Contin Educ Dent. 2006;27:604-10; quiz 611.
- Willmott NS, Bryan RA, Duggal MS. Molar-incisor-hypomineralisation: a literature review. Eur Arch Paediatr Dent. 2008;9:172-9.
- William V, Messer LB, Burrow MF. Molar incisor hypomineralization: review and recommendations for clinical management. Pediatr Dent. 2006;28:224-32.
- Elhennawy K, Schwendicke F. Managing molar-incisor hypomineralization: a systematic review. J Dent. 2016;55:16-24.
- Leal SC, Oliveira TRM, Ribeiro APD. Do parents and children perceive molar-incisor hypomineralization as an oral health problem? Int J Paediatr Dent. 2017;27:372-9.
- Pasini M, Giuca MR, Scatena M, Gatto R, Caruso S. Molar incisor hypomineralization treatment with casein phosphopeptide and amorphous calcium phosphate in children. Minerva Stomatol. 2018;67:20-5.
- European Academy of Paediatric Dentistry. Guidelines on the use of fluoride in children: an EAPD policy document. Eur Arch Paediatr Dent. 2009;10:129-35.
- William V, Burrow MF, Palamara JE, Messer LB. Microshear bond strength of resin composite to teeth affected by molar hypomineralization using 2 adhesive systems. Pediatr Dent. 2006;28:233-41.