Vol. 14 - Num. 54
Originales
Encuesta sobre las actitudes de los profesionales ante la lactancia materna
M Sánchez Ercea, P Traver Cabrerab, José Galbe Sánchez-Venturac
aMIR-Pediatría. Hospital Miguel Servet. Zaragoza. España.
bPediatra. CS Sector II. Zaragoza. España.
cPediatra. CS Torrero La Paz. Zaragoza. España.
Cómo citar este artículo: Sánchez Erce M, Traver Cabrera P, Galbe Sánchez-Ventura J. Encuesta sobre las actitudes de los profesionales ante la lactancia materna. Rev Pediatr Aten Primaria. 2012;14:107-13.
Publicado en Internet: 05-07-2012 - Número de visitas: 22079
Resumen
Introducción: la Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia (IHAN) pretende mejorar la calidad de la atención prestada por los distintos centros sanitarios, ya sean hospitales o centros de Atención Primaria con el objetivo de mejorar la calidad de la interacción madre-padre y recién nacido, mejorando asimismo las tasas de lactancia materna (LM) y el bienestar general de las familias. La mayor parte de estas medidas requieren para su implantación unas actitudes favorables por parte de los profesionales, ya que no siempre precisan de medios o utillajes complejos, por lo que su puesta en marcha en hospitales y centros de salud es más una cuestión de motivación que de medios costosos.
Material y métodos: se realiza una encuesta dirigida a profesionales relacionados con la salud infantil para conocer sus actitudes respecto a la LM. Esta encuesta se distribuye vía Internet en el ámbito de las listas de distribución de la Asociación Española de Pediatría de Atención Primaria (AEPap).
Resultados: se recogen 431 encuestas, de las cuales el 70% son de pediatras, el 11% de matronas, el 8% de médicos de familia y enfermeras y el 4% de otros profesionales. El 63% conoce la iniciativa IHAN. El 45% de los encuestados dispone de un documento escrito sobre LM, y aproximadamente el 58,7% conoce algún grupo de apoyo a la LM. El 32% realiza la primera vista del recién nacido en la primera semana de vida. El 62,5% aconsejan introducir la alimentación complementaria pasados los seis meses. El 82,5% recomienda el uso de medidas no farmacológicas para el tratamiento del dolor. El 37% conoce y usa las gráficas de crecimiento de la Organización Mundial de la Salud. El uso de estas gráficas se correlaciona con el consejo sobre alimentación complementaria pasados los seis meses.
Discusión: no se apreciaron correlaciones entre un consejo de alimentación complementaria más precoz con el hecho de haber recibido ayudas de la industria de sucedáneos de LM.
Palabras clave
● Lactancia materna ● Práctica profesionalINTRODUCCIÓN
Desde hace unos pocos años viene desarrollándose la iniciativa “centros de salud amigos de los niños” derivada de la iniciativa “hospitales amigos de los niños”1 (IHAN). Estas iniciativas pretenden mejorar la calidad de la atención prestada por los distintos centros sanitarios ya sean hospitales o centros de Atención Primaria (AP) con el objetivo de mejorar la calidad de la interacción madre-padre y recién nacido, mejorando asimismo las tasas de lactancia materna (LM) y el bienestar general de las familias. Esta iniciativa se relaciona también con una filosofía de la atención a los niños y a sus familias en la que la LM, los cuidados tipo madre-canguro o las medidas no farmacológicas para el manejo del dolor son una parte importante1-5. La mayor parte de estas medidas requieren para su implantación unas actitudes favorables por parte de los profesionales, ya que no siempre precisan de medios o utillajes complejos, por lo que su puesta en marcha en hospitales y centros de salud (CS) es más una cuestión de motivación que de medios costosos. El presente trabajo pretende medir la actitud de los profesionales de AP sobre estas cuestiones.
OBJETIVOS
- Analizar cuáles son las actitudes de los profesionales sobre la LM.
- Conocer las distintas actividades de formación en distintas áreas de salud sobre LM.
- Investigar la existencia o no de comités de LM en distintas áreas de salud.
- Evaluar las actitudes profesionales en periodo neonatal y posnatal.
- Comparar dichos resultados entre diferentes comunidades autónomas.
- Plantear líneas de mejora para la atención a los niños.
MATERIAL Y MÉTODOS
Población diana: inicialmente se dirigió a profesionales relacionados con la LM (pediatras de hospital y AP, enfermeras de Pediatría, matronas y MIR) de Aragón. Posteriormente, este grupo se amplió al resto de comunidades autónomas de España, principalmente la Comunidad de Madrid y Canarias.
La encuesta fue distribuida por Internet y dirigida a los socios de la ArAPAP, PEDIAP, SPARS, AMPap. También se dirigió la encuesta a la Asociación de Matronas de Aragón (Anexo 1).
La recolección de los datos se realizó mediante la herramienta de encuestas de Google Docs®, y el análisis de los datos estadísticos con Excel® y Gstat-2®.
Diseño del estudio: descriptivo y observacional. Los datos se recopilaron entre septiembre y noviembre de 2010.
RESULTADOS
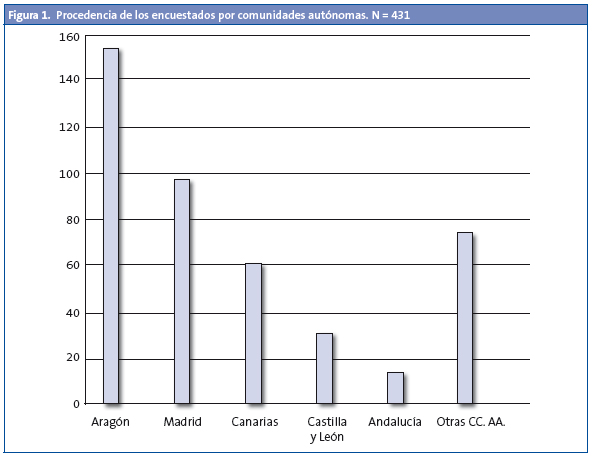
Total respuestas: 431. La procedencia de las respuestas recibidas puede verse en la Fig 1.
Respecto al tipo de plaza, el 71,93% ejercía en AP, un 13,69% en el hospital y otro 14,39% en ambos. En cuanto al sexo, el 79% correspondía a mujeres, frente al 21% de hombres. Si analizamos la edad de los encuestados, el 28,31% estaba entre los 46 y los 55 años, un 25,29% entre los 36 y los 45 años, el 35% tenía menos de 35 años y el 11,37% más de 55. Titularidad de la plaza: propiedad para el 67%. Por profesiones, el 70% eran pediatras, el 11% matronas, el 8% enfermeras, el 8% médicos de familia y el 4% otros profesionales.
El 63% de los encuestados conocía la iniciativa “Centros de Salud amigos de los niños”. Sobre los comités de lactancia materna. El 45% de los encuestados respondió que existía un documento escrito de LM en su centro, el 39% no lo conocía y un 13% no lo sabe o no contesta (NS/NC).
Respecto a si conocen la existencia de grupos de apoyo a la LM en su zona, el 57,6% respondió afirmativamente, no el 23,3%, el 12,4% NS/NC y en un 6,6% el grupo estaba en su propio CS.
También se preguntó sobre aspectos docentes: en el 76% de los casos los encuestados habían recibido algún tipo de formación sobre LM y en el 34% su centro había organizado alguna actividad formativa sobre LM en los últimos tres años.
Un pregunta relevante es cuándo se introduce la alimentación complementaria. En el 62,7% de los casos a los seis meses cumplidos, en el 33,4% entre los cuatro y los seis meses, otras respuestas el 1,2% y NS/NC un 2,5%. El 40,6% aconseja el colecho, el 87,2% el método canguro y el 89,6% recomendaba la extracción y almacenamiento de la leche materna.
En cuanto a la primera visita del recién nacido, el 29% refiere realizarla antes de los siete días, el 52% entre los 8 y los 15 días y el resto contestó otras opciones. Si analizamos la visita de los cuatro meses, en el 27% de los casos se realiza de forma conjunta por el médico o pediatra y la enfermera, en el 24% solo el médico o pediatra y en el 38% la enfermera. Para la visita de los seis meses, el 43% corresponde a visitas conjuntas, el 32% solo médico o pediatra y el 13% solo la enfermera; el resto correspondía a otras opciones.
Las medidas no farmacológicas para el manejo del dolor son aconsejadas por el 83% de los encuestados. Las situaciones en las que aconsejarían estas medidas son: llanto excesivo (37%), cólico del lactante (81%), vacunaciones (66%) y punciones del talón (61%). En cuanto a las medidas que aconsejarían, un 80% recomienda el contacto piel con piel y las caricias; un 83%, el amamantamiento; un 48%, los cuidados tipo canguro; un 31%, la sacarosa, y un 25%, las medidas de contención.
El 81% de los encuestados refería hacer una valoración presencial de la toma cuando lo estimaba necesario.
En cuanto a las gráficas de crecimiento utilizadas, el 42% utilizaba las de la Fundación Orbegozo, un 21% las de la Fundación Andreas Prader, el 37% las de la Organización Mundial de la Salud (OMS), otras gráficas españolas el 7%, y otras opciones el 21%.
En el 38,5% de los casos los encuestados respondieron que se podía ver publicidad de sucedáneos de leche materna desde las salas de Pediatría, pasillos o salas de espera. El 57,4% había recibido en los últimos tres años ayudas de los fabricantes de sucedáneos.
Se contrastó el inicio de la alimentación complementaria, ya fuese a los 4-6 meses o a los seis meses cumplidos, y quién hacía la prescripción, pediatra o enfermera.
Si excluimos de este contraste de hipótesis las respuestas de matronas y enfermeras y los NS/NC, resulta que utilizar las gráficas de la OMS se correlaciona positivamente con el hecho de aconsejar el inicio de la alimentación complementaria por encima de los seis meses (χ2 = 21,72; p < 0,0001).
También si la introducción de la alimentación complementaria era diferente según el tipo de ejercicio profesional, ya fuese público o privado, excluyendo los que realizan ambos tipos de actividad (N = 396; χ2 = 2,85; p = 0,09). Se contrastó asimismo si había diferencias en el consejo sobre alimentación complementaria en función del ámbito rural o urbano, excluyendo los que ejercen en ambos medios (N = 386; χ2 = 3,6; p = 0,057) o si era diferente en función de si se trataba pediatras que ejercen en hospitales o centros de AP (N = 271; χ2 = 2,93; p = 0,086). De la misma forma, si el profesional había recibido ayuda de la industria en los últimos tres años o no (N = 407; χ2 = 0,079; p = 0,77).
Las ayudas económicas de la industria de sucedáneos se correlacionaron más con el ejercicio privado (N = 395; χ2 = 3,66; p = 0,051) y con el hecho de tener plaza en propiedad (N = 416; χ2 = 16,2; p < 0,0001).
Finalmente, en cuanto al contraste entre el tipo de gráficos utilizados y el hecho de conocer algún grupo de apoyo a la LM, se puede afirmar que en nuestra serie el hecho de utilizar las gráficas de la OMS se correlaciona de forma positiva con el hecho de conocer grupos de apoyo a la LM (χ2 = 6,68; p < 0,0001).
DISCUSIÓN
Como conclusiones principales de los contrastes de hipótesis, podemos establecer que tener plaza en propiedad o ejercer en el ámbito privado se correlaciona positivamente con recibir ayuda de la industria de sucedáneos.
Utilizar los gráficos de la OMS se correlaciona positivamente con aconsejar la introducción de la alimentación complementaria a los seis meses cumplidos. Utilizar los gráficos de la OMS se correlaciona positivamente con conocer grupos de apoyo a la LM.
El hecho de recibir ayudas de la industria de sucedáneos no se correlaciona en nuestro estudio con una introducción más precoz de la alimentación complementaria.
El presente estudio no pretende ser representativo de la opinión de todos los profesionales de AP. Sin embargo, hemos obtenido un importante número de respuestas mediante un instrumento sencillo, fácil de aplicar y de difundir y de bajo coste, y que creemos válido para la realización de encuestas. Reconocemos que el mencionado instrumento tiene el sesgo del uso de Internet que, sin embargo, es ampliamente utilizado en AP. Las diferencias en el número de respuestas por comunidades autónomas se explica sencillamente por que en unos casos hubo responsables de la promoción de la encuesta y en otros no.
Las respuestas de las encuestas (RE) nos permiten realizar reflexiones sobre la atención prestada, así como algunas propuestas de mejora. En primer lugar y según las RE, la primera visita al recién nacido tiende a realizarse algo tardíamente, ya que tan solo el 29% de las RE refiere aconsejar la visita antes de los siete días de vida. Es conocido que la primera visita realizada antes de los siete días permite mejorar las cifras de LM y mejores resultados si se produce un fracaso de la LM con deshidratación2.
Es interesante observar cómo en muchas zonas van implantándose de forma progresiva comités de LM. Este recurso es todavía minoritario y sin duda plantea la dificultad que necesita de la implicación y coordinación de diferentes estamentos tanto de AP como hospitalaria, diferentes tipos de profesionales y de las propias gerencias de área. Sin embargo, creemos que puede ser una importante herramienta de coordinación de la asistencia, disminución de la variabilidad de docencia y de investigación sobre LM4. La mayoría de las RE afirman conocer grupos de apoyo a la LM. Creemos, no obstante, que hay que potenciar todavía más este tipo de grupos, dada su eficacia comprobada en la promoción de la LM, y por ser un tipo de actividad propia de la AP6.
Nos sigue pareciendo mejorable el porcentaje de profesionales que aconsejan introducir la alimentación complementaria a partir de los seis meses, ya que es uno de los puntos esenciales del decálogo de la OMS para al promoción de la LM y de la iniciativa CS amigos de los niños1. No se aprecian diferencias en la recomendación sobre alimentación complementaria entre pediatras o enfermeras.
En cuanto al manejo del dolor, las RE reflejan que existe una gran sensibilidad por esta cuestión y que son conocidas las principales medidas de manejo del dolor2. Si bien las RE recogen las actitudes y no la práctica real que puede ser diferente.
La variabilidad en la forma de realización de las visitas de los cuatro y los seis meses refleja probablemente una realidad y una práctica en la que, por otra parte, las evidencias son muy escasas7-9.
Es de resaltar que un 37% de las RE informan del uso de las gráficas de la OMS. Cuando se realiza en contraste entre el tipo de gráficos usados y cuando se introduce la alimentación complementaria se comprueba que el uso de las gráficas de la OMS se correlaciona positivamente con la introducción de la alimentación complementaria más allá de los seis meses. También se correlaciona de forma positiva en nuestro estudio el uso de los gráficos de la OMS y el conocimiento de grupos de apoyo a la LM. No significa esto que haya una relación de causa efecto, pero sí quiere decir que el uso de estas gráficas es más frecuente en profesionales que también aconsejan con mayor frecuencia LM exclusiva hasta los seis meses de vida y promueven la asistencia a grupos de apoyo a la LM. Estos datos nos confirman también que existe una tendencia creciente especialmente en AP en el uso de las gráficas de la OMS. Debe recordarse que, sin ser unos gráficos diseñados específicamente para lactantes con LM, tienen sin embargo como una de sus ventajas el estar elaboradas con lactantes que han recibido LM10.
Finalmente, cabe destacar que no hemos encontrado en nuestro estudio una correlación positiva entre recibir ayuda de la industria de sucedáneos e introducir más precozmente la alimentación complementaria. No obstante, debe destacarse que todavía hay muchos centros en los que puede observarse publicidad de sucedáneos de LM en pasillos, salas de espera y consultas, práctica esta que, como es sabido, está totalmente prohibida11.
Propuestas de mejora
- Realizar la primera visita del recién nacido en la primera semana de vida.
- Promover el desarrollo de grupos de apoyo a la LM.
- Promover el desarrollo de comités de LM.
- Promover el uso de gráficas de crecimiento de la OMS.
- Promover los cuidados tipo canguro en AP.
- Promover el uso de métodos no farmacológicos para el tratamiento del dolor.
- Promover el estricto cumplimiento de la normativa sobre publicidad de sucedáneos de LM en AP.
AGRADECIMIENTOS
A los 431 profesionales que han dedicado unos minutos a responder esta encuesta, sin cuya colaboración no hubiera sido posible realizar este trabajo.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: AMPap: Asociación Madrileña de Pediatría de Atención Primaria • AP: Atención Primaria • ArAPAP: Asociación Aragonesa de Pediatría de Atención Primaria • CS: centro de salud • IHAN: Iniciativa Hospitales y Centros de Salud Amigos de los Niños • LM: lactancia materna• MIR: médico interno residente • NS/NC: no sabe/no contesta • OMS: Organización Mundial de la Salud • PEDIAP: lista de distribución en Pediatría de Atención Primaria • RE: respuestas de las encuestas • SPARS: Sociedad de Pediatría de Aragón, La Rioja y Soria.
BIBLIOGRAFÍA
- Grupo de Trabajo CS-IHAN, Hernández Aguilar MT, González Lombide E, Bustinduy Bascarán A, Arana Argüelles-Cañedo C, Martínez-Herrera Merino B, et al. Centros de Salud IHAN (Iniciativa de Humanización de la Atención al Nacimiento y la Lactancia). Una garantía de calidad. Rev Pediatr Aten Primaria. 2009;11:513-29.
- Grupo NIDCAP y Grupo Previnfad. Cuidados desde el Nacimiento. Recomendaciones basadas en pruebas y en buenas prácticas. Madrid: Ministerio de Sanidad y Política Social; 2010.
- Geijo MJ. Apoyo a la lactancia materna en Atención Primaria [en línea] [consultado el 28/07/2011]. Disponible en www.infodoctor.org/gipi/gpapa10/gpapa10.htm
- Geijo MJ. Promoción, protección y apoyo a la lactancia materna [en línea] [consultado el 28/07/2011]. Disponible en www.slideshare.net/cselgreco/w-gpapa10-lactancia-materna-2009
- Mc Anulty GB, Duffy FH, Butler SC, Bernstein JH, Zurakowski D, Als H. Effects of the Newborn Individualized Development Care and Assessment Program (NIDCAP) at Age 8 Years: Preliminary Data. Clin Pediatr. 2010;49:258-70.
- Imdad A, Yakoob MY, Bhutta ZA. Effect of breastfeeding promotion interventions on breastfeeding rates, with special focus on developing countries. Public Health. 2011;11(Suppl 3):S24.
- Colomer Revuelta J. ¿Cuántos controles son necesarios? En: AEPap ed. Curso de Actualización Pediatría 2011. Madrid: Exlibris Ediciones; 2011. p. 23-7.
- Esparza Olcina MJ. ¿Quién hace qué en el Programa de Salud Infantil? En: AEPap ed. Curso de Actualización Pediatría 2011. Madrid: Exlibris Ediciones; 2011. p. 29-33.
- Soriano Faura J ¿Qué intervenciones recomendar? En: AEPap ed. Curso de Actualización Pediatría 2011. Madrid: Exlibris Ediciones; 2011. p. 15-21.
- Galbe Sánchez-Ventura J (rev.). Perlinfad, las perlas de PrevInfad [blog en Internet]. ¿Qué gráficas de crecimiento debemos utilizar? [en línea] [actualizado el 04/06/2008] [consultado el 13/08/2011]. Disponible en http://perlinfad.wordpress.com/
- WHO. International Code of Marketing of Breast-Milk Substitutes. Geneve: WHO; 1981 [en línea] [consultado el 28/07/2011]. Disponible en www.unicef.org/spanish/nutrition/files/nutrition_code_english.pdf





