Vol. 28 - Num. 109
Originales
Implementación de un programa piloto de cribado de la enfermedad de Chagas en población pediátrica de la provincia de Guadalajara (España)
Marta Belén Roldán Rodrígueza, Alejandro González Praetoriusb, Ramón Pérez Tanoirac, Mario Pérez Butragueñod, Alfonso Ortigado Matamalae
aAlumna de Escuela Doctorado. Universidad de Alcalá de Henares. Alcalá de Henares. Madrid. Pediatra rede CUF Lisboa. Portugal. Pediatra SESCAM. Guadalajara. España.
bServicio de Microbiología. Hospital Universitario de Guadalajara. Guadalajara. España.
cServicio de Microbiología. Hospital Universitario Príncipe de Asturias. Alcalá de Henares. Madrid. España.
dServicio de Pediatría. Hospital Universitario Infanta Leonor. Madrid. España.
eServicio de Pediatría. Hospital Universitario de Guadalajara. Guadalajara. España.
Cómo citar este artículo: Roldán Rodríguez MB, González Praetorius A, Pérez Tanoira R, Pérez Butragueño M, Ortigado Matamala A. Implementación de un programa piloto de cribado de la enfermedad de Chagas en población pediátrica de la provincia de Guadalajara (España) . Rev Pediatr Aten Primaria. 2026;28:19-30. https://doi.org/10.60147/72cc4c5e
Publicado en Internet: 09-02-2026 - Número de visitas: 2540
Resumen
Introducción: la enfermedad de Chagas (ECH), endémica en 21 países latinoamericanos, se ha extendido globalmente debido a los movimientos migratorios. España es el país europeo con mayor número de casos, siendo la transmisión vertical el principal mecanismo. En 2024, el Ministerio de Sanidad elaboró un protocolo de cribado prenatal de ECH, pero en población pediátrica no existe un protocolo unificado. El diagnóstico y tratamiento precoz en la infancia permitirían reducir la morbimortalidad y prevenir nuevos casos de transmisión vertical.
Objetivo: evaluar la implementación y los resultados de un programa piloto de cribado de ECH en población pediátrica de la provincia de Guadalajara.
Material y métodos: estudio prospectivo (octubre 2022-diciembre 2024) realizado en centros de salud de la provincia de Guadalajara. Se realizó un cuestionario para analizar las características epidemiológicas y el conocimiento de la enfermedad, y se ofreció el cribado serológico (ELISA/CLIA) a niños procedentes de países endémicos. Se estudiaron el nivel de conocimiento, la cobertura, la adherencia y las barreras percibidas.
Resultados: participaron 588 niños (47% de la población diana), de los cuales 325 (55,3%) completaron la serología. No se detectaron casos positivos. La visualización del vector se asoció significativamente con el conocimiento de la enfermedad, pero ninguna variable se relacionó con la adherencia al cribado.
Conclusiones: el cribado pediátrico de ECH es factible y permite el diagnóstico precoz. Identificar y abordar las barreras que limitan la participación es esencial para mejorar la adherencia y optimizar la detección y el tratamiento en la población infantil en riesgo.
Palabras clave
● Conocimientos, actitudes y práctica en salud ● Cribado masivo ● Enfermedad de ChagasINTRODUCCIÓN
La enfermedad de Chagas (ECH) es endémica en 21 países latinoamericanos. Debido a los movimientos migratorios y los viajes internacionales, su distribución se ha extendido a nivel global1,2. España es el país europeo con el mayor número de casos reportados y el segundo país no endémico del mundo con mayor número de casos, con una estimación de entre 50 000 y 75 000 personas infectadas y una elevada tasa de infradiagnóstico3-5.
En nuestro país, la transmisión vertical constituye el principal mecanismo de transmisión6,7. Aunque desde 2024 existe un protocolo nacional de cribado prenatal en mujeres procedentes de países endémicos8, en la población pediátrica no se dispone de un protocolo unificado. Dado el curso mayoritariamente silente de la enfermedad, el diagnóstico y tratamiento precoces en la infancia, en ambos sexos, permiten reducir las complicaciones a largo plazo y el riesgo de transmisión vertical en etapas reproductivas posteriores1,9.
La eficacia del tratamiento etiológico es mayor cuando la infección se diagnostica en fases precoces y disminuye a medida que avanza la enfermedad. A diferencia de los adultos, los niños presentan tasas elevadas de respuesta al tratamiento, incluso en fases crónicas, y una menor frecuencia de efectos adversos10,11. Se estima que los lactantes infectados durante el embarazo, si reciben tratamiento precoz en el primer año de vida, pueden alcanzar tasas de curación muy elevadas12. Cuando la enfermedad se diagnostica en fases avanzadas, con afectación cardiaca establecida, el tratamiento etiológico no revierte el daño estructural ni reduce la aparición de eventos cardiovasculares mayores, tal como se ha descrito en cohortes de pacientes con cardiomiopatía chagásica crónica13,14.
El objetivo del estudio fue evaluar la implementación y los resultados de un programa piloto de cribado de ECH en población pediátrica procedente de países endémicos. Como objetivos secundarios, se planteó estimar la prevalencia observada, identificar barreras para la participación en el programa y analizar los factores sociodemográficos, epidemiológicos y de conocimiento asociados a la realización del cribado.
MATERIAL Y MÉTODOS
Se realizó un estudio prospectivo entre octubre de 2022 y diciembre de 2024 en centros de salud de la provincia de Guadalajara.
Dado que no existían datos previos fiables sobre la prevalencia pediátrica de la enfermedad de Chagas en nuestro entorno, no fue posible realizar un cálculo clásico del tamaño muestral basado en hipótesis. No obstante, para una población diana estimada de 1499 menores, la inclusión de 325 niños permitió obtener estimaciones de proporciones con una precisión aproximada del ±5%, asumiendo un nivel de confianza del 95%.
Población y ámbito del estudio
Se invitó a participar a todos los pediatras y médicos de familia con cupo pediátrico de los centros de salud y consultorios locales de la provincia. Finalmente, participaron 24 profesionales (21 de Atención Primaria y 3 del ámbito hospitalario), responsables del 47% de los menores procedentes de países endémicos residentes en Guadalajara.
Se incluyeron todos los menores de 14 años residentes en la zona de realización del estudio, nacidos en países endémicos según los datos de la OPS9, asignados a los cupos de los profesionales participantes.
Los países endémicos de la enfermedad de Chagas se definieron de acuerdo con la Organización Panamericana de la Salud (OPS), que considera la enfermedad endémica en 21 países de las Américas. La relación concreta de países incluida en el estudio se basó en el documento de consenso sobre la enfermedad de Chagas en Atención Primaria publicado en 20159,15.
Se excluyeron los menores que habían sido sometidos previamente a cribado de ECH tras su última estancia en el país, así como los casos en los que los progenitores o tutores legales rechazaron participar, no contestaron al cuestionario o no fue posible contactar con ellos tras tres intentos documentados.
Procedimiento
El Servicio de Informática del SESCAM facilitó los listados nominales de los niños nacidos en países endémicos registrados en el sistema sanitario público provincial. A partir de estos registros, se revisaron los historiales clínicos electrónicos para comprobar si los menores habían sido sometidos previamente a cribado de ECH.
Posteriormente, se contactó con los progenitores o tutores legales mediante entrevista telefónica o presencial para recoger información epidemiológica básica y conocer su grado de conocimiento previo sobre la ECH (Figura 1). A todos se les ofreció información verbal y escrita sobre los objetivos del estudio y sobre la enfermedad, junto con una hoja de consentimiento informado específico.
Asimismo, se ofreció la posibilidad de realizar de forma gratuita el cribado serológico en su centro de salud habitual. El cribado se efectuó mediante una prueba de quimioluminiscencia (CLIA) utilizando la prueba CHAGAS VIRCLIA® IgG+IgM MONOTEST (Vircell, España). En los casos con resultados positivos o indeterminados, las muestras fueron remitidas al Centro Nacional de Microbiología para su confirmación mediante una segunda técnica serológica de referencia (ELISA in-house). Si ambas pruebas resultaban positivas, se confirmaba el diagnóstico; en caso de discordancia, se realizaba una tercera prueba de referencia (inmunofluorescencia indirecta, IFI in-house).
Variables
Se recogieron variables sociodemográficas (fecha y país de nacimiento), epidemiológicas (tiempo de residencia en país endémico y tipo de entorno [rural, urbano o mixto]), conocimiento y antecedentes sobre ECH (conocimiento previo, visualización del vector transmisor y existencia de familiares o conocidos diagnosticados) y variables relacionadas con el cribado (realización y resultado de la serología, año de cribado y confirmación diagnóstica). La edad se calculó en años completos tomando como referencia el 31 de diciembre de 2023.
Los datos sociodemográficos se obtuvieron de la historia clínica electrónica; los epidemiológicos y de conocimiento, mediante una entrevista estructurada a los progenitores; y los resultados del cribado, de los registros del laboratorio de referencia.
Estas variables se emplearon para:
- Evaluar la representatividad de la muestra respecto a la población infantil procedente de países endémicos residente en la provincia.
- Analizar la relación entre las características sociodemográficas o epidemiológicas y el conocimiento y la adherencia al programa de cribado.
- Estimar la prevalencia observada de la ECH en la población cribada.
Análisis estadístico
Se compararon las características de la muestra con el total de niños nacidos en países endémicos residentes en la provincia (sexo, edad, entorno y país de nacimiento), con el objetivo de evaluar la representatividad de la población reclutada. Asimismo, se analizaron las diferencias entre quienes completaron la serología y quienes no, para identificar posibles sesgos de participación.
Las variables categóricas se expresaron como frecuencias absolutas y relativas (%), y las cuantitativas mediana y rango intercuartílico (RIQ), según su distribución. Los intervalos de confianza del 95% (IC 95) se calcularon mediante el método de Wilson para proporciones generales; y el método exacto binomial de Clopper-Pearson, para proporciones con baja frecuencia.
Las asociaciones bivariantes se evaluaron mediante la prueba de chi-cuadrado de Pearson o la prueba exacta de Fisher, según correspondiera. Se elaboraron modelos multivariantes de regresión logística: uno para las variables asociadas al conocimiento de la ECH y otro para la adherencia al cribado. Los resultados se expresaron como odds ratio (OR) con IC 95, considerándose significativa una p <0,05.
Consideraciones éticas
El estudio contó con la aprobación del Comité de Ética de la Investigación con Medicamentos (CEIM) del Hospital de Guadalajara (CEIM: 2022.PR.40) y se realizó conforme a los principios éticos de la Declaración de Helsinki.
RESULTADOS
En la provincia de Guadalajara residen 1499 niños de entre 0 y 14 años procedentes de 17 de los 21 países endémicos de la ECH. De ellos, 705 estaban adscritos a los cupos de los profesionales participantes (Figuras 2 y 3). Se logró contactar con 634 menores y, tras 46 rechazos, 588 completaron el cuestionario sobre la ECH. Finalmente, 325 niños realizaron el cribado serológico. El proceso de participación se resume en la Figura 4. Las características basales de la población provincial, de los niños encuestados y de aquellos que realizaron el cribado serológico se muestran en la Tabla 1.
| Figura 2. Procedencia de los niños participantes en el estudio |
|---|
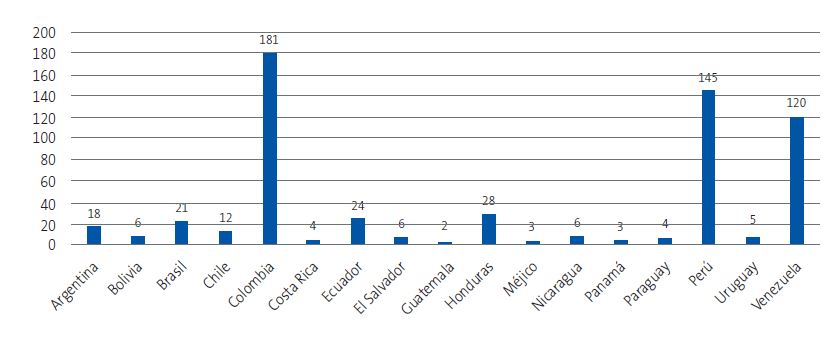 |

| Figura 3. Procedencia de los niños de países endémicos residentes en la provincia de Guadalajara |
|---|
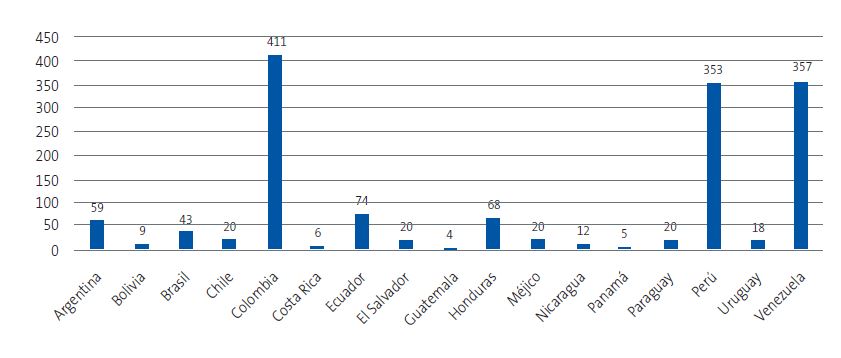 |

| Figura 4. Diagrama de flujo de la participación en el estudio. Se muestra el proceso de identificación, contacto, aceptación y realización del cribado serológico en la población pediátrica procedente de países endémicos residente en la provincia de Guadalajara |
|---|
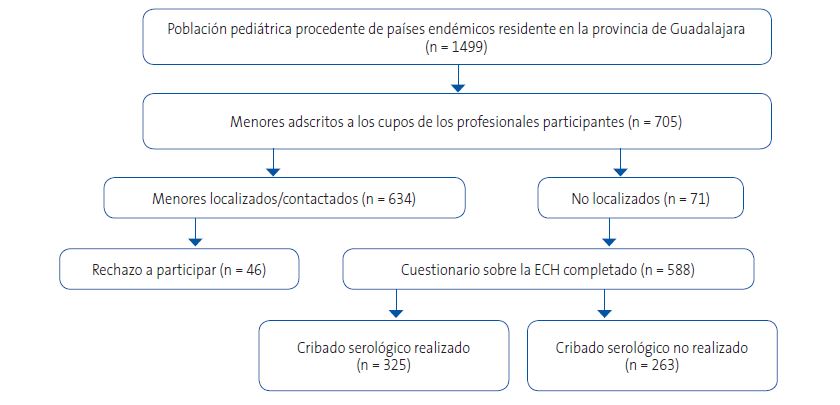 |

| Tabla 1. Características basales de la población infantil procedente de países endémicos. Los datos se expresan como n (%) o mediana (rango intercuartílico) |
|||
|---|---|---|---|
| Característica | Población provincial (n = 1499) | Encuestados (n = 588) | Cribados (n = 325) |
| Sexo masculino, n (%) | 795 (53,0) | 320 (54,4) | 171 (52,6) |
| Sexo femenino, n (%) | 704 (47,0) | 268 (45,6) | 154 (47,4) |
| Edad, años, mediana (RIQ) | 9 (7-12) | 9 (7-11) | 9 (7-11) |
| Fuente: Elaboración propia a partir de los datos del estudio. | |||

Conocimiento de la enfermedad
Del total de encuestados, 221 (37,6%) referían conocer la ECH, frente a 367 (62,4%) que no sabían en qué consistía. El grado de conocimiento varió notablemente entre países, con valores superiores al 90% en Argentina, Bolivia, México y Guatemala, e inferiores al 20% en Colombia, Ecuador y Perú (Figura 5). La prueba de chi-cuadrado mostró una asociación estadísticamente significativa entre el país de procedencia y el conocimiento de la enfermedad (χ2 = 262,88; p <0,001).
| Figura 5. Conocimiento de la enfermedad de Chagas según países de procedencia |
|---|
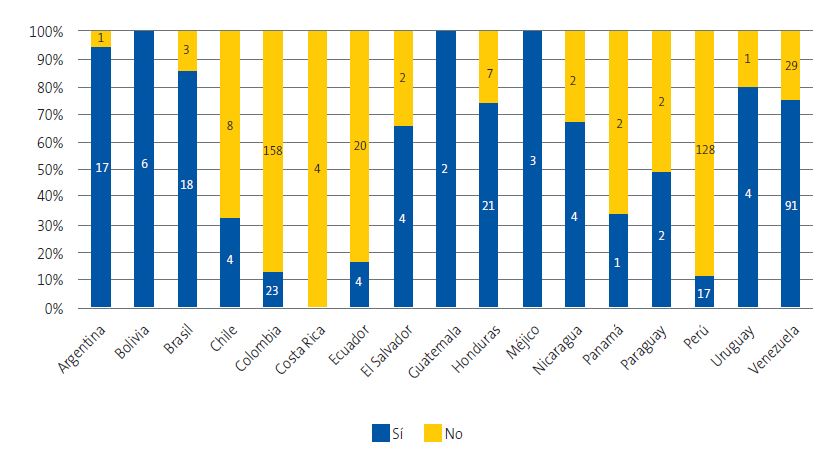 |

Respecto al entorno de residencia en el país de origen, 115 niños (19,6%) procedían de entornos rurales, 457 (77,7%) de zonas urbanas y 16 (2,7%) habían vivido en ambos. El conocimiento de la ECH fue del 36,5% en el grupo rural, 37,2% en el urbano y 60% en quienes habían vivido en ambos entornos, sin diferencias estadísticamente significativas (χ2 = 2,43; p = 0,297).
Exposición y antecedentes familiares
Un total de 176 niños (29,9%) indicaron haber visto chinches en su país de origen. Esta proporción fue significativamente mayor en quienes habían vivido en ambos entornos (46,7%) y en zonas rurales (38,3%) que en entornos urbanos (27,3%) (χ2 = 6,71; p = 0,035). Haber visto chinches se asoció con un mayor conocimiento de la enfermedad: el 50% de los niños que vieron el vector conocían la ECH frente al 32,3% de los que no lo habían visto (χ2 = 15,76; p <0,001; OR = 2,10; IC 95: 1,46-3,01).
Cuarenta niños (6,8%) manifestaron tener familiares o conocidos diagnosticados de ECH, con una distribución del 10,4% en zonas rurales, 5,5% en urbanas y 18,7% en mixtas (χ2 = 7,27; p = 0,026). La presencia de familiares o conocidos afectados varió significativamente según el país de procedencia (χ2 = 98,93; p <0,001) (Figura 6).
| Figura 6. Niños con familiares afectados según países de procedencia |
|---|
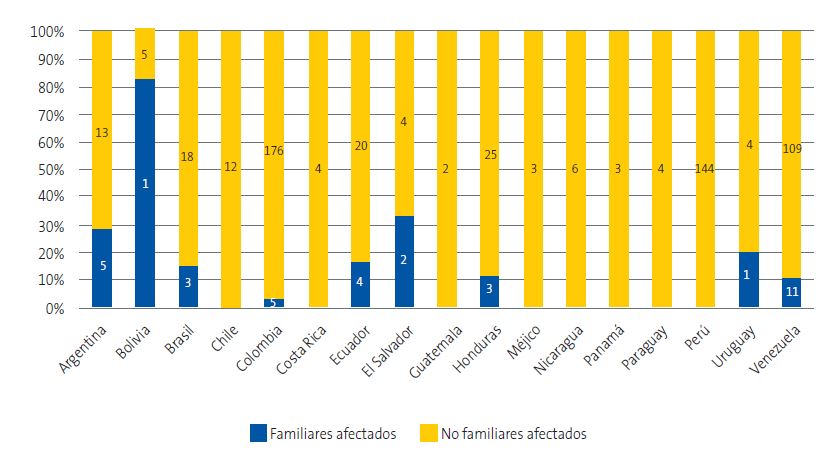 |

El modelo multivariante mostró que haber visto chinches fue el único factor asociado de forma independiente con el conocimiento de la enfermedad (OR = 2,17; IC 95: 1,51-3,14; p <0,001).
Adherencia al cribado
De los 588 niños que respondieron al cuestionario, 325 completaron la serología. La cobertura del programa fue del 46,1% respecto de los niños adscritos a los profesionales participantes y la adherencia entre los encuestados fue del 55,3%. Los participantes procedían de 17 países endémicos, con tasas de participación en el cribado que oscilaron entre el 50 y el 62%, sin diferencias estadísticamente significativas entre países (χ2 = 13,56; p = 0,757) (Figura 7).
| Figura 7. Porcentaje de niños incluidos en el estudio cribados y no cribados según países de procedencia |
|---|
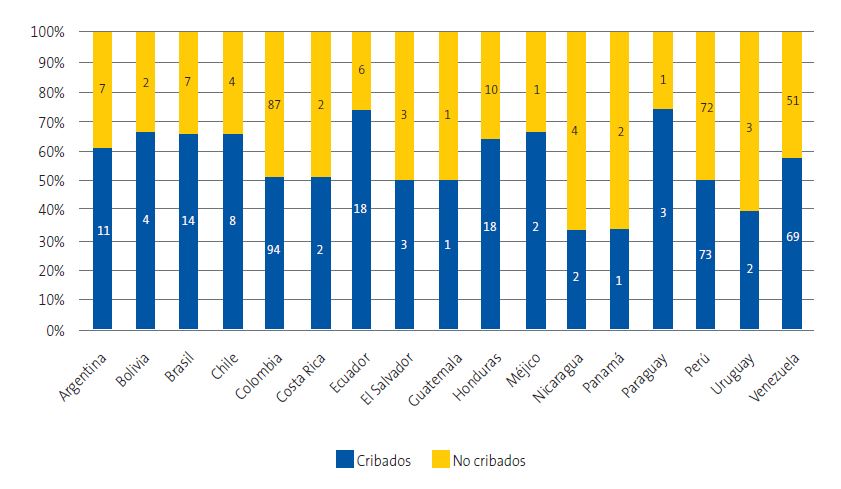 |

Entre los 221 niños que afirmaban conocer la enfermedad, el 58,4% se realizaron la serología, frente al 53,4% de los que no la conocían (χ2 = 1,35; p = 0,245). Tampoco se encontraron diferencias significativas en la adherencia al cribado según el entorno de residencia (rural 53%; urbano 56%; mixto 50%; χ2 = 0,51; p = 0,774).
De los 176 niños que habían visto chinches, el 55,1% completaron la serología, frente al 55,3% de los que no las habían visto (χ2 = 0,00; p = 1,000). Asimismo, la existencia de familiares o conocidos afectados no se asoció a una mayor adherencia (57,5% frente a 55,5%; χ2 = 0,02; p = 0,897).
En el modelo ajustado, ninguna de las variables analizadas mostró una asociación estadísticamente significativa con la adherencia al cribado:
- Conocer la enfermedad (OR = 1,26; IC 95: 0,87-1,80; p = 0,218).
- Haber visto chinches (OR = 0,97; IC 95: 0,67-1,40; p = 0,851).
- Tener familiares o conocidos afectados (OR = 0,99; IC 95: 0,49-2,00; p = 0,969).
- Entorno urbano vs. rural (OR = 1,32; IC 95: 0,48-3,60; p = 0,588).
- Entorno mixto vs. rural (OR = 1,18; IC 95: 0,41-3,37; p = 0,759).
Resultados del cribado
Entre los 325 niños cribados no se detectaron casos positivos, lo que corresponde a una prevalencia observada del 0,0% (IC 95: 0,0-0,92; método exacto binomial de Clopper-Pearson).
DISCUSIÓN
En este estudio, siguiendo las recomendaciones del Programa de Atención al Niño y la Niña Inmigrante de la Asociación Española de Pediatría15,16 y de la OMS17, se llevó a cabo un programa piloto de cribado de la enfermedad de la ECH en población pediátrica procedente de países endémicos, en un contexto asistencial en el que no existe un protocolo unificado de cribado en la infancia. El cribado en población pediátrica resulta especialmente relevante, ya que el diagnóstico y tratamiento precoces se asocian a mejores resultados clínicos en la infancia y permiten prevenir complicaciones a largo plazo.
A pesar de que el estudio se ofreció a todos los pediatras y médicos de familia con cupo pediátrico de la provincia, solo aproximadamente la mitad de los profesionales con pacientes potencialmente candidatos al cribado participaron. Esta baja participación condicionó el tamaño muestral y la cobertura alcanzada, probablemente reflejando la sobrecarga asistencial, la escasa visibilidad de la ECH en la práctica clínica y la limitada percepción de su relevancia entre los profesionales sanitarios.
Entre los niños localizados, el 83,4% aceptó participar, pero solo el 55,3% completó la serología, lo cual evidencia dificultades para captar y retener a la población diana, incluso en contextos donde la atención pediátrica es accesible y gratuita. Las causas probables incluyen el desconocimiento sobre la enfermedad, el miedo a la estigmatización18, la ausencia de síntomas clínicamente reconocibles en las fases iniciales y las barreras logísticas, como la incompatibilidad horaria o el rechazo a las extracciones sanguíneas. Situaciones similares han sido descritas en estudios con población migrante en España, donde menos de la mitad de los hijos de madres afectadas fueron cribados19.
El 62,4% de los encuestados desconocía la ECH, en línea con lo descrito en otros contextos no endémicos, donde el bajo nivel de conocimiento constituye una barrera relevante para el diagnóstico y el tratamiento oportunos. Aunque se observaron diferencias según el país de origen, no se encontró una correspondencia clara entre el nivel de conocimiento y la prevalencia de la enfermedad, en concordancia con estudios previos que señalan que la percepción del riesgo no siempre refleja la carga epidemiológica real20,21.
El factor más fuertemente asociado al conocimiento fue haber visto el vector (OR = 2,10; IC 95: 1,46-3,01), aunque solo la mitad de quienes manifestaron haber visto chinches afirmaron conocer la enfermedad. Este resultado sugiere una desconexión entre exposición y percepción de riesgo, ya descrita en otros contextos22,23. Tampoco se observaron diferencias en el conocimiento según el entorno (rural o urbano), lo que refleja una cierta homogeneización de la falta de información sanitaria en distintos grupos migrantes.
Respecto a la adherencia, ninguno de los factores analizados —país de procedencia, conocimiento de la enfermedad, entorno, exposición al vector o antecedentes familiares— mostró una asociación significativa con la realización del cribado. Estos resultados indican que el conocimiento no garantiza la participación, influyendo otras barreras estructurales y culturales. Diversos autores proponen estrategias que integren el cribado en actividades comunitarias, ofrezcan horarios flexibles y refuercen la comunicación mediante mediadores culturales y promotores de salud24.
Otra medida que podría mejorar la adherencia sería el uso de pruebas rápidas de cribado en la propia consulta pediátrica como herramienta de detección inicial. Aunque su sensibilidad es algo menor que la de las técnicas serológicas convencionales, la Organización Panamericana de la Salud respalda su utilización en contextos de difícil acceso o baja adherencia, siempre dentro de algoritmos diagnósticos que incluyan confirmación serológica25. Estudios recientes demuestran que la combinación de dos pruebas rápidas simultáneas ofrece una sensibilidad y especificidad elevadas, cercanas a las de las técnicas serológicas convencionales, y facilita el diagnóstico oportuno26-28.
La realización del cribado en el mismo acto clínico podría reducir desplazamientos adicionales al laboratorio y algunas barreras logísticas, como la conciliación laboral y escolar. No obstante, la posible incorporación de pruebas rápidas en la práctica pediátrica requeriría una evaluación específica de su viabilidad, coste-efectividad y adecuación a cada contexto asistencial.
En nuestra cohorte no se detectaron casos positivos (prevalencia observada = 0,0%; IC 95: 0,0-0,92), lo que resulta coherente con la baja endemicidad de los países de origen predominantes. Sin embargo, la limitada cobertura de cribado impide estimar la prevalencia real o descartar infecciones no diagnosticadas. Diversos estudios de coste-efectividad demuestran que incluso con prevalencias inferiores al 0,05%, el cribado sistemático de ECH sigue siendo rentable29. Por tanto, nuestros hallazgos no permiten modificar la recomendación actual de realizar el cribado sistemático en niños procedentes de países endémicos, pero sí evidencian la necesidad de estrategias para mejorar la captación y adherencia.
Este estudio presenta algunas limitaciones que deben tenerse en cuenta al interpretar los resultados:
En primer lugar, aunque se recogió información sobre el tiempo de residencia en el país de origen, no se dispuso de datos detallados sobre viajes posteriores o estancias prolongadas repetidas tras la migración, lo que podría haber condicionado una clasificación incompleta del riesgo de infección por Trypanosoma cruzi. Asimismo, la baja tasa de realización del cribado diagnóstico pudo influir en la estimación final de resultados.
Además, debe tenerse en cuenta que la participación fue voluntaria y no aleatoria, lo que puede limitar la representatividad y la validez externa de los resultados.
CONCLUSIONES
Este estudio pone de manifiesto las dificultades en la implementación del cribado pediátrico de la enfermedad de Chagas en contextos no endémicos, con una cobertura limitada y un bajo nivel de conocimiento de la enfermedad entre las familias, factores que, junto con la ausencia de un protocolo unificado, dificultan su adecuada aplicación.
La implementación de un programa de cribado de Trypanosoma cruzi en población pediátrica procedente de países endémicos demostró ser viable en nuestro entorno, aunque con baja adherencia. La ausencia de casos diagnosticados, junto con la limitada participación, sugiere un posible infradiagnóstico infantil.
Reforzar la formación de los profesionales, adaptar la comunicación al contexto sociocultural y abordar las barreras estructurales es clave para mejorar la captación y efectividad del programa. En este sentido, el cribado pediátrico debe consolidarse como un pilar complementario al cribado prenatal, fundamental para el diagnóstico precoz, el tratamiento curativo y la prevención de la transmisión vertical de la enfermedad de Chagas.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Todos los autores han contribuido de forma equivalente en la elaboración del manuscrito publicado.
Este trabajo fue presentado en formato de comunicación oral en el 39.° Congreso Nacional de la SEPEAP y IV Congreso Hispano-Luso de Pediatría, celebrado en Sevilla en octubre de 2025.
AGRADECIMIENTOS
Este trabajo forma parte de la tesis doctoral de Marta Belén Roldán Rodríguez (Universidad de Alcalá de Henares) y del proyecto de investigación del grupo CHAGUAPED.
Los autores agradecen la colaboración de los profesionales sanitarios participantes y del Servicio de Microbiología del Hospital Universitario de Guadalajara.
Asimismo, declaran haber utilizado asistencia editorial mediante la herramienta ChatGPT (OpenAI) exclusivamente para la revisión de estilo y mejora lingüística del manuscrito, sin que ello haya influido en el contenido científico ni en la interpretación de los resultados.
ABREVIATURAS
CEIm: Comité de Ética de la Investigación con Medicamentos · CLIA: quimioluminiscencia · ECH: enfermedad de Chagas · ELISA: enzyme-linked immunosorbent assay · IC 95: intervalo de confianza del 95% · IFI: inmunofluorescencia indirecta · OR: odds ratio.
BIBLIOGRAFÍA
- World Health Organization. Chagas disease (American trypanosomiasis). En: WHO [en línea] [consultado el 03/02/2026]. Disponible en www.who.int/news-room/questions-and-answers/item/chagas-disease
- Lidani KCF, Andrade FA, Bavia l, Damasceno FS, Beltrame MH, Messias-Reason IJ, et al. Chagas disease: From discovery to a worldwide health problem. Frontiers Public Health. 2019;7:166. https://doi.org/10.3389/fpubh.2019.00166
- Navarro M, Reguero l, Subirà C, Blázquez-Pérez A, Requena-Méndez A. Estimating chagas disease prevalence and number of underdiagnosed and undertreated individuals in Spain. Travel Med Infect Dis. 2022;47:102284. https://doi.org/10.1016/j.tmaid.2022.102284
- Grupo de Chagas de la CAM. Sociedad Madrileña de Microbiología Clínica. Chagas [en línea] [consultado el 03/02/2026]. Disponible en www.smmc.es/chagas
- Molina I, Salvador F, Sánchez-Montalvá A. Actualización en enfermedad de Chagas. Enferm Infecc Microbiol Clin. 2016;34(2):132-8. https://doi.org/10.1016/j.eimc.2015.12.008
- Colombo V, Giacomelli A, Casazza G, Galimberti l, Bonazzetti C, Sabaini F, et al. Trypanosoma cruzi infection in Latin American pregnant women living outside endemic countries and frequency of congenital transmission: a systematic review and meta-analysis. J Travel Med. 2021;28(1). https://doi.org/10.1093/jtm/taaa170
- González Sanz M, Crespillo Andújar C, Chamorro Tojeiro S, Monge Maillo B, Pérez Molina JA, Norman FF. Chagas Disease in Europe. Trop Med Infect Dis. 2023;8. https://doi.org/10.3390/tropicalmed8120513
- Grupo de trabajo de cribado prenatal de enfermedades infecciosas de la Ponencia de cribado poblacional. Protocolo de consenso para el cribado prenatal de la enfermedad de Chagas.Madrid. Ministerio de Sanidad, 2024 [en línea] [consultado el 03/02/2026]. Disponible en www.sanidad.gob.es/areas/promocionPrevencion/cribado/cribadoPrenatal/enfermedadesInfecciosas/docs/Documentoconsensocribadoprenatal_enfermedadChagas.pdf
- Organización Panamericana de la Salud. Síntesis de evidencia: Guía para el diagnóstico y el tratamiento de la enfermedad de Chagas. Rev Panam Salud Publica. 2020;44:e28. https://doi.org/10.26633/RPSP.2020.28
- Moscatelli G, Moroni S, Bournissen FG, González N, Ballering G, Schijman A, et al. Longitudinal follow up of serological response in children treated for Chagas disease. PLoS Negl Trop Dis. 2019;13(8):e0007668. https://doi.org/10.1371/journal.pntd.0007668
- González NL, Moscatelli G, Moroni S, Ballering G, Jurado l, Falk N, et al. Long-term cardiology outcomes in children after early treatment for Chagas disease, an observational study. PLoS Negl Trop Dis. 2022;16(12). https://doi.org/10.1371/journal.pntd.0010968
- Edwards MS, Stimpert KK, Bialek SR, Montgomery SP. Evaluation and management of congenital chagas disease in the United States. J Pediatric Infect Dis Soc. 2019;8(5):461-9. https://doi.org/10.1093/jpids/piz018
- Pecoul B, Batista C, Stobbaerts E, Ribeiro I, Vilasanjuan R, Gascon J, et al. The BENEFIT Trial: Where Do We Go from Here? PLoS Negl Trop Dis. 2016;10(2):e0004343. https://doi.org/10.1371/journal.pntd.0004343
- Morillo CA, Marin-Neto JA, Avezum A, Sosa-Estani S, Rassi A, Rosas F, et al. Randomized trial of benznidazole for chronic Chagas’ cardiomyopathy. N Engl J Med. 2015;373(14):295-306. https://doi.org/10.1056/NEJMoa1507574
- Roca Saumell C, Soriano Arandes A, Solsona Díaz l, Gascón Brustenga J, Grupo de consenso Chagas-APS. Revista de Pediatría de Atención Primaria - Documento de consenso sobre el abordaje de la enfermedad de Chagas en Atención Primaria de salud de áreas no endémicas. Rev Pediatr Aten Primaria. 2015;17:e1-e12.
- Ma Masvidal Aliberch R, Canadell Villaret D. Guía de Algoritmos en Pediatría de Atención Primaria. Algoritmos AEPap. Atención al niño y la niña inmigrantes [en línea] [consultado el 03/02/2026]. Disponible en https://algoritmos.aepap.org/algoritmo/68/atencion-al-nino-y-la-nina-inmigrantes
- World Health Organization - Chagas Disease. En: WHO [en línea] [consultado el 03/02/2026]. Disponible en www.who.int/health-topics/chagas-disease
- Ventura-Garcia l, Roura M, Pell C, Posada E, Gascón J, Aldasoro E, et al. Socio-Cultural Aspects of Chagas Disease: a systematic review of qualitative research. PLoS Negl Trop Dis. 2013;7(9):e2410. https://doi.org/10.1371/journal.pntd.0002410
- Romay-Barja M, Boquete T, Martínez O, González M, Arco DA Del, Benito A, et al. Chagas screening and treatment among Bolivians living in Madrid, Spain: The need for an official protocol. PLoS One. 2019;14(3):e0213577. https://doi.org/10.1371/journal.pone.0213577
- Del Carmen Díez Hernández M, Elkheir N, Fisayo T, Gonçalves R, Grover Sañer Liendo E, Bern C, et al. Knowledge, Attitudes, and Practices toward Chagas Disease: A Cross-Sectional Survey of Bolivians in the Gran Chaco and Latin American Migrants in London. Am J Trop Med Hyg. 2025;113(1):25. https://doi.org/10.4269/ajtmh.24-0516
- Romay Barja M, Iglesias Rus l, Boquete T, Benito A, Blasco Hernández T. Key Chagas disease missing knowledge among at-risk population in Spain affecting diagnosis and treatment. Infect Dis Poverty. 2021;10(1):55. https://doi.org/10.1186/s40249-021-00841-4
- Ochoa Díaz MM, Orozco García D, Fernández Vasquez RS, Eyes Escalante M. Knowledge, Attitudes and Practices of Chagas a Neglected Tropical Disease in Rural Communities of the Colombian Caribbean, CHAGCOV Study. Acta Parasitol. 2024;69(2):1148-56. https://doi.org/10.1007/s11686-024-00833-y
- Mora-Criollo P, Carrasco-Tenezaca M, Casapulla S, Bates BR, Grijalva MJ. A qualitative exploration of knowledge of Chagas disease among adolescents in rural Ecuador. Rural Remote Health. 2023;23(1).
- Ayres J, Marcus R, Standley CJ. The Importance of Screening for Chagas Disease Against the Backdrop of Changing Epidemiology in the USA. Curr Trop Med Rep. 2022;9(4):185-93. https://doi.org/10.1007/s40475-022-00264-7
- Organización Panamericana de la Salud. Uso de pruebas de diagnóstico rápido para la enfermedad de Chagas en las Américas. Organización Panamericana de la Salud, editor. Washington DC: OPS; 2025. https://doi.org/10.37774/9789275329382
- Pérez F, Vermeij D, Salvatella R, Castellanos LG, de Sousa AS. The use of rapid diagnostic tests for chronic Chagas disease: An expert meeting report. PLoS Negl Trop Dis. 2024;18(8):e0012340. https://doi.org/10.1371/journal.pntd.0012340
- Lozano D, Rojas l, Méndez S, Casellas A, Sanz S, Ortiz l, et al. Use of rapid diagnostic tests (RDTs) for conclusive diagnosis of chronic Chagas disease – field implementation in the Bolivian Chaco region. PLoS Negl Trop Dis. 2019;13(12):e0007877. https://doi.org/10.1371/journal.pntd.0007877
- Suescún-Carrero SH, Tadger P, Cuellar CS, Armadans-Gil l, López LXR. Rapid diagnostic tests and ELISA for diagnosing chronic Chagas disease: Systematic revision and meta-analysis. PLoS Negl Trop Dis. 2022;16(10):e0010860. https://doi.org/10.1371/journal.pntd.0010860
- Requena-Méndez A, Bussion S, Aldasoro E, Jackson Y, Angheben A, Moore D, et al. Cost-effectiveness of Chagas disease screening in Latin American migrants at primary health-care centers in Europe: a Markov model analysis. Lancet Glob Health. 2017;5(4):e439-47.





