Vol. 26 - Num. 103
Colaboraciones especiales
Nuevas herramientas para el tratamiento de la diabetes tipo 1 en la edad pediátrica
Enrique Palomo Atancea, Ana Belén Suárez Lascanob, Laura Acero García de la Santac
aServicio de Endocrinología Pediátrica. Hospital General Universitario de Ciudad Real. Ciudad Real. España.
bAlumna del Máster de Endocrinología Pediátrica. Servicio de Endocrinología Pediátrica. Hospital Sant Joan de Déu. Esplugues de Llobregat. Barcelona. España.
cMIR-Pediatría. Hospital General Universitario de Ciudad Real. Ciudad Real. España.
Correspondencia: E Palomo. Correo electrónico: palomo.enrique@gmail.com
Cómo citar este artículo: Palomo Atance E, Suárez Lascano AB, Acero García de la Santa L. Nuevas herramientas para el tratamiento de la diabetes tipo 1 en la edad pediátrica . Rev Pediatr Aten Primaria. 2024;26:321-7. https://doi.org/10.60147/40a65e5a
Publicado en Internet: 24-09-2024 - Número de visitas: 9551
Resumen
In recent years, new resources have been appearing in order to improve glycaemic control in patients with type 1 diabetes. These include new insulin analogues, glucose monitoring, smart insulin pens and hybrid close-loop systems. So, in these patients the percentage of time in range has increased, the episodes of hypoglycaemia or hyperglycaemia have decreased, and quality of life has improved. Finally, in the following years biological drugs such as teplizumab will be incorporated, which will be the first etiological treatment for type 1 diabetes.
Palabras clave
● Diabetes mellitus tipo 1 ● Monitorización continua de glucosa ● Sistemas híbridos avanzados de asa cerrada ● TeplizumabINTRODUCCIÓN
La diabetes tipo 1 es una de las enfermedades crónicas más frecuentes de la infancia que condiciona un aumento de la morbimortalidad, sobre todo cuando se diagnostica a edades tempranas. De este modo, se ha estimado que el diagnóstico de la diabetes tipo 1 antes de los 10 años conlleva una pérdida de la esperanza de vida de 17,7 años en las mujeres y de 14,2 años en los hombres1.
Además, cabe resaltar que gran parte de los pacientes pediátricos con diabetes tipo 1 no cumplen las últimas recomendaciones de objetivos de glucemia2, como son: hemoglobina glicosilada <7%, tiempo en rango (porcentaje de tiempo al día con un valor de glucemia comprendido entre 70 y 180 mg/dl) de al menos un 70%, tiempo en hipoglucemia (porcentaje de tiempo al día con un valor de glucemia inferior a 70 mg/dl) inferior al 5% y tiempo en hiperglucemia (porcentaje de tiempo al día con un valor de glucemia superior a 180 mg/dl) inferior al 25%.
Por esta razón, ha surgido la necesidad de mejorar el control metabólico y la calidad de vida de estos pacientes. Para ello, se han llevado a cabo en las últimas décadas distintas estrategias de investigación para optimizar el tratamiento con insulina (bien sea a través de la administración de múltiples bolos subcutáneos o a través de bombas infusoras de administración), así como para desarrollar sistemas de monitorización que determinen la glucemia con mayor precisión y fiabilidad.
En este artículo se abordan las diferentes novedades que han ido surgiendo en los últimos años para el manejo clínico de estos pacientes, así como las nuevas opciones de tratamiento que van a ir apareciendo en un futuro próximo y cuyo conocimiento puede resultar de utilidad para los pediatras que trabajan en el ámbito de la Atención Primaria.
OPCIONES DE TRATAMIENTO
Análogos de insulina
A raíz de los resultados del estudio DCCT (Diabetes Control and Complications Trial)3, que evidencia la relación estrecha entre el control metabólico de la diabetes y las complicaciones micro y macrovasculares, así como de las conclusiones aportadas por el estudio EDIC (Epidemiology of Diabetes Interventions and Complications)4, que establece la importancia del control metabólico en los primeros años de vida como variable independiente para la aparición de complicaciones asociadas a la diabetes (“memoria metabólica”), ha surgido la necesidad de desarrollar insulinas tanto de acción rápida como de acción lenta para simular, en la medida de lo posible, la secreción fisiológica de insulina por parte del páncreas. De esta forma, se han ido comercializando los denominados análogos de insulina de acción rápida y de acción prolongada, que constituyen la base de la pauta de tratamiento bolo-basal con insulina que se sigue en la actualidad en la gran mayoría de los pacientes con diabetes tipo 1.
Los análogos de acción rápida presentan un inicio de acción corto tras su administración (entre 5 y 15 minutos) para contrarrestar el aumento de glucemia producido con la ingesta, tienen su efecto máximo en torno a la hora, coincidiendo con el pico de glucemia tras la absorción de los alimentos, y su efecto no se prolonga mucho más allá de las 3 horas tras su administración, para disminuir así la probabilidad de presentar hipoglucemias posprandiales.
Respecto a los análogos de acción prolongada, persiguen imitar la secreción interprandial y nocturna de insulina por el páncreas sano. Por ello, se trata de preparados con un inicio de acción progresivo (generalmente a partir de 1-2 horas), con un pico de acción lo más atenuado posible para reducir las posibilidades de hipoglucemias y con una duración entre 20 y 42 horas, de forma que la gran mayoría de los pacientes van a requerir solo una administración diaria.
En la Tabla 1 se recogen las características farmacocinéticas y farmacodinámicas de los diferentes tipos de análogos de insulina comercializados en la actualidad para su administración subcutánea en la diabetes tipo 1 en la edad pediátrica.
| Tabla 1. Perfiles de acción de los distintos análogos de insulina aprobados en la edad pediátrica | |||
|---|---|---|---|
| Tipo de insulina | Inicio de acción (minutos) | Pico de acción (horas) | Duración (horas) |
Análogos de acción prolongada:
|
120-240 60-120 120-360 30-90 |
8-12 4-7 No pico No pico |
22-24 20-24 30-36 >42 |
Análogos de acción rápida:
|
15-20 5-10 |
1-3 1-3 |
3-5 3-5 |

Sistemas de monitorización de glucosa
El desarrollo de diferentes sistemas de monitorización de glucosa ha sido uno de los avances que mayor impacto ha tenido en el control clínico de los pacientes con diabetes tipo 15, ya que, a diferencia de los controles de glucemia capilar, permiten disponer de información continua sobre el perfil glucémico, así como observar la influencia que tienen sobre el mismo diferentes eventos de la vida diaria (ingestas de determinados alimentos y transgresiones dietéticas, ejercicio físico, olvidos de dosis de insulina y situaciones de estrés o de enfermedad, entre otras). De forma esquemática, estos sistemas constan de los siguientes componentes:
- Sensor desechable que se adhiere a la piel del paciente y que determina la concentración de glucosa en líquido intersticial.
- Transmisor, que almacena los valores de glucosa y los envía a un receptor y a una nube para que puedan visualizarse por parte del paciente, de sus cuidadores y de su equipo médico (Figuras 1 y 2).
| Figura 1. Visualización del resumen de los valores de glucosa obtenidos durante un periodo por un sistema de monitorización |
|---|
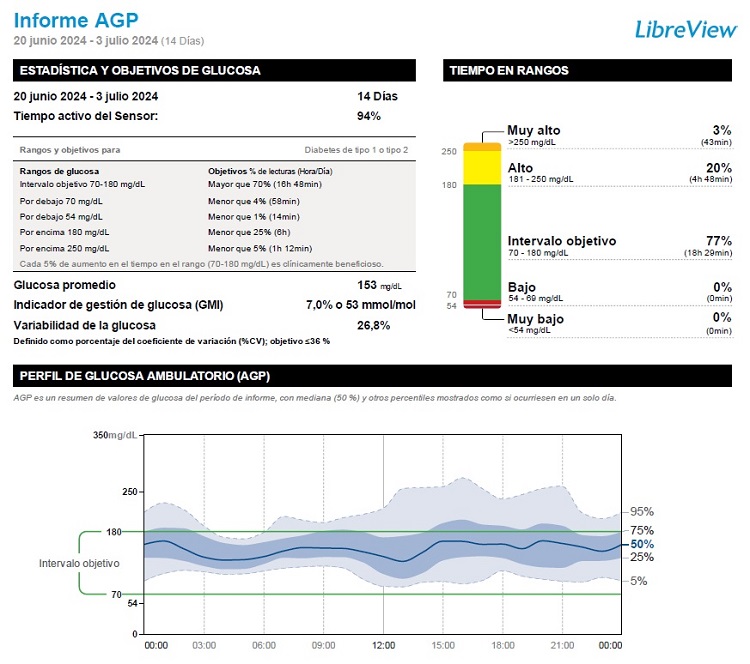 |

| Figura 2. Visualización del registro diario de los valores de glucosa a través de un sistema de monitorización |
|---|
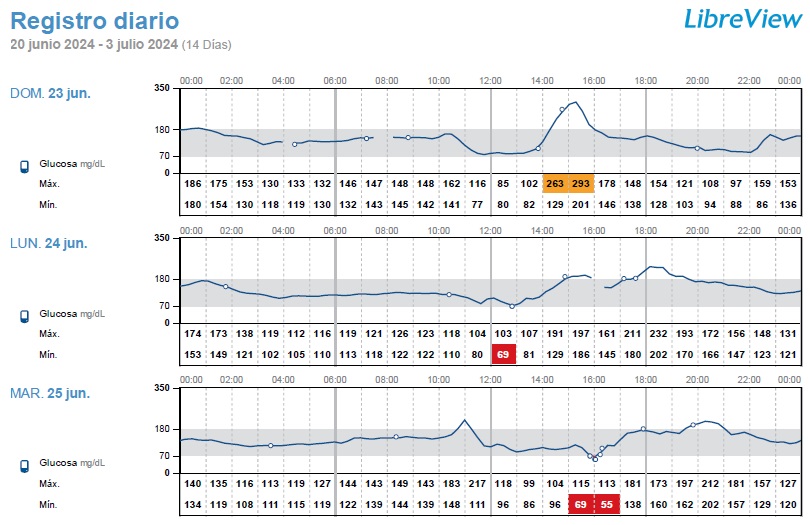 |

Aunque los datos de glucosa proporcionados por estos sistemas se correlacionan bien con los obtenidos en sangre, conviene reseñar que los valores en líquido intersticial tienen un decalaje medio de unos 4 minutos respecto a los valores en sangre, por lo que ante ascensos o descensos rápidos de la glucemia podría encontrarse una discrepancia entre las dos determinaciones, debiendo prevalecer en ese caso los valores de glucosa en sangre a la hora de tomar una decisión sobre la actitud que debe seguirse.
De forma adicional, estos dispositivos están dotados de alarmas ante las hipo e hiperglucemias, por lo que proporcionan a los pacientes y a sus cuidadores una información valiosa para actuar precozmente ante cualquiera de esas dos situaciones.
En la misma línea, y en cuanto a la repercusión que estos sistemas tienen sobre el control metabólico de los pacientes pediátricos con diabetes tipo 1, se ha observado que su aplicación ha conseguido aumentar el tiempo en rango, disminuir el tiempo tanto en hiperglucemia como en hipoglucemia y disminuir el valor de la hemoglobina glicosilada6,7.
Por todo ello, se recomienda que todo paciente pediátrico con diabetes tipo 1 tenga acceso a un sistema de monitorización de glucosa y que este debe instaurarse lo antes posible desde el diagnóstico, a través de un programa de educación diabetológica orientado a su empleo y su interpretación8.
En la Tabla 2 se recogen las principales características de los sistemas de monitorización aprobados para su utilización en la diabetes tipo 1 en la edad pediátrica.
| Tabla 2. Características de los sistemas de monitorización de glucosa empleados en la edad pediátrica | ||||||
|---|---|---|---|---|---|---|
| Dexcom G6 | Dexcom G7 | Guardian Connect Sensor 3 | Guardian Connect Sensor 4 | Freestyle Libre 2 | Freestyle Libre 3 | |
| Tipo | Monitor continuo | Monitor continuo | Monitor continuo | Monitor continuo | Escaneo intermitente | Monitor continuo |
| Vida media | 10 días | 14 días | 7 días | 7 días | 14 días | 14 días |
| Calibración | No | No | 2/día | No | No | No |
| Alarmas | Sí | Sí | Sí | Sí | Opcionales | Opcionales |

Sistemas de administración de insulina
Plumas de insulina inteligentes (smart pens): son dispositivos de inyección subcutánea de insulina que transmiten información sobre la hora y la cantidad de insulina administrada. Asimismo, pueden recordar la dosis de insulina y ayudar a calcular la dosis. Ante todo, pretenden tratar el problema de la falta de adherencia en algunos pacientes, ya sea por omisión o por administración a destiempo.
Se ha observado que, respecto al tratamiento con plumas convencionales, el empleo de estos dispositivos ha mejorado el control glucémico y ha disminuido el porcentaje de variabilidad glucémica (que es un parámetro de estabilidad glucémica y, por tanto, de buen control), reduciendo el olvido de dosis9,10.
Sistemas automáticos de asa cerrada híbridos avanzados
Son sistemas que constan de tres componentes:
- Bomba infusora: dispositivo en el que la insulina circula desde un reservorio a través de un catéter de conexión, que a su vez termina en una cánula de infusión que está insertada de forma subcutánea. Igualmente, durante los últimos años, se han comercializado bombas con un equipo de infusión integrado y, por tanto, sin necesidad de catéter (“bombas parche”).
- Sistema de monitorización continua de glucosa.
- Algoritmo integrado que, en función del valor actual de glucosa y de la previsión respecto a los controles previos, determina la liberación de insulina.
De este modo, estos sistemas detienen la infusión de insulina ante situaciones previstas de hipoglucemia (sistema predictivo de suspensión de insulina con glucemia baja), tienen la capacidad de administrar bolos de insulina para la corrección de hiperglucemias y modifican la administración basal de insulina si los valores se desvían de un objetivo ideal establecido previamente (infusión basal automática). Además, disponen de una calculadora de bolos personalizados para cada paciente en función del objetivo fijado de glucosa y del índice de sensibilidad de cada paciente (que es un concepto que define los mg/dl de glucosa, que descendería teóricamente una unidad de insulina rápida).
Aun así, estos sistemas no son completamente automatizados (de ahí la denominación de “sistemas de asa cerrada híbridos”), ya que todavía debe proporcionársele al sistema información como el momento en el que se va a realizar una ingesta, así como la cantidad de hidratos de carbono que se van a tomar. Previsiblemente, el desarrollo tecnológico de los próximos años permitirá automatizar también la administración de estos bolos con las diferentes comidas. Asimismo, y dentro de las perspectivas futuras, se encuentran los sistemas automáticos de asa cerrada bihormonales, capaces de administrar tanto insulina como glucagón, y que permitirían aplicar pautas de tratamiento insulínico con unos objetivos glucémicos más ambiciosos y con menor riesgo de hipoglucemia.
Con todo ello, y comparándolos con el tratamiento con múltiples dosis de insulina subcutánea, estos sistemas han demostrado en distintos trabajos mejorar el control metabólico de la diabetes tipo 1 a partir de los siguientes parámetros: descenso de los valores de hemoglobina glicosilada, aumento del tiempo en rango y reducción del número de hipo e hiperglucemias, así como del porcentaje de variabilidad11-14. De igual forma, al tratarse de sistemas con algunas funciones automatizadas, reducen la toma de decisiones por parte del paciente y/o de sus cuidadores, lo que contribuye a reducir la carga de la enfermedad y a mejorar la calidad de vida en general y la calidad del descanso nocturno en particular15.
Por el contrario, estos sistemas pueden tener algunas desventajas: dolor y lesiones cutáneas en el lugar de infusión, fatiga en los pacientes y/o cuidadores motivados por las alarmas de los dispositivos que puede desencadenar una menor adherencia al tratamiento y, por último, suponen un coste económico más elevado que las pautas de tratamiento con múltiples dosis de insulina subcutánea5.
NUEVAS PERSPECTIVAS DE TRATAMIENTO
En los últimos años se ha aprobado el uso de nuevas terapias biológicas para modificar el curso de diferentes enfermedades autoinmunes y mejorar así su pronóstico. En el caso concreto de la diabetes, la FDA (Food and Drug Administration) ha autorizado en Estados Unidos el empleo de teplizumab para el tratamiento de la diabetes tipo 1 en fases iniciales. En este sentido, se ha observado que en menores de 18 años este fármaco evitaría la progresión de la diabetes desde el estadio 2 (presencia de dos o más autoanticuerpos relacionados con la diabetes con alteración glucémica, pero sin síntomas clínicos) al estadio 3 (se añade a lo anterior la presencia de síntomas clínicos relacionados con la diabetes)16. Del mismo modo, se han publicado los resultados de otro ensayo clínico con teplizumab en pacientes en estadio 3, en los que se mantendrían estables los niveles de secreción de insulina por parte del páncreas tras 18 meses de seguimiento17. Hasta disponer de la aprobación por parte de la EMA (European Medicines Agency), podría afirmarse que nos encontramos ante el primer tratamiento etiológico de la diabetes tipo 1 y que iniciaría una nueva era en el abordaje de esta enfermedad.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Contribución de cada autor: redacción del manuscrito y búsqueda bibliográfica (EPA), revisión del manuscrito y búsqueda bibliográfica (ABS, LAGS).
BIBLIOGRAFÍA
- Rawshani A, Sattar N, Franzén S, Rawshani A, Hattersley AT, Svensson AM, et al. Excess mortality and cardiovascular disease in young adults with type 1 diabetes in relation to age at onset: a nationwide, register-based cohort study. Lancet. 2018;392(10146):477-86. https://doi.org/10.1016/S0140-6736(18)31506-X
- De Bock M, Codner E, Craig ME, Huynh T, Maahs DM, Mahmud FH, et al. ISPAD Clinical Practice Consensus Guidelines 2022: Glycemic targets and glucose monitoring for children, adolescents, and young people with diabetes. Pediatr Diabetes. 2022;23(8):1270-6. https://doi.org/10.1111/pedi.13455
- The Diabetes Control and Complications Trial Research Group. The effect of intensive treatment of diabetes on the development and progression of long-term complicactions in insulindependent diabetes mellitus. N Engl J Med. 1993;329:977-86. https://doi.org/10.1056/NEJM199309303291401
- Diabetes Control and Complications Trial (DCCT)/Epidemiology of Diabetes Interventions and Complications (EDIC) Study Research Group. Intensive Diabetes Treatment and Cardiovascular Outcomes in Type 1 Diabetes: The DCCT/EDIC Study 30-Year Follow-up. Diabetes Care. 2016;39(5):686-93. https://doi.org/10.2337/dc15-1990
- Guijo Alonso B, Alkadi Fernández K, Yelmo Valverde R, Pérez Repiso V, García Cuartero B. Nuevas tecnologías y nuevos retos en la diabetes en la edad pediátrica. Rev Esp Endocrinol Pediatr. 2022;13(1):34-45.
- Laffel LM, Kanapka LG, Beck RW, Bergamo K, Clements MA, Criego A, et al. CGM Intervention in Teens and Young Adults with T1D (CITY) Study Group. Effect of continuous glucose monitoring on glycemic control in adolescents and young adults with type 1 diabetes: a randomized clinical trial. JAMA. 2020;323:2388-96. https://doi.org/10.1001/jama.2020.6940
- Deeb A. Challenges of diabetes management in toddlers. Diabetes Technol Ther. 2017;19:383-90. https://doi.org/10.1089/dia.2017.0130
- Tauschmann M, Forlenza G, Hood K, Cardona-Hernandez R, Giani E, Hendrieckx C, et al. ISPAD Clinical Practice Consensus Guidelines 2022: Diabetes technologies: Glucose monitoring. Pediatr Diabetes. 2022;23(8):1390-1405. https://doi.org/10.1111/pedi.13451
- Adolfsson P, Hartvig NV, Kaas A, Moller JB, Hellman J. Increased time in range and fewer missed bolus injections after introduction of a smart connected insulin pen. Diabetes Technol Ther. 2020;22:709-18. https://doi.org/10.1089/dia.2019.0411
- Jendle J, Ericsson A, Gundgaard J, Moller JB, Valentine WJ, Hunt B. Smart insulin pens are associated with improved clinical outcomes at lower cost versus standard-of-care treatment of type 1 diabetes in Sweden: a cost-effectiveness analysis. Diabetes Ther. 2021;12:373-88. https://doi.org/10.1007/s13300-020-00980-1
- Ekhlaspour l, Schoelwer MJ, Forlenza GP, De-Boer MD, Norlander l, Hsu l, et al. Safety and performance of the tandem t: slim x2 with control- iq automated insulin delivery system in toddlers and Preschoolers. Diabetes Technol Ther. 2021;23:384-91. https://doi.org/10.1089/dia.2020.0507
- O’Malley G, Messer LH, Levy CJ, Pinsker JE, Forlenza GP, Isganaitis E, et al. iDCL Trial Research Group. Clinical management and pump parameter adjustment of the control-iq closedloop control system: results from a 6-month, multicenter, randomized clinical trial. Diabetes Technol Ther. 2021;23:245-52. https://doi.org/10.1089/dia.2020.0472
- Beato Víbora PI, Gallego Gamero F, Ambrojo López A, Gil Poch E, Martín Romo I, Arroyo Díez FJ. Rapid improvement in time in range after the implementation of an advanced hybrid closed-loop system in adolescents and adults with type 1 diabetes. Diabetes Technol Ther. 2021;23:609-15. https://doi.org/10.1089/dia.2021.0037
- Bergenstal RM, Nimri R, Beck RW, Criego A, Laffel l, Schatz D, et al. FLAIR Study Group. A comparison of two hybrid closed-loop systems in adolescents and young adults with type 1 diabetes (FLAIR): a multicentre, randomised, crossover trial. Lancet. 2021;397:208-19. https://doi.org/10.1016/S0140-6736(20)32514-9
- Leiva Gea I. Sistemas integrados. Rev Esp Endocrinol Pediatr. 2024;15(2):58-63.
- Herold KC, Bundy BN, Long SA, Bluestone JA, DiMeglio IA, Dufort MJ, et al. An Anti-CD3 Antibody. Teplizumab, in Relatives at Risk for Type 1 Diabetes. N Engl J Med. 2019;381:603-13. https://doi.org/10.1056/NEJMoa1902226
- Ramos EI, Dayan CM, Chatenoud I, Sumnik Z, Simmons J, Szypowska A, et al. Teplizumab and β-cell function in newly diagnosed type 1 diabetes. N Engl J Med. 2023;389:2151-61. https://doi.org/10.1056/NEJMoa2308743




