Neumomediastino en Pediatría. Experiencia en un centro terciario
Patricia Fernández Garcíaa, Cristina González Menchéna, José Tomás Ramos Amadora
aServicio de Pediatría. Hospital Universitario Clínico San Carlos. Madrid. España.
Correspondencia: P Fernández . Correo electrónico: pfernandezgarcia2@salud.madrid.org
Cómo citar este artículo: Fernández García P, González Menchén C, Ramos Amador JT. Neumomediastino en Pediatría. Experiencia en un centro terciario. Rev Pediatr Aten Primaria. 2022;24:e37-e44.
Publicado en Internet: 20-01-2022 - Número de visitas: 21316
Resumen
Introducción: el neumomediastino se define como la presencia de aire dentro del mediastino. Es una patología infrecuente fuera del periodo neonatal, que generalmente acontece en varones jóvenes y de complexión delgada.
Material y métodos: se diseña un estudio descriptivo de serie de casos, retrospectivo (2009-2016) y prospectivo (2016-2019). Se incluyeron todos los pacientes de entre seis meses y 18 años diagnosticados de neumomediastino en nuestro centro. Se incluyeron ocho pacientes y se analizaron las variables epidemiológicas, clínicas, diagnósticas y terapéuticas.
Resultados: el 87% de nuestros casos fueron diagnosticados de neumomediastino espontáneo, el 37% de ellos presentaron factores predisponentes como consumo de tóxicos, viajes en avión, maniobra de Valsava o infecciones. El motivo de consulta más frecuente fue el dolor torácico (75%), seguido de disnea (37%), palpitaciones y fiebre (12,5%). En la exploración física, el signo más prevalente fue el enfisema subcutáneo (37%), seguido del signo de Hamman (12,5%). El diagnóstico se realizó en base a la clínica y las pruebas de imagen. Todos los casos se confirmaron con radiografía de tórax y solo uno requirió tomografía computarizada de confirmación. Ningún paciente requirió soporte respiratorio y la estancia media hospitalaria fue de dos días.
Conclusiones: el neumomediastino es una condición habitualmente benigna y autolimitada. Es una patología que, a pesar de su baja incidencia, debe incluirse en el diagnóstico diferencial del dolor torácico dada su potencial gravedad al poder propagarse al tejido subcutáneo, endotorácico, peritoneal o raquídeo.
Palabras clave
● Disnea ● Dolor torácico ● Hamman ● Neumomediastino ● Varones jóvenesINTRODUCCIÓN
El neumomediastino espontáneo es una patología infrecuente, habitualmente benigna y autolimitada, que generalmente acontece en varones jóvenes y de complexión delgada. Su incidencia real es desconocida y es difícil de cuantificar, dado que puede cursar de forma subclínica sin que muchos pacientes lleguen a consultar por ello. Su importancia radica en su gravedad potencial, pudiendo propagarse al tejido subcutáneo, endotorácico, peritoneal o raquídeo, constituyendo en ocasiones una emergencia médica.
Pueden existir factores predisponentes, como patología pulmonar previa (asma, fibrosis quística o infección), maniobras de Valsalva (tos, vómitos repetidos o esfuerzo físico) o inhalación de drogas.
La presentación clínica típica es la tríada de dolor torácico retroesternal, disnea y enfisema subcutáneo. El dolor torácico suele ser opresivo, intenso, de inicio brusco y duración variable, que aumenta con la inspiración profunda y que puede irradiarse a miembro superior izquierdo, cuello y espalda. El signo de Hamman es muy característico, pero no muy habitual y consiste en la aparición de crepitación sincrónica con el latido cardiaco en la auscultación1.
El diagnóstico se basa en la clínica y en las pruebas de imagen, fundamentalmente la radiografía de tórax. La tomografía computarizada (TC) es el gold estándar pero solo está indicada si hay alta sospecha de neumomediastino con radiografía normal, y el esofagograma solo se realiza si hay sospecha de rotura esofágica.
Los hallazgos más habituales en la radiografía de tórax que nos permiten diagnosticarlo son2-4:
- Signo del anillo alrededor de la arteria. En la radiografía lateral de tórax puede observarse un anillo hipodenso alrededor de la arteria pulmonar derecha y alrededor de la raíz aórtica, que se corresponden con el aire mediastínico.
- Signo del diafragma continuo. En la radiografía posteroanterior (PA) de tórax se delimita la porción superior del diafragma que se encuentra inmediatamente inferior al corazón. En condiciones normales no se distinguen los límites de corazón y diafragma (signo de la silueta), pero en el neumomediastino, al introducirse aire entre el pericardio y el diafragma, quedan delimitadas ambas estructuras.
- Signo de la pleura visible. En la radiografía PA de tórax se observa una banda hiperlucente paralela al corazón, correspondiente al aire que separa pleura parietal y pericardio, delimitada por una línea radiopaca que se corresponde con la pleura despegada.
- Signo de la vela tímica, alas del ángel o spinnaker. En la radiografía PA de tórax, el aire mediastínico desplaza el timo hacia la porción superior de la imagen, de manera que queda separado de la silueta cardiaca. Es un signo típico de neumomediastino en neonatos, que se suele producir como consecuencia de las maniobras de reanimación cardiopulmonar (RCP) o ventilación mecánica.
- Signo de la V de Naclerio. En la radiografía PA de tórax se aprecian unas líneas hipodensas que parecen configurar una V en el margen inferior y lateral izquierdo del mediastino. El brazo medial (vertical) de la V se corresponde con el aire mediastínico situado entre aorta descendente y hemidiafragma izquierdo, mientras que el brazo lateral (horizontal) está delimitado por el aire situado entre la pleura parietal y el hemidiafragma izquierdo. Se asocia a neumomediastino por rotura de pared esofágica.
- Neumopericardio. En la radiografía PA de tórax se observa un área hiperlucente paralela al borde cardiaco y que generalmente bordea toda la silueta cardiaca, delimitada por una línea radiopaca que se corresponde con el pericardio parietal.
- Enfisema subcutáneo. En la radiografía PA de tórax se observa densidad aire en las partes blandas de la pared torácica.
El diagnóstico diferencial debe incluir el síndrome coronario agudo, el neumotórax, el tromboembolismo pulmonar, la pericarditis, la perforación esofágica espontánea y la rotura costal, entre otros (Fig. 1)5.
| Figura 1. Esquema diagnóstico diferencial dolor torácico agudo |
|---|
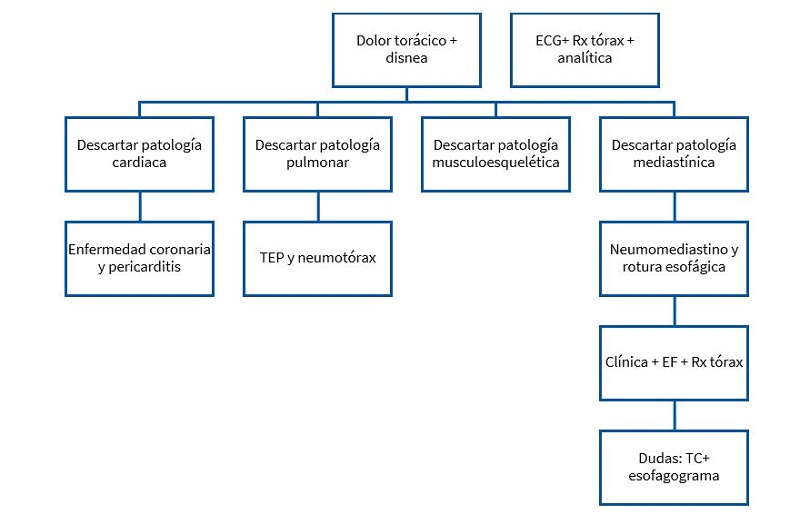 |

El tratamiento es sintomático, con analgesia, oxigenoterapia y reposo, evitando situaciones que puedan favorecer el barotrauma (Valsalva, buceo o viajes en avión). El pronóstico suele ser bueno, se resuelve en un plazo de entre 2 y 15 días; son raras las complicaciones y las recurrencias. No suele precisar cirugía salvo en casos seleccionados (neumotórax, mediastinitis necrotizante o enfermedad subyacente, entre otros).
Nuestro objetivo es describir las características del neumomediastino en la población pediátrica y compartir nuestra experiencia en el diagnóstico y manejo de estos pacientes.
MATERIAL Y MÉTODOS
Se diseñó un estudio descriptivo de serie de casos, retrospectivo desde enero de 2009 hasta octubre de 2016 y posteriormente prospectivo, finalizando el periodo de inclusión de pacientes el 1 de septiembre de 2019. Se incluyeron a todos los pacientes con edades comprendidas entre los seis meses y los 18 años diagnosticados de neumomediastino en nuestro centro. Se revisaron las historias clínicas y se analizaron las variables epidemiológicas, clínicas, diagnósticas y terapéuticas mediante el software estadístico IBM SPSS Statistics 23. Incluimos un total de ocho pacientes.
Caso 1
Adolescente varón de 16 años que acude a urgencias por presentar dolor precordial de cuatro horas de evolución. El dolor es de moderada intensidad (6-7/10), no se irradia y aumenta con la inspiración profunda. Es vegetariano desde hace nueve meses. Como factor de riesgo, afirma haber consumido alcohol, tabaco y cannabis y haber presentado un vómito intenso tras el consumo de dichos tóxicos, en los dos días previos a la consulta en el contexto de una fiesta en una casa rural. No refiere ninguna enfermedad cardiológica en la familia ni antecedentes personales médico-quirúrgicos de interés.
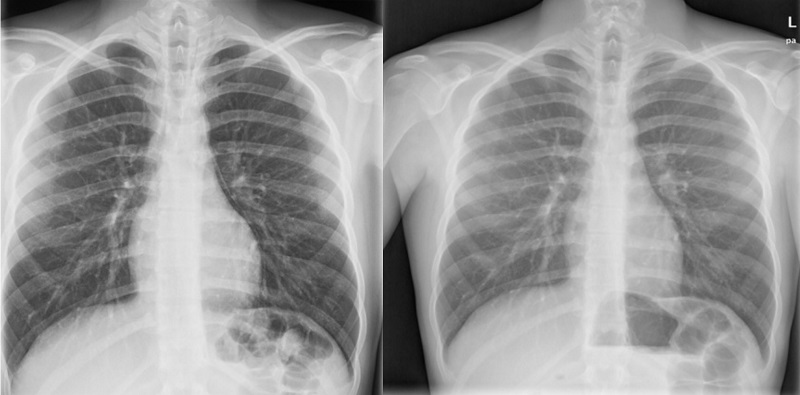
Se comprueba que las constantes vitales y el examen físico no muestran alteraciones, salvo por crepitación sincrónica con el latido cardiaco en la auscultación (signo de Hamman). Se realizan electrocardiograma (ECG), radiografía de tórax, analítica sanguínea y ecocardiograma transtorácico. ECG con ritmo sinusal a 68 lpm, eje normal, QTc 0,38 y patrón de repolarización precoz. Radiografía de tórax con despegamiento de la pleura parietal del pericardio en borde cardiaco izquierdo (Fig. 2). Hemograma, bioquímica, enzimas cardiacas y coagulación normales, y ecocardiograma con buena función biventricular, sin hipertrofia de cavidades y sin signos de taponamiento cardiaco.
| Figura 2. Caso clínico 1. Adolescente varón de 16 años que acude a urgencias por presentar dolor precordial de 4 horas de evolución. Radiografía de tórax con despegamiento de la pleura parietal del pericardio en borde cardiaco izquierdo (imagen de la izquierda) y control posterior normal (a la derecha) |
|---|
 |

El paciente permanece ingresado durante tres días, precisando únicamente analgesia, con resolución completa de la clínica y con controles posteriores adecuados.
Caso 2
Adolescente mujer de 15 años que acude a urgencias por dolor centrotorácico súbito, irradiado a las escápulas y asociado a disnea. Refiere cuadro catarral en los días previos, pero niega tos, Valsalva, consumo de tóxicos, menstruación en el momento de la consulta o actividad física intensa. Sin antecedentes cardiológicos personales ni familiares de interés. En la exploración física, las constantes son normales y no se observa crepitación subcutánea a nivel cervical.
Se realizan gasometría venosa, ECG y radiografía de tórax. Tanto la gasometría como el ECG son normales. En la radiografía de tórax se confirma la presencia de enfisema subcutáneo cervical derecho y de aire mediastínico bilateral con resalte del borde cardiaco izquierdo.
El dolor cede en las primeras 24 horas con analgesia pautada y es dada de alta, tras dos días de ingreso, sin presentar recidivas.
Caso 3
Adolescente varón de 13 años que consulta por dolor torácico opresivo y palpitaciones tras una discusión con su madre. Acude a urgencias y es diagnosticado inicialmente de crisis de ansiedad, previa realización de prueba de imagen y ECG, pero 48 horas después acude nuevamente tras ser avisado telefónicamente del hallazgo radiográfico que previamente no se había observado. Sin antecedentes personales ni familiares de interés.
Exploración física normal con constantes en rango. ECG sin alteraciones y radiografía de tórax con imágenes alargadas con densidad aire en mediastino superior y signo del diafragma continuo. Manejo ambulatorio con resolución completa del cuadro, sin recidivas.
Caso 4
Paciente varón de 16 años que acude a urgencias por dolor centrotorácico de 10 horas de evolución que se inicia tras un viaje en avión desde EE. UU. hasta España. El dolor aumenta con la inspiración y el movimiento, pero no se irradia. No hay cortejo vegetativo, infecciones previas ni antecedentes personales médico-quirúrgicos de interés. Constantes vitales, examen físico y ECG rigurosamente normales. Radiografía de tórax compatible con neumomediastino y enfisema subcutáneo cervical bilateral.
Ingresa durante 48 horas con resolución completa de la clínica y sin recidivas durante la estancia del paciente en España, sin poder realizarse seguimiento posterior.
Caso 5
Adolescente varón de 13 años que acude a urgencias remitido por su pediatra de Atención Primaria por dolor cervical derecho y centrotorácico de cinco horas de evolución, asociado a disnea y dificultad para la deglución. Refiere que el dolor se ha iniciado de manera brusca y ha ido aumentado de forma paulatina, sin irradiarse y siendo de mayor intensidad en región cervical. Niega traumatismos, infecciones, ingesta reciente de pescado u otra sintomatología. Sin antecedentes personales de interés. Sin antecedentes familiares de cardiopatías, arritmias, muerte súbita ni sordera. Abuelos maternos fallecidos por infarto agudo de miocardio a los 49 y por encima de los 60 años.
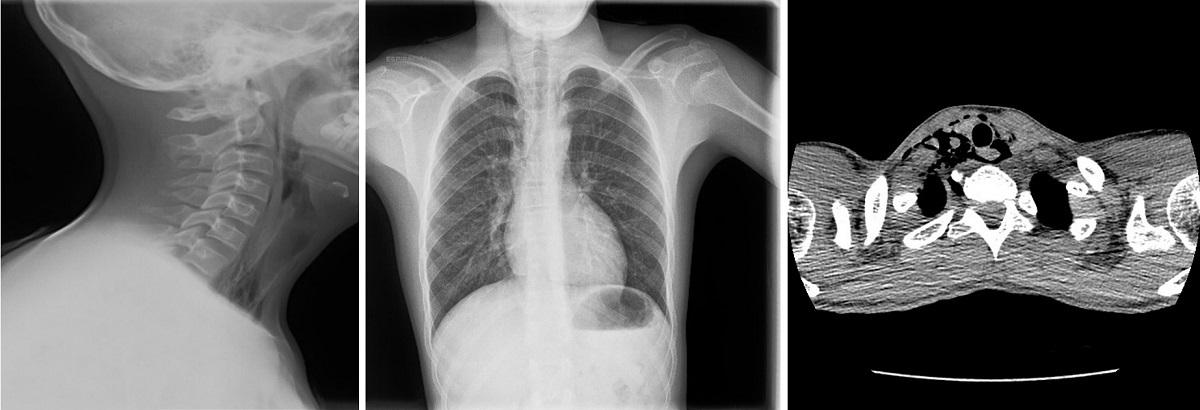
Constantes en rango. Enfisema subcutáneo en la zona submandibular derecha. El resto de la exploración es normal. Radiografía cervical de partes blandas y radiografía de tórax con imágenes hiperlucentes en mediastino superior derecho, signo del diafragma continuo y enfisema subcutáneo cervical derecho. TC cervicotorácica con neumomediastino anterior, medio y posterior que se extiende cranealmente por las partes blandas rodeando tráquea y esófago hacia el paquete vascular carotídeo derecho y el espacio retrofaríngeo derecho (Fig. 3). ECG, fibrolaringoscopia y analítica sanguínea sin hallazgos. Permanece ingresado durante tres días, con monitorización cardiorrespiratoria continua y sin precisar asistencia en ningún momento. Revisión en Cardiología y Neumología Pediátricas, sin incidencias y sin recidivas.
| Figura 3. Caso clínico 5. Adolescente varón de 13 años que acude a urgencias remitido por su pediatra de Atención Primaria por dolor cervical derecho y centrotorácico de 5 horas de evolución asociado a disnea y dificultad para la deglución. Radiografía cervical de partes blandas y radiografía de tórax con imágenes hiperlucentes en mediastino superior derecho, signo del diafragma continuo y enfisema subcutáneo cervical derecho. TC cervicotorácica con neumomediastino anterior, medio y posterior que se extiende cranealmente por las partes blandas rodeando tráquea y esófago hacia el paquete vascular carotídeo derecho y el espacio retrofaríngeo derecho |
|---|
 |

Caso 6
Adolescente mujer de 15 años que acude a urgencias por epigastralgia intensa (7/10), de 24 horas de evolución, que asocia náuseas, sin vómitos, diarrea ni fiebre. Refiere episodios de epigastralgia semanales desde hace un mes. No presenta otra sintomatología. Como antecedentes personales, la paciente es natural de Santo Domingo y reside en España desde hace un mes. Portadora de gastrostomía desde hace tres meses, como consecuencia de estenosis esofágica distal secundaria a ingesta cáustica voluntaria. Sin antecedentes cardiológicos de interés.
Exploración física: constantes en rango; portadora de gastrostomía; dolor a la palpación profunda en epigastrio, sin signos de irritación peritoneal; el resto de la exploración es normal.
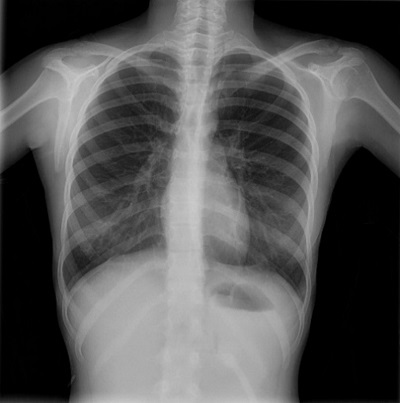
La paciente ingresa para estudio y tratamiento. Se le realizan dilataciones endoscópicas esofágico-pilóricas seriadas presentando como complicación en una de ellas neumomediastino con mediastinitis leve. El diagnóstico se realiza mediante radiografía de tórax que se indica por inicio de fiebre 24 horas después de la realización de endoscopia digestiva alta (Fig. 4). El cuadro se resuelve con tratamiento antibiótico intravenoso sin precisar soporte respiratorio, hemodinámico ni drenaje. Controles posteriores normales, sin recidivas.
| Figura 4. Caso clínico 6. Adolescente mujer de 15 años que acude a urgencias por epigastralgia intensa de 24 horas de evolución que asocia náuseas, sin vómitos, diarrea ni fiebre. El diagnóstico se realiza mediante radiografía de tórax que se indica por inicio de fiebre 24 horas después de la realización de endoscopia digestiva alta |
|---|
 |

Resolución completa del cuadro en cinco días, aunque la paciente permanece ingresada durante 45 días por su patología de base.
Caso 7
Adolescente varón de 16 años trasladado a nuestro centro con diagnóstico de neumomediastino con enfisema subcutáneo. Refiere dolor retroesternal que aumenta con la inspiración profunda desde hace 24 horas. No presenta tos, síntomas catarrales, asma, episodios de atragantamiento ni maniobras de Valsalva. Niega consumo de tabaco y traumatismos. El paciente fue trasladado desde un hospital privado hasta nuestro centro, ya que su póliza no cubre la realización de más pruebas diagnósticas o terapéuticas. Antecedente de neumotórax espontáneo al nacimiento.
Constantes vitales normales. Enfisema subcutáneo en región supraclavicular derecha. Fenotipo marfanoide. Pectus excavatum. Radiografía tórax con neumomediastino, signo de la pleura visible y enfisema subcutáneo supraclavicular.
Ingreso durante 24 horas con revisión a las 48 horas del alta, a la que no acude. Sin seguimiento posterior al encontrarse en España en periodo vacacional.
Caso 8
Paciente varón de 17 años que acude a urgencias por tos y expectoración verdosa de varios días de evolución que en las últimas 24 horas asocia disnea. Sensación distérmica no termometrada. No otra sintomatología asociada. Alergia al polen.
Constantes en rango. Auscultación pulmonar compatible con broncoespamo. Radiografía de tórax compatible con neumomediastino y enfisema supraclavicular derecho.
Ingresa durante 24 horas sin precisar asistencia hemodinámica ni respiratoria. Controles posteriores sin hallazgos patológicos.
RESULTADOS
En el periodo de estudio comprendido entre 2009 y 2019 se identificaron a ocho pacientes. De ellos, seis fueron de sexo masculino y dos de sexo femenino, con una mediana de edad de 15,5 años (rango: 12-18 años). El 87% de los casos fueron diagnosticados de neumomediastino espontáneo (n = 7/8) y el 12,5% (n = 1/8) de neumomediastino traumático secundario a realización de endoscopia digestiva alta. Dentro del grupo de neumomediastino espontáneo, el 37% presentaron factores predisponentes como consumo de tóxicos, viajes en avión, Valsalva e infecciones. Ninguno de los pacientes era asmático ni fumador y no presentaban antecedentes cardiológicos personales ni familiares de interés.
El motivo de consulta más frecuente fue dolor torácico, presente en el 75% (n = 6/8) de la muestra, encontrándose en el 71% (n = 5/7) de los casos de neumomediastino espontáneo y en el único caso de los secundarios a un traumatismo. El segundo síntoma en frecuencia fue la disnea, presente en el 37% (n = 3/8) de los pacientes, seguido de las palpitaciones (12,5%; n = 1/8) y la fiebre (12,5%; n = 1/8). La fiebre fue secundaria a mediastinitis producida por rotura esofágica iatrogénica. Todos los pacientes consultaron en las primeras 24 horas desde el inicio de la sintomatología.
En la exploración física, el signo más prevalente fue el enfisema subcutáneo, presente en el 37% de los casos (n = 3/8), seguido del signo de Hamman (12,5%; n = 1/8).
El diagnóstico se realizó en base a la clínica y las pruebas de imagen. Todos los casos fueron confirmados con radiografía de tórax, observándose presencia de aire mediastínico asociado a enfisema subcutáneo en el 75% (n = 6/8) de los pacientes. Se realizó un ECG al 62,5% (n = 5/8) de los pacientes, no se objetivó alteraciones en ninguno de ellos. En el 12,5% (n = 1/8) de los casos se solicitó TC de confirmación. No se precisó la realización de esofagograma.
El 87% de los pacientes requirieron ingreso. Todos los pacientes fueron tratados con reposo y analgesia. Durante su estancia se mantuvieron estables sin precisar soporte hemodinámico ni respiratorio. Ningún paciente requirió atención por la unidad de cuidados intensivos (UCI) ni cirugía.
La estancia media hospitalaria fue de 2,1 días (rango: 1-5). La mediana de seguimiento fue de tres años (rango: 2 meses a 10 años). Tras el alta hospitalaria, la evolución fue favorable en todos los casos, sin complicaciones ni recidivas durante el periodo de seguimiento.
DISCUSIÓN
El neumomediastino es una patología poco frecuente que supone en torno a 1 por 10 000-40 000 consultas en urgencias, nuestra incidencia fue 1/22 800. Respecto a la edad de presentación, hay dos picos de incidencia: la niñez temprana, debido a las infecciones respiratorias; y la adolescencia, frecuente en varones de complexión delgada6,7. Cabe destacar el aumento del número de casos en neonatos debido a la ventilación mecánica y las maniobras de RCP en las UCI8-10. En nuestra muestra, la falta de recogida de neumomediastino neonatal y la probable baja consulta en los servicios de urgencias por esta patología, hace que el número total de pacientes analizados sea pequeño.
Se deben tener en cuenta tanto posibles factores predisponentes en el caso de neumomediastino espontáneo (patología pulmonar, Valsalva o drogas), como la iatrogenia (endoscopias y ventilación mecánica) en el neumomediastino traumático11-13. En nuestra serie hemos encontrado estos factores en cuatro pacientes: Valsalva, viajes en avión, consumo de tóxicos y endoscopia digestiva alta.
Se ha observado un predominio de pacientes adolescentes varones, sin recidiva en ninguno de ellos, y respecto a la clínica el síntoma predominante fue el dolor torácico, seguido de disnea, palpitaciones y fiebre. Todo ello coincidente con lo descrito hasta ahora en la literatura médica.
Habitualmente la clínica y la radiografía de tórax permiten su diagnóstico. Sin embargo, pueden ser necesarios la TC, en casos de alta sospecha con radiografía normal, o el esofagograma, si hay sospecha de rotura esofágica. En nuestro estudio se realizó TC en un solo paciente para descartar enfermedad pulmonar subyacente, sin precisar realización de esofagograma.
El tratamiento inicial es conservador y únicamente en caso de neumomediastino masivo o a tensión se precisa drenaje torácico. En nuestra experiencia, el manejo conservador ha sido suficiente sin necesidad de asistencia respiratoria y con resolución espontánea del cuadro en dos o tres días. En algunos centros se emplea oxigenoterapia para favorecer la reabsorción aérea, aunque no es necesario si el paciente mantiene una adecuada oxigenación.
El neumomediastino es una condición habitualmente benigna y autolimitada, pero que se debe considerar dentro del diagnóstico diferencial del dolor torácico agudo debido a su potencial gravedad.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
ECG: electrocardiograma · PA: posteroanterior · RCP: reanimación cardiopulmonar · TC: tomografía computarizada · UCI: unidad de cuidados intensivos.
BIBLIOGRAFÍA
- Álvarez C, Jadue A, Rojas F, Cerda C, Ramírez M, Cornejo C. Neumomediastino espontáneo (síndrome de Hamman): Una enfermedad benigna mal diagnosticada. Rev Med Chile. 2009;137:1045-50.
- Alishlash AS, Janahi IA. Spontaneous pneumomediastinum in children and adolescents. En: UpToDate [en línea] [consultado el 13/01/2022]. Disponible en www.uptodate.com/contents/spontaneous-pneumomediastinum-in-children-and-adolescents
- Godoy l, Morilla l, Iramain V, Pavlicich V. Presentación en la Emergencia de un niño con neumomediastino espontáneo. Pediatría (Asunción). 2011;38:49-52.
- Cottani M. Signo de la V de Naclerio. Rev Arg Radiol. 2012;76:263.
- Valdovinos Mahave MC, Melendo Gimeno J, Ruiz Valero F, Juan Belloc S. Niño de dos años con dificultad respiratoria aguda. An Esp Pediatr. 1998;49:641-2.
- Díez R. Neumomediastino espontáneo con neumopericardio. FML Rev Med Fam AP. 2016;20:5.
- Guasch Arriaga I, StaitieGali AM, Quintero Rivera JC, López de Castro P. Neumomediastino espontáneo y secundario no traumático: signos radiológicos. ¿Cómo distinguirlos? SERAM. 2014;S-1148.
- Gerazounis M, Athanassiadi A, Kalantzi N, Moustardas M. Spontaneous pneumomediastinum: a rare benign entity. J Thorac Cardiovasc Surg. 2003;126:774-6.
- Crespo Marcos D, Iglesias Fernández C, Márquez de la Plata l, Panadero Carlavilla E. Neumomediastino espontáneo idiopático: a propósito de un caso. Anales Pediatr (Barc). 2006;64:100-8.
- Navarro E. Álbum de signos radiológicos. Tesis doctoral. En: Universidad de Málaga [en línea] [consultado el 13/01/2021]. Disponible en www-rayos.medicina.uma.es/Rmf/Tesis/Tesis_Doctoral_Eugenio_Navarro.pdf
- Carzolio Trujillo HA, Navarro Tova F, Padilla Gómez Cl, Hernández Martínez IA. Blunt chest trauma eith pneumomediastinum and pneumoperitoneum secondary to Macklineffect. Case report. Cir Cir. 2016;84:409-14.
- De la Mata-Martín M, Galán MJ, Gallego J. Pneumomediastinum and pneumothorax during emergency tracheotomy underspontaneous ventilation: Macklin metes Mueller? Rev Esp Anestesiol Reanim. 2016;63:231-4.
- Santos Montón C, Moreno Flores A, Llorens Salvador R. Síndrome de fuga aérea pulmonar neonatal: factores de riesgo y patrones radiológicos. Rev Esp Pediatr. 2014;70:205-8.





