Inequidades de salud en Pediatría de Atención Primaria. Posicionamiento de la Asociación Española de Pediatría de Atención Primaria
Pedro J. Gorrotxategi Gorrotxategia, Concepción Sánchez Pinab, Carmen Villaizán Pérezc, Eva Suárez Vicentd, Marianna Mambié Menéndeze, Vocales autonómicos de la AEPap y Grupo Laboral-Profesional de la AEPapf
aPediatra. CS Pasaia San Pedro. Pasajes. Guipúzcoa. España.
bPediatra. CS San Andrés. Madrid. España.
cPediatra. CS Santa Bárbara. Toledo. España.
dPediatra. CS. Burriana II. Burriana. Castellón. España.
ePediatra. CS Escorxador. Palma de Mallorca. Baleares. España.
fDolores Cantarero Vallejo, Nuria Martínez Moral, Teresa Cenarro Guerrero, José Ignacio Pérez Candás, Agustín Graffigña Lojendio, Alberto Bercedo Sanz, M.ª del Pilar Rojo Portolés, M.ª Mercedes Garrido Redondo, M.ª Amor Peix Sambola, Cecilia Gómez Málaga, Amparo Rodríguez Lombardía, José Bernard Usoz, Guillermo Martín Carballo, Sebastián Llorente García, Manuela Sánchez Echenique, Rubén García Pérez, Ángel Carrasco Sanz, Carmen Rosa Rodríguez Fernández-Oliva, Reyes Hernández Guillén, Javier Blanco González, Dora Bejarano López.
Correspondencia: PJ Gorrotxategi. Correo electrónico: pedro.gorrotxa@gmail.com
Cómo citar este artículo: Gorrotxategi Gorrotxategi PJ, Sánchez Pina C, Villaizán Pérez C, Suárez Vicent E, Mambié Menéndez M, Vocales autonómicos de la AEPap y Grupo Laboral-Profesional de la AEPap. Inequidades de salud en Pediatría de Atención Primaria. Posicionamiento de la Asociación Española de Pediatría de Atención Primaria. Rev Pediatr Aten Primaria. 2021;23:e42-e53.
Publicado en Internet: 26-03-2021 - Número de visitas: 14977
Resumen
Introducción y objetivo: para realizar un estudio de las inequidades en la atención sanitaria en España, desde la Asociación Española de Pediatría de Atención Primaria (AEPap) se ha planteado analizar si existe una relación entre la cartera de servicios que se aplica en cada comunidad y el gasto sanitario per cápita.
Método: por medio de una encuesta a los vocales autonómicos de la AEPap se ha tratado de responder a 16 preguntas sobre el número de niños por pediatra, la existencia de enfermería pediátrica, el calendario vacunal, tiempos de espera en los servicios de Atención Temprana y psicopedagógicos y disponibilidad de medios diagnósticos (prick test, ecografía, espirometría, test rápido de estreptococo e impedanciometría). Se ha tratado de correlacionar la disponibilidad de estos elementos de la cartera de servicios con el gasto por habitante de las comunidades autónomas (CC. AA.) según los datos del Ministerio de Sanidad.
Resultados: existe una correlación de las CC. AA. que tienen un mayor gasto sanitario con menor número de niños por pediatra, disponibilidad de enfermería pediátrica, menores tiempos de espera para los servicios de Atención Temprana y psicopedagógicos y mayor disponibilidad de métodos diagnósticos en las consultas de Atención Primaria.
Conclusiones: la cartera de servicios del Sistema Nacional de Salud no se cumple de forma homogénea en toda España. Las CC. AA. con menor gasto por persona ofrecen servicios de menor calidad a la infancia y a la adolescencia de dichas CC. AA., lo que genera inequidad de la oferta sanitaria.
Palabras clave
● Atención Primaria ● Cartera de servicios ● Inequidad ● PediatríaINTRODUCCIÓN
Con frecuencia al hablar de inequidad y desigualdad se consideran conceptos sinónimos, sin embargo, existe una diferencia importante entre ellas. Mariona C. Arcaya1 explica como en ambos casos existen diferencias en salud, socialmente relevantes, entre individuos o grupos. Pero en la definición de desigualdad en salud no se tiene en cuenta si las diferencias observadas son razonables o justas, por el contrario, una inequidad en salud es un tipo específico de desigualdad que denota una diferencia injusta. Cuando las diferencias en salud son prevenibles, permitir que existan es injusto. En este sentido, las inequidades en salud son diferencias sistemáticas que podrían evitarse con medios razonables.
Existirían, por lo tanto, inequidades en el acceso a los sistemas de salud de diferentes grupos sociales, en renta y en muchos otros aspectos.
Este artículo se centra en determinar la existencia de desigualdad o inequidad en el acceso a servicios sanitarios de las diferentes comunidades autónomas (CC. AA.) del estado español.
Concretamente analizaremos algunas diferencias que existen en la asistencia sanitaria infantil y adolescente en las diversas CC. AA. y analizaremos si estas discrepancias son atribuibles a una diferencia en el gasto sanitario por persona de cada una de las autonomías.
Posteriormente, analizaremos la situación del gasto sanitario público en Atención Primaria, la evolución de este gasto, y su repercusión en la financiación de la Atención Primaria.
Este estudio ha sido realizado con la colaboración de los vocales autonómicos de la Asociación Española de Pediatría de Atención Primaria (AEPap) y liderado por el Comité ejecutivo y el Grupo de Trabajo Laboral-Profesional de la AEPap.
METODOLOGÍA
Se ha realizado una encuesta a los 17 vocales autonómicos de la AEPap por medio de un formulario Google.
Se han realizado estas 14 preguntas:
- ¿Cuál es el calendario vacunal 2019/2020?
- Señala la opción más frecuente en tu comunidad en la relación pediatra-enfermera/o.
- ¿Qué incluye el Programa de Atención bucodental a la infancia y adolescencia?
- ¿Qué tiempo de espera hay para diagnóstico en los servicios de Atención Temprana (para estimulación precoz específicamente)?
- ¿Son gratuitos de los servicios de Atención Temprana para realizar estimulación precoz específicamente en la mayoría de los casos moderados?
- ¿Cuál es el tiempo de espera para diagnóstico en los equipos de orientación psicopedagógicos?
- ¿Disponéis de test de diagnóstico rápido para el estreptococo en los centros de salud?
- ¿Disponéis de test de diagnóstico rápido para la gripe?
- ¿Tenéis impedanciometría en los centros de salud?
- ¿Disponéis de ecógrafos en los centros de salud?
- ¿Disponéis de espirometría en los centros de salud?
- ¿Disponéis de prick test en los centros de salud?
- ¿Disponéis de interconsultas no presenciales en red?
- ¿Disponéis de un protocolo de atención al maltrato infantil?
Se han recibido respuestas de todos los vocales autonómicos. Posteriormente se han comparado los resultados de las respuestas obtenidas con la financiación de cada comunidad, para cotejar la relación entre el gasto dedicado a la asistencia sanitaria en cada comunidad y los servicios que ofrece.
RESULTADOS
El punto de partida para analizar las inequidades del Estado español es el gasto sanitario público por habitante. Existe diferencia del gasto por habitante en salud, ya que, aunque la media de las comunidades autónomas es de 1370 euros/habitante/año, tiene unos márgenes amplios que varían entre los 1710 del País Vasco y los 1153 de Andalucía con una diferencia del 30% entre ambas comunidades (Tabla 1).
| Tabla 1. Gasto sanitario público consolidado, según comunidades autónomas, en 20172 | |||
|---|---|---|---|
| Comunidad | Euros por habitante | Comunidad | Euros por habitante |
| España (media) | 1370 | Cataluña | 1388 |
| Andalucía | 1153 | Comunidad Valenciana | 1379 |
| Aragón | 1556 | Extremadura | 1585 |
| Asturias | 1625 | Galicia | 1433 |
| Baleares | 1353 | Madrid | 1254 |
| Canarias | 1334 | Murcia | 1540 |
| Cantabria | 1462 | Navarra | 1608 |
| Castilla y León | 1514 | País Vasco | 1710 |
| Castilla-La Mancha | 1363 | La Rioja | 1420 |

A lo largo del presente trabajo trataremos de analizar si la diferencia de gasto sanitario es parte de la causa de la variabilidad existente en la cartera de servicios que se ofrecen a los ciudadanos, en nuestro caso, a la infancia y a la adolescencia, en las diferentes CC. AA.
Analizaremos cinco puntos fundamentales: el número de niños por plaza de Pediatría, la accesibilidad de la enfermería pediátrica, el retraso en el acceso a servicios de Atención Temprana/programas psico-educativos, la accesibilidad a pruebas diagnósticas y la introducción de nuevas vacunaciones a la población infantil.
Diferencias del número de niños asignados a cada pediatra en las diferentes comunidades autónomas
Desde las asociaciones de Pediatría de Atención Primaria, siempre hemos propuesto que el número máximo adecuado para una correcta atención de los niños sería 1000 niños/pediatra. Así viene reflejado en 2001, en el trabajo realizado por el Grupo de Consenso de Pediatría de Atención Primaria de la Asociación Española de Pediatría (AEP) y Confederación Estatal de Sindicatos Médicos (CESM), en el documento titulado La calidad de la asistencia pediátrica de Atención Primaria en los sistemas sanitarios públicos españoles. No más de 1000 niños por cada pediatra de Atención Primaria3. En dicho documento se dice que, como medidas urgentes para mejorar la situación de la Pediatría de Atención Primaria, una de ellas sería limitación de las tarjetas individuales sanitarias (TIS) por pediatra a un número óptimo de entre 800 a 1000 TIS, variando en función del mayor o menor número de niños menores de 3 años, pero que en ningún caso debería superar los 1000 niños por pediatra.
Algunas administraciones hicieron suya esta propuesta. Así, por ejemplo, en el Acuerdo de Condiciones de trabajo de 2007-2009 de Osakidetza/Servicio de Salud del País Vasco4, se recogía que el cupo máximo era de 1000 TIS por pediatra, con un horizonte para el 2009 de 800. Aunque hoy en día, siguen sin cumplirse esas condiciones.
Un cupo de 1000 niños por pediatra ha sido, finalmente, la propuesta que ha asumido el Ministerio de Sanidad en el Marco estratégico para la Atención Primaria (2019)5. Coincide con la propuesta del Grupo de Consenso de Pediatría de Atención Primaria3 realizada hace 18 años. El propósito del Ministerio es que esta cifra (1000 TIS) se cumpla en el horizonte de 2022. La propuesta está redactada en la Acción B.2.6, que dice: “Acción B.2.6: El cupo máximo de población asignada. En ese horizonte temporal de 2022, se establecerá en 1000 personas en edad pediátrica, con un margen máximo del 10%”.
Ese margen del 10% se refiere a que una vez que un cupo llega a 1001 TIS no se desdobla. Se desdobla cuando hay 1100 TIS, por lo que ningún cupo debería tener más de 1100 TIS, con 1101 debería desdoblarse en dos cupos.
En el momento actual la situación es muy diferente a todos estos planteamientos. Según los datos del 2018, un 42,2% de los cupos de Pediatría tienen más de 1000 niños asignados y un 12,3% supera los 1250 niños. No hay datos de Cataluña. Cupos menores de 1000 niños solo lo tienen un 56% de los pediatras, lo que se traduce en que el tiempo que tienen, casi la mitad de los pediatras, para dedicar a los niños es insuficiente (Tabla 2).
| Tabla 2. Número de cupos de pediatría en función del número de niños por cupo en 20186 | ||||
|---|---|---|---|---|
| <1000 | 1001-1250 | >1251 | Total | |
| España | 3111 (56%) | 1614 | 662 (12,2%) | 5387 |
| Andalucía | 541 (47%) | 428 | 183 (16%) | 1.152 |
| Aragón | 96 (53%) | 66 | 20 (11%) | 182 |
| Asturias | 90 (71%) | 35 | 1 (1%) | 126 |
| Baleares | 33 (28%) | 59 | 19 (17%) | 111 |
| Canarias | 263 (82%) | 50 | 7 (2%) | 320 |
| Cantabria | 59 (70%) | 25 | 0 (0%) | 84 |
| Castilla y León | 190 (75%) | 52 | 10 (4%) | 252 |
| Castilla-La Mancha | 98 (41%) | 87 | 52 (22%) | 237 |
| Cataluña | - | - | - | - |
| Comunidad Valenciana | 668 (83%) | 129 | 12 (1,5%) | 809 |
| Extremadura | 79 (62%) | 33 | 15 (12%) | 127 |
| Galicia | 210 (68%) | 86 | 11 (3,5%) | 307 |
| Madrid | 253(27%) | 376 | 294 (32%) | 923 |
| Murcia | 162 (66%) | 66 | 15 (6%) | 243 |
| Navarra | 79 (74%) | 24 | 3 (3%) | 106 |
| País Vasco | 268 (78) | 68 | 4 (1%) | 340 |
| La Rioja | 22 (50%) | 22 | 0 | 44 |
| Ceuta y Melilla | 0 (0%) | 8 | 16 (66%) | 24 |

Existe correlación entre el gasto por habitante y el número de niños por pediatra.
Las Comunidades con un gasto por habitante menor de la media son: Andalucía, Baleares, Canarias, Castilla-La Mancha y Madrid y el 20% de sus cupos son mayores de 1250 niños; mientras que en las que tienen un gasto sanitario por habitante mayor de la media (Aragón, Asturias, Cantabria, Castilla y León, Valencia, Extremadura, Galicia, Murcia, Navarra, País Vasco y La Rioja) solo el 3% de los cupos de Pediatría son mayores de 1250 niños/pediatra (Tabla 3). Estos datos explican como la disminución de la financiación se relaciona con el exceso de cupos y por ende con la inadecuada atención de los niños. Supone en sí mismo una inequidad (no hay datos disponibles de Cataluña).
| Tabla 3. Relación gasto sanitario público, número de pediatras y cupos superiores a 1250 niños | |||
|---|---|---|---|
| Gasto sanitario público | Número de pediatras | >1250 niños/cupo | % |
| Menor de la media estatal | 2743 | 555 | 20% |
| Mayor de la media estatal | 2644 | 91 | 3% |
| Total | 5387 | 646 | 12% |

Colaboración de enfermería pediátrica en el Programa de Salud Infantil
El Programa de Salud Infantil7 (PSI) es una actividad en la que participan tanto el pediatra como las profesionales de enfermería pediátrica de forma coordinada y cada uno con sus objetivos determinados. Pero la disponibilidad de enfermería pediátrica para colaborar en el PSI solo existe en algunas comunidades. Lo más extendido es que una enfermera sea compartida por dos cupos pediátricos, y la relación 1:1 ideal, es excepcional. Para analizar las inequidades vamos a comparar el gasto sanitario de las autonomías sin enfermería pediátrica (Andalucía) o con enfermería compartida entre pediatras y medicina de adultos (Castilla y León y Baleares) con respecto de las autonomías en las que existe la relación 1:1 pediatra:enfermería (Asturias, Cantabria y Navarra).
Vemos como existe una relación: a menor gasto sanitario menor dotación de enfermería pediátrica (Tabla 4).
| Tabla 4. Relación gasto sanitario público y situación de la enfermería pediátrica | ||
|---|---|---|
| Situación de la enfermería pediátrica | Gasto sanitario medio | |
| Ausencia o enfermería compartida con adultos | 1340 | |
| Relación pediatra enfermera 1/1 | 1565 | +14% |

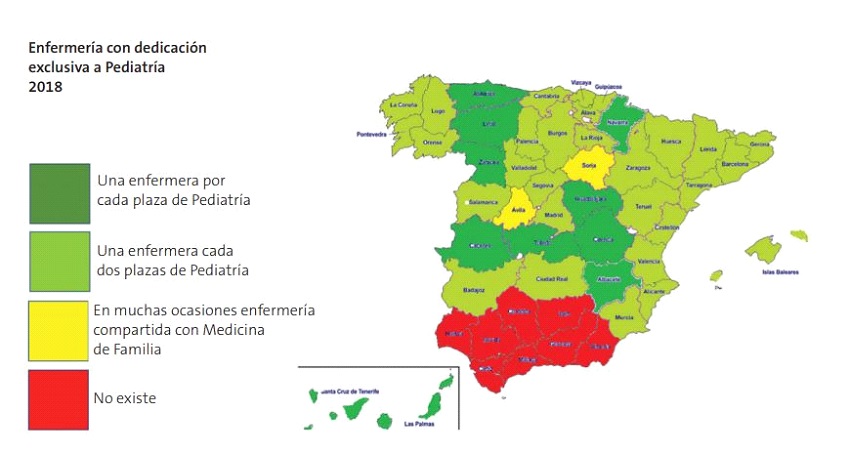
En un estudio realizado en España en 2018, en el que se analizó la situación de la enfermería pediátrica provincia por provincia, en lugar de comunidades autónomas (Fig. 1) vemos que la situación permanece similar, con una falta total en Andalucía y la relación una enfermera por pediatra, que debería ser lo ideal, está presente en muy pocas provincias.
Tiempo de espera para atenciones incluidas en la cartera de salud
Tiempo de espera para acceder a los servicios de Atención Temprana
El tiempo de espera para acceder a los servicios de Atención Temprana debería ser menor de tres meses, y así lo es en la mayoría de las CC. AA., sin embargo, las que tienen un tiempo de espera mayor de tres meses son las comunidades de Madrid, Valencia, Cataluña, Castilla-La Mancha y Aragón.
Comparando el gasto sanitario medio por persona de estas 6 comunidades, con las otras 12 comunidades, observamos que el gasto por habitante es un 4,6% menor de media en las comunidades en las que la espera para ser atendido en los servicios de Atención Temprana superan los 3 meses (Tabla 5).
| Tabla 5. Relación gasto sanitario público y tiempo de espera para acceder a los servicios de Atención Temprana | ||
|---|---|---|
| Tiempo de espera para los servicios de Atención Temprana | Gasto Sanitario Medio | |
| Menor de 3 meses | 1480 | +4,6% |
| Mayor de 3 meses | 1411 | |

Estos servicios son gratuitos en todas las comunidades.
Tiempo de espera para el diagnóstico en los estudios psicopedagógicos
El tiempo de espera para diagnóstico en los equipos de orientación psicopedagógicos debería ser también inferior a tres meses. Eso es excepcional por lo que comparamos las CC. AA. en las que el tiempo de espera es menor de seis meses y las que superan este tiempo de espera.
Hay comunidades que hemos excluido como La Rioja, Cantabria y Aragón porque el tiempo de espera es desigual entre diferentes áreas o zonas de salud, por lo que no es comparable. Según nuestros datos, las comunidades en la que el tiempo de espera es menor de seis meses son: Andalucía, País Vasco, Galicia, Cataluña y Extremadura, comparándolas con las CC. AA. que tienen una demora mayor de 6 meses, existe una diferencia del gasto sanitarios de un 10% (Tabla 6).
| Tabla 6. Relación gasto sanitario público y tiempo de espera para estudio psicopedagógico | ||
|---|---|---|
| Tiempo de espera para estudio psico-pedagógico | Gasto sanitario medio | |
| Menor de 6 meses | 1470 | +10% |
| Mayor de 6 meses | 1324 | |

Accesibilidad a medios diagnósticos
Hemos analizado el acceso a diversos medios diagnósticos en las diferentes CC. AA. y los correlacionaremos con la media de gasto sanitario entre las CC. AA. que disponen de ellos y las que no disponen.
No hay strepto-test para el diagnóstico de amigdalitis estreptocócica o es insuficiente en Extremadura, Andalucía, Cataluña y Castilla-La Mancha. La impedanciometría, indispensable para el seguimiento de las otitis medias serosas, solo está disponible en los centros de salud de Aragón, Navarra, Castilla y León y País Vasco. Sobre la ecografía, herramienta que progresivamente está ocupando un lugar en el diagnóstico en Atención Primaria por no emitir radiaciones ionizantes y acelerar los diagnósticos y tratamientos, su disponibilidad es irregular. Compararemos, como en los apartados anteriores, el gasto por habitante de las que poseen y las que no tienen la opción. Las comunidades que no disponen de ecógrafos en la mayoría de los centros de salud son: Andalucía, La Rioja, País Vasco y Valencia.
Las espirometrías, imprescindibles para el control de los niños asmáticos en Atención Primaria, no se dispone en La Rioja y existe de manera desigual, en las CC. AA. de: Andalucía, Castilla y León, Castilla-La Mancha, Cataluña, Baleares y Valencia. Disponen de prick test, para diagnóstico de alergias, bien sea en todas las áreas o de manera desigual en las comunidades de Cantabria, País Vasco, Cataluña y Baleares. La comparación de todos estos métodos diagnósticos y el gasto por habitante se encuentra en la Tabla 7.
| Tabla 7. Relación gasto sanitario público medio y oferta de pruebas diagnósticas | |||
|---|---|---|---|
| Medio diagnóstico | Gasto sanitario medio, CC. AA. que si lo ofrecen | Gasto sanitario medio, CC. AA. que no lo ofrecen | % de diferencia de gasto |
| Strepto test | 1476 | 1372 | -7% |
| Impedanciometría | 1579 | 1407 | -10% |
| Ecografía | 1451 | 1416 | -2,5% |
| Espirometría | 1410 | 1353 | -4% |
| Prick test | 1478 | 1443 | -2,4% |

Incorporación de nuevas vacunas en el calendario vacunal
Existen diferencias en el calendario vacunal propuesto por las diferentes autonomías9. La AEPap recoge la situación de la vacunación a nivel de todo el estado actualizado a febrero de 2020. La diferencia fundamental es la inclusión de la vacuna frente al meningococo B en Castilla y León y Canarias y la inclusión de la vacuna tetravalente frente a los meningococos ACWY a los 12 meses en Castilla y León y Andalucía.
Así como en el resto de los aspectos analizados la oferta de servicios era mayor en las comunidades con mayor gasto sanitario, en este aspecto ocurre lo contrario. Las comunidades que ofrecen vacunaciones adicionales tienen un menor gasto sanitario por persona que las que no las ofrecen (Tabla 8).
| Tabla 8. Relación entre vacunaciones adicionales al calendario interterritorial y gasto sanitario medio por habitante | |||
|---|---|---|---|
| Vacunación adicional | Gasto sanitario medio, CC. AA. que si lo ofrecen | Gasto sanitario medio, CC. AA. que no lo ofrecen | % de diferencia de gasto |
| Meningococo B | 1424 | 1459 | +2,4% |
| Meningococos ACWY, 12 meses | 1244 | 1479 | +16% |

Aspectos comunes a todas las comunidades
No se han apreciado en la encuesta de la AEPap diferencias relevantes en la atención bucodental en las CC. AA., en todas las comunidades se dispone de interconsultas no presenciales en red y un protocolo de atención al maltrato infantil.
Insuficiencia del gasto sanitario en Atención Primaria/gasto total sanitario
Si hasta el momento actual hemos analizado aspectos pediátricos, en este tercer apartado se analizará la Atención Primaria de manera global frente a otros gastos sanitarios.
Según los datos del Ministerio de Sanidad, el gasto medio en Atención Primaria es del 13,5%, mientras que el de especializada es del 63,2% casi cinco veces más. El porcentaje que se dedica a Atención Primaria varía desde el 12% de las Islas Baleares al 16,9% de Castilla-La Mancha (Tabla 9).
| Tabla 9. Gasto sanitario público, gestionado por las comunidades autónomas, estructura en porcentaje según los principales elementos de la clasificación funcional del gasto sanitario, por comunidad autónoma10 | ||||
|---|---|---|---|---|
| Clasificación funcional | ||||
| Atención Especializada | Atención Primaria | Farmacia | Otros | |
| España | 63,2 | 13,5 | 16,9 | 6,5 |
| Andalucía | 62,9 | 14,1 | 19,1 | 4,0 |
| Aragón | 63,0 | 12,8 | 16,3 | 7,9 |
| Asturias | 65,2 | 12,6 | 16,8 | 5,4 |
| Baleares | 66,8 | 12,0 | 13,3 | 7,8 |
| Canarias | 62,0 | 13,7 | 17,6 | 6,7 |
| Cantabria | 61,2 | 14,2 | 17,0 | 7,6 |
| Castilla y León | 58,7 | 15,5 | 17,5 | 8,3 |
| Castilla-La Mancha | 57,1 | 16,9 | 18,7 | 7,4 |
| Cataluña | 64,1 | 13,3 | 14,4 | 8,3 |
| Comunidad Valenciana | 61,4 | 12,9 | 19,2 | 6,5 |
| Extremadura | 56,1 | 15,7 | 19,3 | 9,0 |
| Galicia | 63,3 | 12,1 | 18,9 | 5,7 |
| Madrid | 69,2 | 11,6 | 15,5 | 3,7 |
| Murcia | 61,3 | 14,0 | 16,6 | 8,1 |
| Navarra | 62,1 | 14,3 | 13,5 | 10,2 |
| País Vasco | 63,9 | 14,1 | 13,8 | 8,2 |
| La Rioja | 63,2 | 14,1 | 16,4 | 6,3 |

En el Marco Estratégico para la Atención Primaria y Comunitaria5, se proponía incrementar los presupuestos de Atención Primaria. La propuesta quedó redactada así: “Acción B.1.1: Incrementar de manera progresiva los presupuestos asignados a APS”.
Ya en 2011, en la I Conferencia de Atención Primaria11 en la que participaron el Ministerio de Sanidad, Política Social e Igualdad, todas las CC. AA., y el Foro de Médicos de Atención Primaria del que forma parte la Organización Médica Colegial (OMC), las sociedades científicas de Primaria (SEMG, SEMFYC, SEMERGEN, AEPap y SEPEAP), la Confederación Estatal de Sindicatos Médicos (CESM) y la Confederación Estatal de Estudiantes de Medicina (CEEM), concluyeron que era necesario dedicar el 25% del presupuesto de Sanidad a la Atención Primaria. Pero ha habido una pérdida de financiación en los últimos 34 años. Se partía de un 20,9% de la inversión en salud en 1980 y se ha bajado a un 14,6% en 2014 (Fig.2)12.
| Figura 2. Evolución del porcentaje de inversión en Atención Primaria, en relación con el gasto en atención hospitalaria y farmacia12 |
|---|
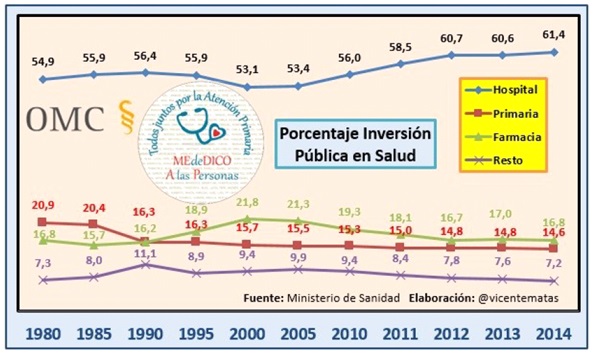 |

Vemos en los datos de 2017 publicados por el Ministerio de Sanidad que todavía ha disminuido más la financiación de la Atención Primaria, hasta el 13,5% de la Inversión pública en salud, por lo que es imprescindible un mayor apoyo a la Atención Primaria si queremos mantener los servicios existentes y tratar de revertir las inequidades detectadas.
Los objetivos planteados son:
- Ningún pediatra con más de 1000 (±10%) niños en su cupo.
- Enfermería pediátrica en relación 1:1 con el pediatra correspondiente en todas las CC. AA.
- Disponer de métodos diagnósticos adecuados: ecografía, espirometría, test rápido de estreptococo, prick test e impedanciometría.
- Tiempos de espera para Atención Temprana o apoyos psicoeducativos no superen los 3 meses.
- Que se administren en todas las comunidades las vacunas necesarias según las bases científicas consensuadas.
DISCUSIÓN Y CONCLUSIONES
Todos los parámetros analizados en la encuesta de la AEPap respecto al cuidado infantil y adolescente en Atención Primaria de Salud están relacionados con el gasto sanitario por persona que dedica cada autonomía. A mayor gasto menor número de cupos excesivos, mayor presencia de enfermería con dedicación exclusiva a Pediatría en las consultas, menor tiempo de espera para que los niños sean atendidos en los servicios de Atención Temprana y socioeducativos, y mayor disponibilidad de pruebas diagnósticas: espirometría, ecografía, impedanciometría, prick test y test rápido de estreptococo.
Llama la atención la disparidad en la disponibilidad, entre las distintas CC. AA., del test rápido de estreptococo, herramienta barata y básica para el adecuado uso de antibióticos tanto para las consultas de Pediatría como para las consultas de Medicina de Familia.
La única excepción encontrada en la encuesta de la AEPap, es respecto a la incorporación de nuevas vacunas no incluidas en el Calendario Vacunal Interterritorial13 pero sí recomendadas por el Comité Asesor de Vacunas de la Asociación Española de Pediatría14. Dichas incorporaciones han tenido una gran repercusión, como es el caso de Castilla y León15,16, primera comunidad en incorporar la vacuna tetravalente (ACWY) a los 12 meses. Se da la circunstancia de que Andalucía, Canarias y Castilla y León ocupan el último puesto en gasto sanitario por habitante, el ante penúltimo y el séptimo, respectivamente. Posiblemente estas CC. AA. hayan priorizado el beneficio demostrado de la vacunación en la morbilidad y mortalidad, frente a otras deficiencias importantes descritas previamente.
Los niños y los adolescentes que viven en las CC. AA. con menor inversión en Atención Primaria de Salud disponen, según esta encuesta de la AEPap, de consultas de Pediatría masificadas, no disponen de la adecuada atención de enfermería infanto-juvenil específica, tienen más listas de espera para acceder a servicios fundamentales para su adecuado desarrollo biopsicosocial y disponen de menos herramientas diagnósticas para realizar cuidados de salud básicos.
A tenor de este análisis de resultados, se puede concluir que las diferencias asistenciales descritas están directamente relacionadas con el gasto sanitario por habitante. Posiblemente estas inequidades interterritoriales en salud para los niños, niñas y adolescentes no se van a solucionar si se disminuye la financiación de la Atención Primaria como ha ocurrido en los últimos años.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
AEP: Asociación Española de Pediatría · AEPap: Asociación Española de Pediatría de Atención Primaria · CC. AA.: comunidades autónomas · CEEM: Confederación Estatal de Estudiantes de Medicina · CESM: Confederación Estatal de Sindicatos Médicos · OMC: Organización Médica Colegial · PSI: Programa de Salud Infantil · TIS: tarjeta individual sanitaria.
BIBLIOGRAFÍA
- Arcaya MC, Arcaya AL, Subramanian SV. Inequalities in health: definitions, conceps, and theories. Gold Health Action. 2015;8:27106.
- Estadística de gasto sanitario público 2017. Principales resultados. Edición marzo 2019. Subdirección General de Cartera de Servicios del SNS y Fondos de Compensación. Secretaría General de Sanidad y Consumo. Ministerio de Sanidad, Consumo y Bienestar Social. Disponible en www.mscbs.gob.es/estadEstudios/estadisticas/docs/EGSP2008/egspPrincipalesResultados.p
- Grupo de Consenso de Pediatría de Atención Primaria. Asociación Española de Pediatría y Confederación Estatal de Sindicatos Médicos (CESM). La calidad de la asistencia pediátrica de Atención Primaria en los sistemas sanitarios públicos españoles. No más de 1000 niños por cada pediatra de Atención Primaria [en línea] [consultado el 17/03/2021]. Disponible en https://drive.google.com/file/d/0B3eYbKQgm_SSWmw1S3ZFM2FvVEo0TDVlRWpkX2c2OXQzWjRn/view
- Acuerdo regulador de Condiciones de trabajo en Osakidetza/Servicio Vasco de Salud 2007-2009. En: Colegio Oficial de Médicos de Gipuzckoa [en línea] [consultado el 17/03/2021]. Disponible en: www.comgi.eus/Fichero.aspx?mod=gescontenidos&sec=arc&lng=EU&cod=1063&fil=20170407083245265ARCH_Fichero.pdf&nom=Acuerdo%20Regulador%20de%20las%20Condiciones%20de%20Trabajo%20de%20Osakidetza
- Marco Estratégico para la Atención Primaria y Comunitaria. 25 de abril de 2019. En: Ministerio de Sanidad, Consumo y Bienestar Social [en línea] [consultado el 17/03/2021]. Disponible en www.mscbs.gob.es/profesionales/proyectosActividades/docs/Marco_Estrategico_APS_25Abril_2019.pdf
- Ministerio de Sanidad. Sistema de información de Atención Primaria SIAP. En: Ministerio de Sanidad, Consumo y Bienestar Social [en línea] [consultado el 17/03/2021]. Disponible en www.mscbs.gob.es/estadEstudios/estadisticas/estadisticas/estMinisterio/siap.htm
- Asociación Española de Pediatría de Atención Primaria. Programa de Salud Infantil. 1.ª edición. Madrid: Exlibris Ediciones; 2009.
- Gorrotxategi Gorrotxategi PJ, García Vera C, Graffigna Lojendio A, Sánchez Pina C, Palomino Urda N, Rodríguez Fernández-Oliva CR, et al. Situación de la Pediatría de Atención Primaria en España en 2018. Rev Pediatr Aten Primaria. 2018;20:e89-e104.
- Calendarios vacunales de las diferentes comunidades autónomas. En: AEPap [en línea] [consultado el 17/03/2021]. Disponible en www.aepap.org/vacunas/calendarios-espanoles
- Gasto sanitario público, gestionado por las comunidades autónomas, estructura en porcentaje según los principales elementos de la clasificación funcional del gasto sanitario, por comunidad autónoma. En: Ministerio de Sanidad, Consumo y Bienestar Social [en línea] [consultado el 17/03/2021]. Disponible en www.mscbs.gob.es/estadEstudios/sanidadDatos/tablas/tabla31.htm
- Dedicar el 25% del presupuesto de Sanidad a la Atención Primaria, principal conclusión de la I Conferencia de AP. En: Organización Médica Colegial de España [en línea] [consultado el 17/03/2021]. Disponible en https://cgcom.es/node/3080
- Matas V. Hacia la suficiencia sanitaria. Cuadernos de CGCOM; 2019
- Calendario común de vacunación para toda la vida. Consejo Interterritoral. Sistema nacional de Salud. [en línea] [consultado el 17/03/2021]. En: Ministerio de Sanidad, Consumo y Bienestar Social [en línea] [consultado el 17/03/2021]. Disponible en www.mscbs.gob.es/profesionales/saludPublica/prevPromocion/vacunaciones/docs/CalendarioVacunacion_Todalavida.pdf
- Calendario de vacunaciones de la AEP, 2020. En: CAV-AEP [en línea] [consultado el 17/03/2021]. Disponible en https://vacunasaep.org/profesionales/calendario-de-vacunaciones-de-la-aep-2020
- Muñoz Castro B. Nueva vacuna frente a la meningitis, plazos y dudas. El Norte de Castilla, 2 octubre 2019. En: El Norte de Castilla [en línea] [consultado el 17/03/2021]. Disponible en www.elnortedecastilla.es/castillayleon/en-familia/debo-comprar-nueva-20191002130018-nt.html
- Orden SAN/1332/2018, de 30 de noviembre, por la que se aprueba el Calendario Oficial de Vacunaciones Sistemáticas a lo largo de la vida de las personas para la Comunidad de Castilla y León. En: Boletín Oficial de Castilla y León [en línea] [consultado el 17/03/2021]. Disponible en http://bocyl.jcyl.es/boletines/2018/12/14/pdf/BOCYL-D-14122018-12.pdf