Vol. 22 - Num. 88
Notas clínicas
Alloiococcus otitidis, ¿patógeno exclusivo del oído medio?
Ana Barrés Fernándeza, M.ª Luisa Gil Canelaa, Silvia Castillo Corullónb
aMIR-Pediatría. Hospital Clínico Universitario de Valencia. Valencia. España.
bUnidad de Neumología Infantil. Servicio de Pediatría. Hospital Clínico Universitario de Valencia. Valencia. España.
Correspondencia: A Barrés . Correo electrónico: ana.bf.pedia@gmail.com
Cómo citar este artículo: Barrés Fernández A, Gil Canela ML, Castillo Corullón S. Alloiococcus otitidis, ¿patógeno exclusivo del oído medio? Rev Pediatr Aten Primaria. 2020;22:391-4.
Publicado en Internet: 03-12-2020 - Número de visitas: 10382
Resumen
La bronquitis bacteriana persistente (BBP) se define como tos húmeda de más de tres semanas de evolución, aislamiento de patógeno en cultivo de una muestra de líquido broncoalveolar y desaparición de la tos con tratamiento con amoxicilina y ácido clavulánico durante al menos dos semanas. Si bien han aumentado el número de casos descritos desde su descripción en 2006, sigue siendo una enfermedad infradiagnosticada a pesar de que el diagnóstico y tratamiento precoz previenen la progresión a formas más graves, que pueden llegar a ser irreversibles. En la literatura se describen múltiples agentes etiológicos, siendo los más frecuentes Haemophilus influenzae no tipable, Streptococcus pneumoniae y Moraxella catarrhalis. No obstante, no hay ningún caso descrito de Alloiococcus otitidis como agente causal de BBP. Este microorganismo se ha aislado principalmente en patología del oído medio.
Palabras clave
● Alloiococcus otitidis ● Broncoespasmo ● Bronquitis ● TosINTRODUCCIÓN
Alloiococcus otitidis se ha aislado principalmente en patología del oído medio1-3. Se presenta un caso clínico en el que el A. otitidis se relaciona como causa de bronquitis bacteriana persistente (BBP), una enfermedad cuyo diagnóstico y tratamiento precoz es importante para evitar el desarrollo de formas agresivas de la misma4-7. El interés de este caso clínico radica en una nueva asociación patogénica entre el A. otitidis y la bronquitis bacteriana persistente, con excelente respuesta al tratamiento antibiótico y evolución clínica favorable.
CASO CLÍNICO
Preescolar varón de 30 meses que acude a la consulta de neumología infantil por broncoespasmos de repetición. Como antecedentes de interés, refiere dermatitis atópica leve, un episodio de sibilancias, catalogado como bronquiolitis leve del lactante, y dos crisis de broncoespasmo leve/moderadas por las que se instauró tratamiento preventivo con corticoterapia inhalada (budesonida 200 µg) y montelukast a los 20 meses de vida durante cuatro meses. El paciente no tiene otros antecedentes patológicos ni familiares de interés. El calendario vacunal es adecuado para su edad y no presenta fallo de medro.
A los 25 meses de vida ingresó en el hospital por una neumonía en el lóbulo superior derecho (LSD), que precisó tratamiento prolongado con antibioterapia (14 días), sin necesitar oxígeno suplementario. En la radiografía del ingreso se aprecia un llamativo engrosamiento hiliar derecho, con desflecamiento de la silueta cardiaca derecha e imagen de dudosa cavitación en el LSD (Fig. 1). No tenía radiografías previas para confirmar significación patológica. Se reinicia tratamiento con corticoide inhalado, pero en los controles radiológicos persiste la imagen de afectación en el lóbulo medio y persiste mal control clínico tres meses después (tos húmeda diaria, con necesidad de tratamiento broncodilatador de rescate), por lo que se amplía el estudio con tomografía computarizada (TC) y broncoscopia.
| Figura 1. Radiografía de tórax en la que se evidencia un llamativo engrosamiento hiliar derecho, con desflecamiento e imagen de dudosa cavitación a dicho nivel |
|---|
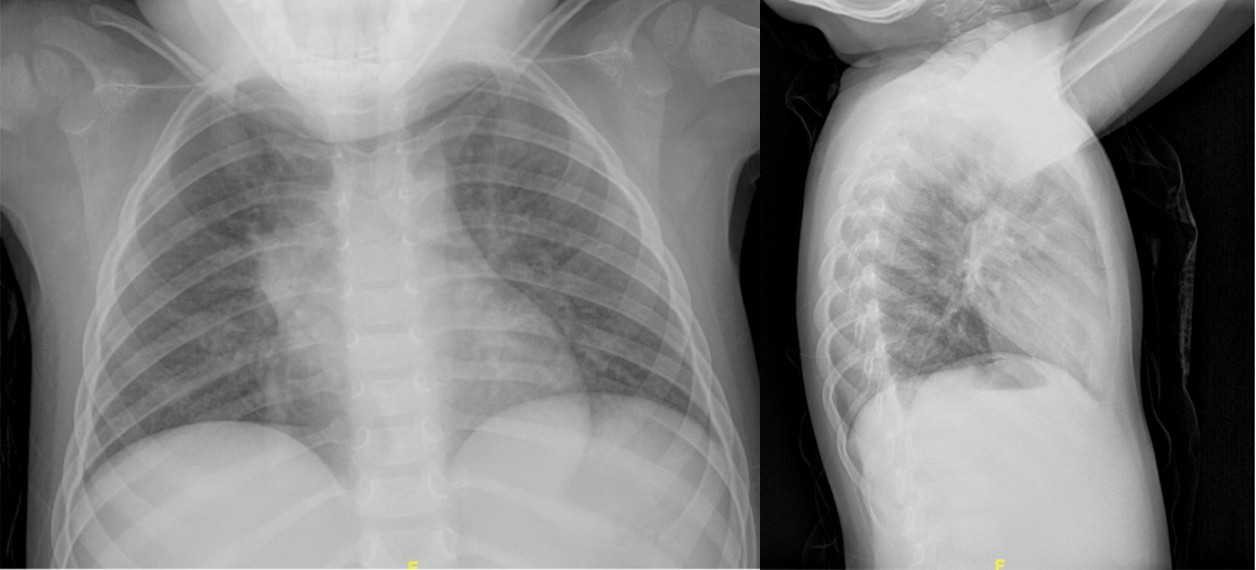 |

En la TC se aprecia una atelectasia en el segmento medial del lóbulo medio (LM) y en el segmento anterior del LSD, con discretas áreas de atrapamiento aéreo en el LSD, sin observarse bronquiectasias ni masas hiliares ni adenopatías mediastínicas o hiliares (Fig. 2). En la broncoscopia se observa una leve hipertrofia adenoidea, inflamación de la mucosa traqueal y bronquio izquierdo, así como broncomalacias generalizadas. Se toman muestras de lavado broncoalveolar (LBA) en diferentes localizaciones. En los cultivos de las muestras se aísla A. otitidis, en un número de colonias entre 3 × 104 y 3 × 105 UFC, multisensible (informado como flora del conducto auditivo externo de patogenicidad dudosa), no se detectan virus, micobacterias, ni hongos. Los recuentos celulares detectan linfocitosis (entre 20-21%).
| Figura 2. TC pulmonar en la que se evidencia atelectasia en el segmento medial del LM y en el segmento anterior del LSD, con discretas áreas de atrapamiento aéreo en el LSD, sin observarse bronquiectasias ni masas hiliares ni adenopatías mediastínicas o hiliares |
|---|
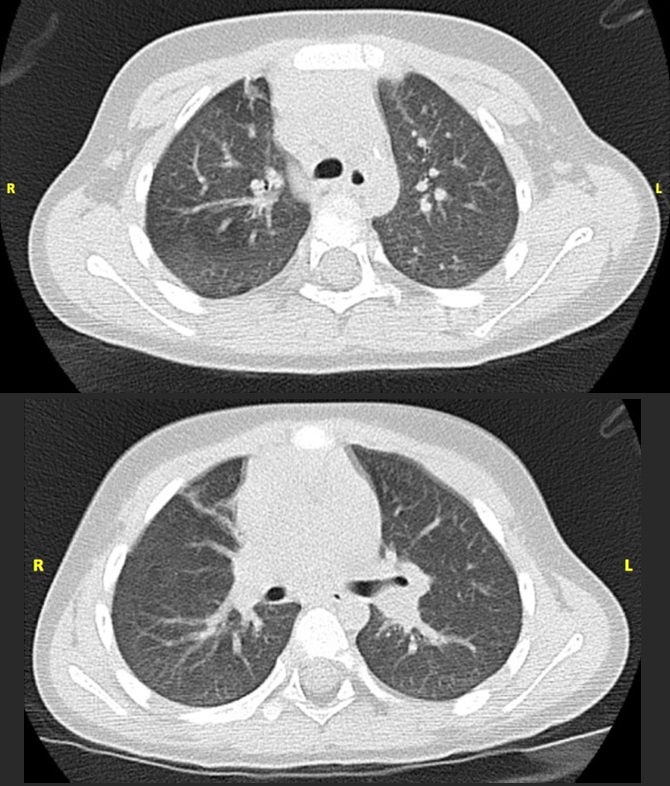 |

Ante tos húmeda persistente, junto con la presencia de A. otitidis entre 104 y 105 UFC en todas las muestras de LBA, como único germen, se cataloga como BBP y se inicia antibioterapia con amoxicilina durante dos semanas y fisioterapia respiratoria. La evolución posterior es favorable, sin nuevas recaídas, lo cual permite la disminución de modo progresivo del tratamiento corticoideo inhalado. Las pruebas de función pulmonar son normales.
DISCUSIÓN
La prevalencia de la tos crónica en niños es del 8-10%, siendo la BBP causa del 40% de los casos4,7. La BBP se define como tos húmeda de más de 3 semanas de evolución, aislamiento de patógeno en cultivo de una muestra de LBA y desaparición de la tos con tratamiento antibiótico (generalmente amoxicilina y ácido clavulánico) a dosis altas durante dos semanas, aunque en algunos casos se puede llegar a precisar hasta cuatro semanas para la erradicación4-6. Puede diagnosticarse a cualquier edad, aunque es más frecuente en niños menores de 6 años, con una media de edad entre 1,8-4,8 años4, como es el caso de nuestro paciente. Las bacterias más prevalentes, aisladas en cultivos o reacción en cadena de la polimerasa de LBA son Haemophilus influenzae no tipable, Streptococcus pneumoniae y Moraxella catarrhalis. Staphylococcus y adenovirus aparecen en algunas series. En la mayoría de las muestras se suelen aislar dos patógenos4-6. No obstante, hasta la fecha no tenemos constancia de ningún caso en la literatura médica de BBP causado por el A. otitidis, tal vez por su dificultad para el crecimiento en cultivos, como muestran algunas series2. Este microorganismo se ha descrito sobre todo como etiología de otitis media aguda y otitis media serosa. En algunas series se habla de la resistencia observada del A. otitidis a betalactámicos y a macrólidos2, en contraposición a lo observado en estudios posteriores, donde se muestra que la mayoría de los microorganismos aislados en el oído medio, entre los que se encuentra el A. otitidis, son sensibles a betalactámicos1. El A. otitidis aislado en el LBA de nuestro caso era sensible a betalactámicos y macrólidos, con excelente respuesta clínica al tratamiento antibiótico con amoxicilina durante dos semanas. En cuanto a sus factores de riesgo, como en nuestro caso, se ha visto una asociación frecuente con malacias, entre 48-74%4.
Es importante tener presente la BBP como sospecha clínica en caso de tos crónica en niños, ya que el retraso en el diagnóstico y tratamiento pone en riesgo la evolución clínica hacia formas más graves como son la enfermedad supurativa crónica y bronquiectasias irreversibles4-7.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
BBP: bronquitis bacteriana persistente · LBA: lavado broncoalveolar · LM: lóbulo medio · LSD: lóbulo superior derecho · TC: tomografía computarizada.
BIBLIOGRAFÍA
- Khoramrooz SS, Mirsalehian A, Emaneini M, Jabalameli F, Aligjholi M, Saedi B, et al. Frequency of Alloicoccus otitidis, Streptococcus pneumoniae, Moraxella catarrhalis and Haemophilus influenzae in children with otitis media with effusion (OME) in Iranian patients. Auris Nasus Larynx. 2012;39:369-73.
- Harimaya A, Takada R, Hendolin PH, Fujii N, Ylikoski J, Himi T. High incidence of Alloiococcus otitidis in children with otitis media, despite treatment with antibiotics. J Clin Microbiol. 2006;44:946-9.
- Farajzadah Sheikh A, Saki N, Roointan M, Ranjbar R, Yadyad MJ, Kaydani A, et al. Identification of Alloiococcus otitidis, Streptococcus pneumoniae, Moraxella catarrhalis and Haemophilus influenzae in children with otitis media with effusion. Jundishapur J Microbiol. 2015;8:e17985.
- Busquets RM, Castillo S, Aguilar A J. Tos húmeda: bronquitis bacteriana persistente, enfermedad supurativa bronquial y bronquiectasias. Protoc Diagn Ter Pediatr. 2017;1:15-29.
- Marchant JM, Masters IB, Taylor SM, Cox NC, Seymour GJ, Chang AB. Evaluation and outcome of young children with chronic cough. Chest. 2006;129:1132-41.
- Chang AB, Oppenheimer JJ, Weinberger MM, Rubin BK, Grant CC, Weir K, et al. Management of children with chronic wet cough and protracted bacterial bronchitis: CHEST Guideline and Expert Panel Report. Chest. 2017;151:884-90.
- Hidalgo Sanz J, Fernández Ventureira V, Rubio Sánchez P, García Vera C. Tos persistente en Pediatría… ¿hay algo más detrás de una bronquitis rebelde? Rev Pediatr Aten Primaria. 2020;(28):108-9.




