Vol. 22 - Num. 86
Notas clínicas
Rigidez de nuca, ¿siempre neurológico? Pensemos algo más
Belén Taberner Pazosa, Yolanda Mañes Jiménezb, Gema M.ª Pedrón Marzalb, Salvador Selfa Morenoc
aMIR-Pediatría. Servicio de Pediatría. Hospital Lluís Alcanyís. Játiva. Valencia. España.
bServicio de Pediatría. Hospital Lluís Alcanyís. Játiva. Valencia. España.
cServicio de Radiología. Hospital Lluís Alcanyís. Játiva. Valencia. España.
Correspondencia: B Taberner. Correo electrónico: belentaberner@gmail.com
Cómo citar este artículo: Taberner Pazos B, Mañes Jiménez Y, Pedrón Marzal GM, Selfa Moreno S. Rigidez de nuca, ¿siempre neurológico? Pensemos algo más. Rev Pediatr Aten Primaria. 2020;22:175-80.
Publicado en Internet: 08-06-2020 - Número de visitas: 32319
Resumen
Las complicaciones supurativas de la faringoamigdalitis aguda no tratada o inadecuadamente tratada son infrecuentes. Destacan, por su potencial gravedad, el absceso retrofaríngeo y parafaríngeo. Por su presentación clínica como limitación de movilidad cervical o rigidez de nuca en contexto infeccioso, pueden plantear la sospecha inicial de meningitis aguda. Por ello, es necesario que los profesionales sanitarios conozcan las características clínicas y la evolución de estas complicaciones, para así actuar de manera correcta, precoz y eficaz, debido a su potencial gravedad. A continuación, se presentan dos casos de complicaciones supurativas del área otorrinolaringológica que debutaron con clínica cervical: rigidez de nuca o limitación de la movilidad, y que suponen un reto diagnóstico.
Palabras clave
● Absceso retrofaríngeo ● Amigdalitis ● Espacio parafaríngeo ● Estreptococo ● MeningismoINTRODUCCIÓN
La faringoamigdalitis aguda debida a estreptococo betahemolítico del grupo A (SBHA) o Streptococcus pyogenes es una de las patologías más prevalentes en la edad pediátrica, cuyo tratamiento específico es preciso para evitar complicaciones. Las complicaciones supurativas de la faringoamigdalitis por SBHA no tratadas o inadecuadamente tratadas son infrecuentes. Destacan, por su potencial gravedad, el absceso retrofaríngeo y el absceso parafaríngeo1. Debido a su sintomatología inespecífica y a la posibilidad de presentarse con rigidez de nuca en el contexto de un cuadro infeccioso, es preciso un alto índice de sospecha para llegar al diagnóstico.
A continuación, se exponen dos casos de complicaciones supurativas de la faringoamigdalitis aguda estreptocócica.
CASO CLÍNICO 1
Niño de tres años que acude a urgencias remitido por su pediatra por decaimiento y rigidez de nuca. Estaba afebril en el domicilio. Asocia disminución de la ingesta, sin vómitos. No tiene cuadro catarral ni otra clínica asociada. Antecedentes: diabetes mellitus tipo 1 (DM1), diagnosticada al año de vida; es portador de dispositivo de medidor continuo y bomba de insulina.
En la exploración destaca regular aspecto por decaimiento y somnolencia, palidez cutánea y sequedad de mucosas. Presenta exudado amigdalar bilateral, sin abombamiento de pilares, con posición antiálgica cervical, rigidez de nuca y dificultad para la exploración de signos meníngeos. No se observan adenopatías cervicales ni axilares. El resto de la exploración es anodina. Constantes: temperatura axilar 37 °C, glucemia 300 mg/dl, frecuencia cardiaca 150 lpm, presión arterial (PA) 106/71 mmHg y saturación de oxígeno (SatO2) del 95%.
Tras comprobar la estabilidad del paciente y realizar una correcta valoración ABCDE, se solicita analítica sanguínea, donde se observa glucemia en 308 mg/dl, Na en 127 mEq/l con resto de iones normales, proteína C reactiva (PCR) en 421,9 mg/l y procalcitonina en 11,5 ng/ml. En el hemograma se observan 33,30 × 109/l leucocitos con 96,50% neutrófilos, hemoglobina en 11,20 g/dl y 472,00 × 109/l plaquetas. El estudio de coagulación y la gasometría venosa son normales. El estudio se completa con analítica de orina y radiografía de tórax, que no muestran alteraciones, y un test de estreptococo, con resultado positivo.
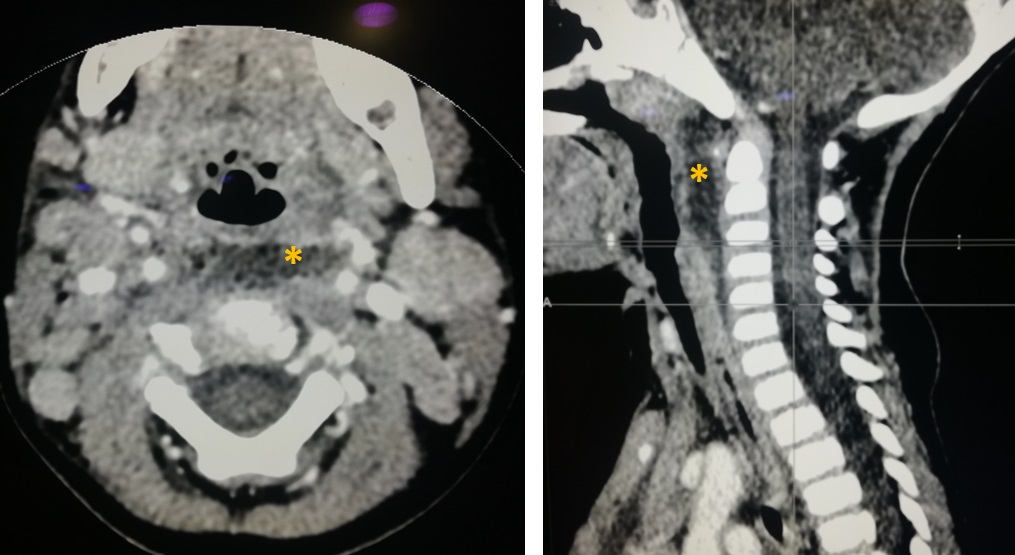
Se ingresa para completar el estudio e iniciar antibioterapia intravenosa. Dado el aspecto del paciente y una vez descartados signos de hipertensión intracraneal, se realiza una punción lumbar, con la que se obtiene un líquido claro transparente, y se inicia posteriormente tratamiento con cefotaxima intravenosa a una dosis de 200 mg/kg/día. PCR y antígenos en líquido cefalorraquídeo (LCR) son negativos. Se mantiene estable hemodinámicamente, con buen control de glucemias, y persisten picos febriles de hasta 40 °C. A las 8 horas de su ingreso, por dolor y limitación en la lateralización cervical progresivas, se realiza tomografía computarizada (TC) cervical y nueva radiografía de tórax, en las que se observa un absceso en el espacio retrofaríngeo (Fig. 1), condensación neumónica y derrame pleural derecho, por lo que se contacta con un hospital terciario para traslado a una unidad de cuidados intensivos (UCIP). Una vez allí, el derrame pleural es drenado, y se aísla Streptococcus pyogenes en el líquido. Se asocia al tratamiento clindamicina intravenosa a dosis de 30 mg/kg, con buena evolución, sin llegar a precisar drenaje del absceso retrofaríngeo.
CASO CLÍNICO 2
Niño de nueve años sin antecedentes de interés, que acude a urgencias derivado por su pediatra por decaimiento, dolor cervical/occipital intenso de 12 horas de evolución y vómitos. Refieren cuadro catarral y odinofagia los días previos, no tratado con antibiótico. Estaba afebril en el domicilio.
En la exploración destaca regular aspecto por dolor y palidez cutánea. Presenta hiperemia faríngea sin exudados ni abombamiento de pilares, posición antiálgica cervical y contractura muscular paravertebral cervical, con signos meníngeos dudosos. No tiene trismus. Constantes: temperatura axilar de 36 °C, PA de 98/70 mmHg, frecuencia cardiaca (FC) de 96 lpm y SatO2 del 97%.
Tras comprobar la estabilidad del paciente y realizar una correcta valoración ABCDE, se solicita analítica sanguínea, donde se observa PCR 50 mg/l, 18,00 × 109/l leucocitos con 76% neutrófilos, hemoglobina de 13,20 g/dl y 249,00 × 109/l de plaquetas. Test de estreptococo positivo y radiografía de tórax normal.
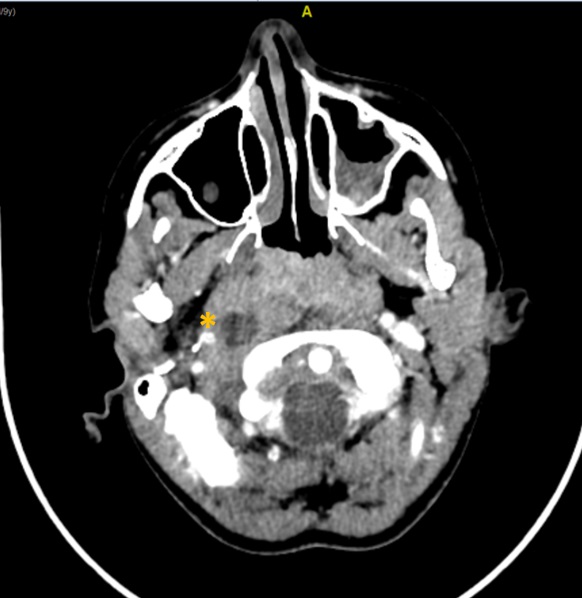
Se decide ingreso para observación. A las 24 horas, se observa empeoramiento del dolor, progresiva dificultad para la movilización cervical en el plano horizontal junto con abombamiento del pilar amigdalino derecho. Ante sospecha clínica de absceso, se solicita TC cervical, en la que se observa un absceso parafaríngeo derecho (Fig. 2), por lo que se inicia antibioterapia con cefotaxima y clindamicina y se administran corticoides a dosis de 2 mg/kg. Se mantiene fluidoterapia hasta el inicio de la tolerancia oral a las 72 horas, con mejoría clara, sin precisar drenaje.
DISCUSIÓN
Las complicaciones supurativas de la faringoamigdalitis por EBHA son infrecuentes1. No obstante, en los últimos años se ha descrito un aumento en su incidencia, probablemente secundario al aumento de factores predisponentes, como la diabetes mellitus y la inmunosupresión2.
El interés por este tipo de patología reside en su escasa incidencia, el reto diagnóstico que supone por la variabilidad en la presentación clínica, junto con su potencial gravedad, que puede implicar consecuencias quirúrgicas.
El absceso retrofaríngeo es la infección del espacio anatómico que comprende desde la base del cráneo al mediastino posterior, cuyo límite anterior es la pared esofágica posterior y el límite posterior es la capa profunda de la fascia cervical profunda. La infección de este espacio tiene potencial gravedad, puesto que proporciona una vía de entrada para que las infecciones se extiendan al mediastino3. El absceso laterofaríngeo o parafaríngeo es la infección del espacio anatómico, de forma similar a una pirámide invertida, que se extiende desde la base del cráneo hasta el hueso hioides4. En la mayoría de las ocasiones son secundarios a una infección subyacente de la vía aérea superior, ya sea faringoamigdalitis, otitis, mastoiditis, parotiditis, linfadenitis cervical o infecciones odontogénicas4, que se extienden a ganglios linfáticos localizados en el espacio entre la pared posterior faríngea y la fascia prevertebral. En cuanto a la etiología, suele tratarse de procesos polimicrobianos, siendo los gérmenes más frecuentemente aislados el SBHA, Staphylococcus aureus y los anaerobios de la cavidad oral5.
Se pueden presentar con fiebre, odinofagia, babeo, trismus, masa cervical palpable, dificultad para la movilización cervical y rigidez de nuca, en pacientes estables, pero con regular aspecto general, aunque puede variar según la localización del absceso. La afectación cervical es más frecuente en los abscesos posteriores. Con menor frecuencia pueden observarse disnea, taquipnea y estridor y, en casos muy evolucionados, compromiso de la vía aérea3. En la exploración se puede observar abombamiento de la pared posterior de la faringe, generalmente unilateral, limitación a la movilidad cervical y rigidez de nuca, lo que nos puede plantear inicialmente el diagnóstico de meningitis aguda. Además, la rigidez de nuca es un síntoma importante que puede aparecer incluso en ausencia de otros hallazgos. En la práctica clínica, estos hallazgos suelen ser inespecíficos y es precisa una exploración minuciosa de la cabeza y el cuello, acompañada de pruebas de imagen, para llegar al diagnóstico definitivo. Las diferencias clínicas entre el absceso periamigdalino y los abscesos parafaríngeo y retrofaríngeo se muestran en la Tabla 1.
| Tabla 1. Presentación clínica y exploración física en las infecciones profundas del cuello. Diferencias entre el absceso periamigdalino y los abscesos parafaríngeo y retrofaríngeo | ||
|---|---|---|
| Absceso periamigdalino | Abscesos parafaríngeo y retrofaríngeo | |
| Presentación clínica |
Fiebre Odinofagia Trismus Babeo Voz gangosa |
Fiebre Odinofagia Babeo Masa cervical y dolor regional Rigidez de nuca Taquipnea Estridor Trismus (si es anterior) |
| Exploración física |
Hiperemia amigdalar Asimetría amigdalar a expensas de un pilar amigdalino, con desviación de la úvula contralateral |
Abombamiento de la pared posterior faringe Rigidez de nuca y limitación de la movilidad cervical |

El diagnóstico en ambos casos se basa en la sospecha clínica y en las pruebas complementarias de imagen. La TC con contraste permite determinar la localización y extensión de la lesión, lo que contribuye a la toma de decisiones terapéuticas5. Además, es necesario completar el estudio con un hemograma, donde se puede observar leucocitosis con neutrofilia, un hemocultivo, que puede ayudar a identificar el patógeno, y una radiografía de tórax para evaluar la extensión al mediastino3,6. En todos los casos se obtendrá una prueba microbiológica para SBHA, ya sea prueba de diagnóstico rápido o cultivo de exudado faríngeo.
Se describen numerosos casos en la literatura médica en pacientes con fiebre y rigidez de nuca, con signos meníngeos negativos, en los cuales se descartó en un primer momento la presencia de meningitis aguda7-9. Posteriormente, tras la realización de punción lumbar y obtener resultados negativos, y dada a la mala evolución clínica, se planteó el diagnóstico de absceso retrofaríngeo o parafaríngeo.
El diagnóstico diferencial debe incluir meningitis aguda, osteomielitis cervical, enfermedad de Pott, tendinitis de los músculos del cuello y otras infecciones del área otorrinolaringológica. En la Tabla 2 se enumeran diversas causas infecciosas que pueden cursar con rigidez de nuca.
| Tabla 2. Causas infecciosas que pueden cursar con rigidez de nuca |
|---|
| Meningitis bacteriana |
| Adenitis cervical |
| Faringoamigdalitis |
| Neumonía (lóbulo superior) |
| Otitis media aguda, mastoiditis |
| Miositis viral |
| Absceso retrofaríngeo o parafaríngeo |
| Infecciones de la columna cervical (discitis, osteomielitis, absceso epidural) |

Se debe iniciar tratamiento antibiótico intravenoso de amplio espectro que cubra SBHA y anaerobios. La amoxicilina-clavulánico o la cefotaxima, asociadas a clindamicina, son ampliamente utilizados. El tratamiento se ajusta según los resultados de los cultivos y después del tratamiento intravenoso se continúa con antibiótico oral hasta completar un total de 14 días. Actualmente no existen ensayos controlados aleatorizados que evalúen el manejo de infecciones retrofaríngeas y las recomendaciones se basan en estudios observacionales10. La evolución suele ser satisfactoria si el absceso es pequeño y no hay compromiso de la vía aérea5, aunque en algunos casos puede estar indicado el drenaje. En caso de mala evolución se puede observar sepsis, mediastinitis, compromiso de vía aérea e invasión de estructuras contiguas. Los abscesos que no son tratados pueden llegar a romperse de manera espontánea en la faringe y la aspiración del material purulento puede provocar neumonía o derrame/empiema10, como en el caso de nuestro paciente. Por ello, es imprescindible actuar de manera eficaz, con un alto índice de sospecha, y evitando retrasar las pruebas diagnósticas y el inicio del tratamiento.
A pesar de no estar estandarizado su uso, los corticoesteroides pueden ser utilizados en estos casos.
Nuestra experiencia nos ha hecho plantearnos que ante un paciente con aspecto séptico y rigidez de nuca debemos descartar la presencia de meningitis aguda. Sin embargo, es necesario realizar una exploración física minuciosa en busca de complicaciones supurativas del área otorrinolaringológica. Se recomienda, además, el manejo coordinado por diferentes especialistas (pediatras de Atención Primaria y Hospitalaria y otorrinolaringólogos) para resolver de forma satisfactoria estos procesos, debido a su potencial gravedad.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflicto de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
DM1: diabetes mellitus tipo 1 · FC: frecuencia cardiaca · Hg: mercurio · LCR: líquido cefalorraquídeo · PA: presión arterial · PCR: proteína C reactiva · SatO2: saturación transcutánea de oxígeno · SBHA: Estreptococo betahemolítico grupo A · TC: tomografía computarizada · UCIP: unidad de cuidados intensivos pediátricos.
BIBLIOGRAFÍA
- Piñeiro R, Hijano F, Álvez F, Fernández A, Silva JC, Pérez C, et al. Documento de consenso sobre el diagnóstico y tratamiento de la faringoamigdalitis aguda. An Pediatr (Barc). 2011;75:342.e1-13.
- Cabrera CE, Deutsch ES, Eppes S, Lawless S, Cook S, O’Reilly RC, et al. Increased incidence of head and neck abscesses in children. Otolaryngol Head Neck Surg. 2007;136:176-81.
- Tebruegge M, Curtis N. Infections related to the upper and middle airways. En: Long SS, Pickering LK, Prober CG (eds.). Principles and practice of pediatric infectious diseases. 3.ª ed. Nueva York: Elsevier Saunders; 2012. p. 205.
- Vieira F, Allen SM, Stocks R M, Thompson JW. Deep neck infection. Otolaryngol Clin N Am. 2008;41:459-83.
- Craig FW, Schunk JE. Retropharyngeal abscess in children: clinical presentation, utility of imaging and current management. Pediatrics. 2003;111:1394-8.
- Page NC, Bauer EM, Lieu JE. Clinical features and treatment of retropharyngeal abscess in children. Otolaryngol Head Neck Surg. 2008;138:300-6.
- Cruz D, Bayer C, Durán JA, Rojas K, Ibacache F. Absceso retrofaríngeo en lactante menor. Reporte de caso y revisión de la literatura. Rev Otorrinolaringol Cir Cabeza Cuello. 2017;77:435-40.
- González-Iglesias MJ, Martín R. Fiebre y torticolis en urgencias. Urgencias en Pediatría. 2003;1:7-13.
- Vázquez F, Núñez R, Blesa E. Absceso retrofaríngeo. Aportación de tres casos. An Esp Pediatr. 1996;45:82-84.
- Ramos JC, Rizo M, Cañuelo O, Trigo J, Fernández E. Infecciones profundas del cuello: abscesos retro y parafaríngeos. An Pediatr (Barc). 2010;72:359-60.