Vol. 21 - Num. 83
Notas clínicas
Patrón cutáneo en cielo estrellado: el polimorfismo de la enfermedad boca-mano-pie
María Pérez Sabidoa, Beatriz Cremades Romeroa, Osvaldo Gabriel Pereira-Resquín Galvánb, Noelia de las Nieves Gonzálezc
aPediatra. CS Silla. Servicio de Urgencias Pediátricas. Hospital Universitario y Politécnico La Fe. Valencia. España.
bServicio de Urgencias Pediátricas. Hospital Universitario y Politécnico La Fe. Facultad de Medicina. Universidad CEU Cardenal Herrera. Valencia. España.
cMIR-Pediatría. Hospital Universitario y Politécnico La Fe. Valencia. España.
Correspondencia: M Pérez . Correo electrónico: mperezsabido@gmail.com
Cómo citar este artículo: Pérez Sabido M, Cremades Romero B, Pereira-Resquín Galván OG, González N. Patrón cutáneo en cielo estrellado: el polimorfismo de la enfermedad boca-mano-pie. Rev Pediatr Aten Primaria. 2019;21:255-8.
Publicado en Internet: 04-09-2019 - Número de visitas: 40183
Resumen
Las enfermedades exantemáticas suelen tener un patrón definido típico que facilita el diagnóstico clínico, aunque ocasionalmente surgen dudas por similitud de patologías y es preciso conocer el agente etiológico. La enfermedad boca mano pie siempre ha sido una de las patologías sencillas de reconocer por su clásica afectación cutánea y mucosa; sin embargo, en los últimos años se ha visto un viraje en la distribución, extensión y morfología de las lesiones, que le otorgan gran capacidad de simulación. En los casos donde la clínica es atípica, y un erróneo etiquetado diagnóstico puede privar a un paciente de la vacunación frente a la varicela, la serología puede ser de utilidad. Presentamos un caso de enfermedad boca-mano-pie atípico en un paciente sin dermopatía previa.
Palabras clave
● Atípica ● Enfermedad boca-mano-pie ● Serología ● SimulaciónINTRODUCCIÓN
Las enfermedades exantemáticas son una patología frecuente, pero fácil de diagnosticar y tratar, pues la mayoría se deben a procesos víricos. Los diversos tipos de afectación cutánea suelen ser muy característicos, por lo que no suponen un reto diagnóstico para el pediatra. No obstante, en ocasiones se puede titubear acerca de la etiología, dada la similitud de las lesiones en diferentes patologías y, aunque la importancia subyace principalmente en diferenciar si el exantema es vírico o bacteriano, en determinados casos de causa vírica puede ser útil concretar el agente etiológico responsable, sobre todo si puede influir en la toma de decisiones posteriores, como puede ser la vacunación1.
CASO CLÍNICO
Varón de 14 meses que asiste a la guardería, correctamente vacunado y con el único antecedente de interés de una poliglobulia en estudio. Acude a Urgencias por disminución de la ingesta y un exantema de cuatro días de evolución que ha ido empeorando de forma progresiva en las extremidades inferiores. Ha presentado picos febriles únicamente en las primeras 24 horas del cuadro, con temperatura máxima de 38,5 °C.
En la exploración destaca un exantema pápulo-vesículo-ampolloso en las extremidades con predominio en los miembros inferiores, con alguna lesión aislada en fase de costra, y lesiones maculares y vesiculosas en las palmas, plantas y área peribucal (Figs. 1 y 2). En la orofaringe se observan aftas bucales y múltiples vesículas en los pilares amigdalinos.
| Figura 1. Lesiones máculo-pápulo-vesiculosas en zona peribucal, extremidades superiores, palmas y plantas, lesiones costrosas en extremidades superiores |
|---|
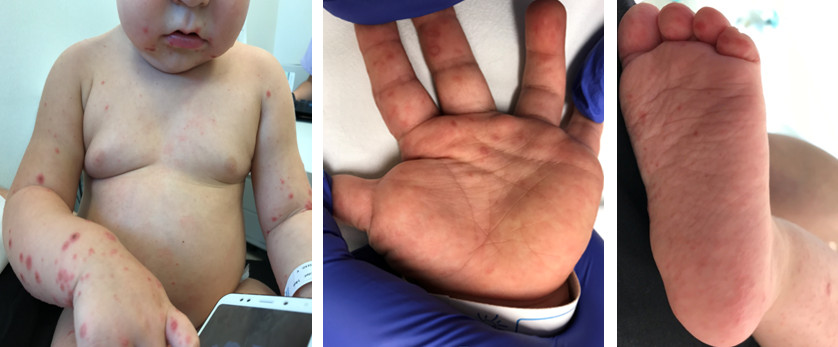 |

| Figura 2. Lesiones pápulo-vesículo-ampollosas en extremidades inferiores y lesiones costrosas aisladas |
|---|
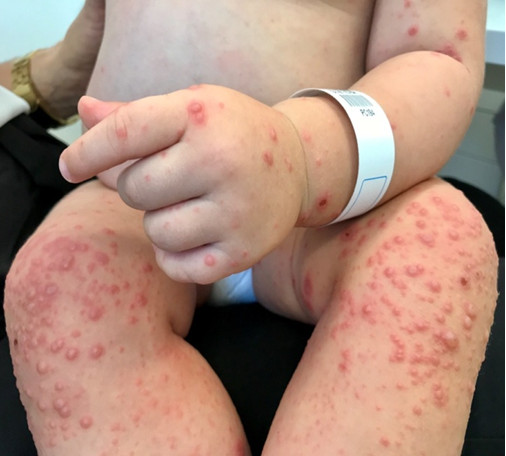 |

Se solicita una analítica sanguínea que orienta el cuadro hacia una viriasis (proteína C reactiva 4,7 mg/l, leucocitos 14 260/µl, sin neutrofilia), además se realiza serología para varicela, herpes simple y enterovirus, con el resultado de IgM positiva para enterovirus y el resto de las serologías negativas.
El paciente mejora de forma espontánea, sin necesidad de tratamiento médico y con completa desaparición de las lesiones cutáneas en tres semanas.
DISCUSIÓN
Ante un exantema con lesiones vesiculosas, papulosas y algunas en fase de costra, se tiende a pensar en primer lugar en varicela; sobre todo aquellos profesionales sanitarios que no están habituados a ver niños. No obstante, debemos tener claras las principales diferencias entre aquellas patologías que pueden hacernos dudar en el diagnóstico. Ante un exantema de estas características debemos considerar el diagnóstico diferencial con el síndrome de Gianotti-Crosti, la varicela, el eccema herpético y la enfermedad boca-mano-pie.
El síndrome de Gianotti-Crosti, aunque clásicamente se ha asociado al virus de la hepatitis B, se encuentra también en relación con bacterias como Bartonella henselae, Mycoplasma pneumoniae y Streptococcus betahemolítico, y con diferentes virus, tales como el Epstein-Barr, citomegalovirus, hepatitis A, herpes 6 y 7, Coxsackie A16, B4, B5, parainfluenza, rotavirus, y parvovirus B19, entre otros. Esta enfermedad, aunque infrecuente, se presenta principalmente en niños entre uno y seis años, y suele cursar con una clínica de catarro de vías altas con posterior aparición de un exantema con lesiones pápulo-vesiculosas no pruriginosas, generalmente monomorfas, aplanadas, de color rosado-eritematoso, y de localización simétrica en mejillas, glúteos y superficies extensoras de extremidades, que no presentaba nuestro paciente. El tronco normalmente se encuentra respetado y las mucosas no están afectadas. En general, el cuadro cursa sin complicaciones y las lesiones se resuelven de forma espontánea en dos o tres semanas, por lo que el pronóstico es bueno2,3.
La varicela es una enfermedad exantemática frecuente en Pediatría, causada por la primoinfección del virus varicela-zóster. Días previos a la aparición del exantema, el paciente presenta un periodo prodrómico breve de malestar general, fiebre y clínica catarral leve que continúa con una erupción pruriginosa que se vuelve rápidamente polimorfa (máculas, pápulas, vesículas, pústulas y costras), conocida como “cielo estrellado”. Las mucosas pueden verse afectadas (cavidad bucal, genital e incluso conjuntival). El exantema polimorfo puede localizarse en cualquier zona, no obstante, es más frecuente en el tronco y la cara y es muy poco habitual en palmas y plantas, considerándose esta última afectación una forma atípica, como podría pensarse en el caso de nuestro paciente. Esta atipicidad debe hacernos considerar también una posible coinfección con otro patógeno, como puede ser el virus Coxsakie. Otra característica de atipia en la varicela es el exantema extenso y monomorfo4.
La evolución de la varicela es autolimitada y frecuentemente benigna, pero en pacientes lactantes y de edad avanzada existe mayor riesgo de complicaciones. Las embarazadas infectadas (en el primer trimestre de gestación, 21 días antes de dar a luz, así como pocos días después del parto) también pueden generar problemas graves en el feto o en el recién nacido5. Por estos motivos, la varicela forma parte del calendario de vacunación español, y actualmente, debe suministrarse la primera dosis a los niños de 15 meses y la segunda dosis a los 3-4 años de edad en aquellos pacientes que no hayan pasado la enfermedad o la pasaran antes del año de vida. En un paciente no inmunizado, como es el niño de nuestro caso, debemos tener claro si se trata de una varicela atípica, por lo que si existen dudas se debe solicitar serología o aislar el virus en las vesículas para confirmar el diagnóstico y así proceder o no a la vacunación.
El eccema herpético es una diseminación cutánea del virus herpes simple (frecuentemente el tipo 1), localizada o generalizada, en pacientes con una dermatosis de base (generalmente dermatitis atópica). Inicialmente las lesiones son vesiculosas y progresan a vesículo-pústulas umbilicadas, agrupadas, que forman costras con diverso grado de hemorragia y con gran riesgo de sobreinfección. El paciente presenta mal estado general, fiebre y adenopatías. El tratamiento precisa de aciclovir oral o intravenoso según la gravedad del proceso6.
Por último, la enfermedad boca-mano-pie es una enfermedad exantemática muy frecuente en la edad infantil, sobre todo en menores de diez años, con una incidencia mayor a finales de verano y principio de otoño. Está ocasionada por los virus Coxsackie A16 y enterovirus 71 principalmente (ambos del género Enterovirus), aunque en los últimos años se han identificado nuevos serotipos que producen manifestaciones cutáneas más agresivas y pueden simular enfermedades como las previamente explicadas1,7. La clínica clásica se inicia con un periodo prodrómico de síntomas respiratorios leves seguido de la aparición de vesículas en la mucosa oral que se ulceran como una herpangina y posteriormente aparecen lesiones pápulo-vesiculosas por el cuerpo, principalmente en zonas acras y en localizaciones típicas como zona perioral, oral, genital, palmas y plantas, que solo precisan de tratamiento sintomático7-9. En nuestro caso, el paciente presentaba una afectación de palmas, plantas y zona perioral, con lesiones cutáneas pápulo-vesículo-ampollosas y costrosas de gran extensión (patrón en cielo estrellado), lo que generó dudas acerca del diagnóstico, ya que la afectación cutánea del boca-mano-pie tiende a ser pápulo-vesiculosa, leve y más delimitada en pacientes sin enfermedades crónicas de la piel. La serología confirmó el diagnóstico, al resultar negativo para IgM e IgG de varicela-zóster y positivizarse la IgM de enterovirus.
La enfermedad boca-mano-pie, aunque normalmente presenta una clínica típica y es sencilla de diagnosticar, puede plantear dudas diagnósticas por la distribución, morfología y extensión de las lesiones. Estas peculiaridades se deben a la acción de nuevas cepas de enterovirus, como el Coxsackie A6, más agresivo y con capacidad de simular otras patologías1,7. Esta variable afectación cutánea del boca-mano-pie se debe tener en cuenta si existe la característica afectación bucal/peribucal y de palmas y plantas, aunque el exantema no sea el habitual. En caso de duda diagnóstica con la varicela atípica, debe hacerse una serología en aquellos pacientes no inmunizados, como ocurre con nuestro paciente, que fue finalmente vacunado de la primera dosis de varicela a los 15 meses de edad.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Maroñas-Jiménez L. Enfermedad boca-mano-pie: ¿la nueva “gran imitadora”? Más Dermatol. 2016;25:35-9.
- Molinari L, Romero Costas L, Soliani A, Hernández M. Síndrome de Gianotti-Crosti o acrodermatitis papulosa infantil. Presentación de un caso. Dermatol Argent. 2010;16:27-30.
- Niklitschek S, Romero W, Zegpi MS. Síndrome de Gianotti-Crosti: reporte de dos casos y Revisión de la literatura. Rev Pediatr Elec. 2011;8:2-5.
- Guerrero Vázquez J. Varicela atípica. En: Web PEDiátrica [en línea] [consultado el 01/08/2019]. Disponible en www.webpediatrica.com/index.php?PAG=casosped/cp_caso&ID=30
- Martinón Sánchez JM, Martínez Soto S, Martinón-Torres F, Martinón Sánchez F. Sintomatología de la varicela. An Pediatr (Bar). 2003;59:14-7.
- Balbín Carrero E, Chavarría Mur EE, de la Cueva Dobao P, Valdivielso Ramos M, Hernanz Hermosa JM. Eccema herpético en un paciente atópico. Acta Pediatr Esp. 2009;67:491-2.
- López García AM, Molina Gutiérrez MA, Sánchez Orta A, González Bertolín I. Eccema coxsackium y otra presentación atípica de la enfermedad de mano-pie-boca. Rev Pediatr Aten Primaria. 2016;18:45-8.
- Martínez Estrada V, Laureano Lazcano M. Enfermedad mano-pie-boca. Presentación de un caso y breve revisión de la literatura. Rev Cent Dermatol Pascua. 1999;8:21-4.
- De la Cueva P, Balbín E, Silvente C, Valdivielso M, Hernanz JM. Enfermedad mano-pie-boca. Acta Pediatr Esp. 2010;6:85-7.




