Vol. 16 - Num. 62
Originales
Programa de prevención de Salud Mental en Atención Primaria pediátrica: un estudio piloto
Irene Caro-Cañizaresa, L Rodríguez Blancoa, C Vidal Mariñoa, M Segura-Valverdea
aPsicóloga Interna Residente. Fundación Jiménez Díaz. Madrid. España.
Correspondencia: I Caro-Cañizares. Correo electrónico: icaroc@fjd.es
Cómo citar este artículo: Caro-Cañizares I, Rodríguez Blanco L, Vidal Mariño C, Segura-Valverde M. Programa de prevención de Salud Mental en Atención Primaria pediátrica: un estudio piloto. Rev Pediatr Aten Primaria. 2014;16:109-15.
Publicado en Internet: 27-06-2014 - Número de visitas: 15726
Resumen
Introducción: los trastornos mentales en la infancia son el motivo de consulta no orgánica más importante y el grupo de condiciones crónicas más común atendido en las consultas de Atención Primaria pediátrica. La detección e intervención precoz de estos problemas favorece una rápida recuperación, resultando a largo plazo en una menor carga asistencial.
Método: en el Centro de Salud de Ventura Rodríguez se ha desarrollado un programa piloto con 16 cuidadores principales de los niños y niñas de cero a cinco años, que acudían a las consultas de Pediatría. El programa se llevó a cabo en dos grupos, siguiendo un formato de escuela de padres. Para cada grupo se realizaron dos sesiones de hora y media de duración en las que se combinaron contenidos teóricos con actividades prácticas.
Resultados: en el primer grupo se reflejaron valoraciones positivas acerca de la utilidad de los contenidos y se consideró viable la continuidad del programa. En el segundo grupo, el 100% de los participantes evaluó el grupo como “bueno” o “muy bueno” y consideró útil toda la información del programa.
Conclusiones: los resultados de este programa fueron satisfactorios, lo cual apoya la necesidad de seguir desarrollando actividades de prevención y colaboración entre Salud Mental y Atención Primaria pediátrica.
Palabras clave
● Escuela de padres ● Infancia ● Prevención primaria ● Salud mentalINTRODUCCIÓN
En el año 2010, la actividad asistencial pediátrica en equipos de Atención Primaria (EAP) en los centros propios de la Comunidad Autónoma de Madrid (CAM) superó los cinco millones de consultas, con una presión asistencial de 23 personas atendidas al día1,2. En cuanto al número de pacientes atendidos por cada profesional de Pediatría de EAP en la CAM, este asciende a 10933 en el año 2010. Específicamente, en la conocida como Área 6 (zona oeste de la CAM, a la que pertenece el Centro de Salud de Ventura Rodríguez) la ratio fue la mayor de esta comunidad, con 1294 pacientes atendidos por cada profesional. Esto se traduce en un exceso de demanda y tiempo limitado para atender a cada paciente.
Kelleher y Stevens4, en su revisión acerca de la evolución de la Salud Mental infantil en los Servicios de Atención Primaria, recogen que los trastornos mentales en la infancia son el grupo de condiciones crónicas más comunes atendidas en las consultas pediátricas. Datos similares se han encontrado en población española5.
A nivel global, se estima que la tasa de prevalencia de trastornos mentales en la infancia se encuentra aproximadamente entre el 14 y el 22%6. Más específicamente, otros autores han encontrado prevalencias elevadas en trastornos relacionados con problemas de conducta (entre un 3 y un 7%7), problemas de aprendizaje (al menos un 5%8), trastornos del estado de ánimo (entre un 1 y un 3% para depresión, y entre un 3 y un 7% para distimia9) y problemas de ansiedad y fobias (entre un 1 y un 16%10).
Tal y como refieren diferentes autores11-15, la detección temprana y la intervención precoz de estos problemas favorece una rápida recuperación. En este sentido, la figura del pediatra de EAP podría ser crucial, ya que se trata del profesional de referencia para los padres y en quien confían para la intervención en los problemas infantiles.
A pesar de esta situación, en la CAM no existen actualmente profesionales de Salud Mental en los centros de Atención Primaria (AP). No obstante, desde hace tres años, se incluye en el programa de formación de especialista en Psicología Clínica (psicólogo interno residente [PIR]) la rotación por AP, con una duración de tres meses. En relación a la población infantojuvenil, las actividades que se realizan se refieren a la participación en la consulta del pediatra y de enfermería de EAP, y la participación y colaboración en programas preventivos y de promoción de la salud16.
Dadas las dificultades en la relación padres-hijos observadas desde este dispositivo, surge la necesidad de crear una escuela de padres que permita dotar a los cuidadores principales de herramientas de manejo y detección precoz de problemas. Este tipo de intervenciones está más consolidado en otros países, donde existen programas estandarizados que han demostrado su efectividad, como el STAR Parenting Program en EE. UU., que se centra en el incremento de las habilidades de manejo de conducta en padres de niños de entre uno y cinco años17 o los programas del Centre for Parents and Child Support de Londres, que entre otros aspectos se dirigen a la mejora de la interacción paternofilial18,19. La efectividad de este tipo de intervenciones tempranas para la promoción del bienestar emocional y social en niños menores de cinco años se hace evidente en un estudio de metaanálisis reciente20.
El objetivo principal de la escuela de padres radica en la prevención del desarrollo de problemas de Salud Mental en la infancia y la disminución de la sobrecarga de consultas pediátricas. Para ello, se llevó a cabo un programa piloto de trabajo con los cuidadores principales de los niños y niñas de cero a cinco años que acudían a las consultas de Pediatría.
MÉTODOS
Población
Se realizaron dos intervenciones grupales en el Centro de Salud de Ventura Rodríguez (Madrid, España). La primera intervención se llevó a cabo durante el mes de agosto de 2010. Este grupo estaba compuesto por un total de seis padres, madres y cuidadores de cuatro niños de entre dos y cinco años, reclutados desde la consulta de Pediatría durante los meses de julio y agosto. Se realizó un recordatorio telefónico la semana previa a la primera reunión grupal. La segunda intervención se llevó a cabo durante el mes de agosto de 2011. Este grupo estaba compuesto por diez padres, madres o cuidadores de un total de seis bebés de cero a tres meses, que fueron reclutados siguiendo el mismo procedimiento que en el primer grupo (comunicación personal desde la consulta de Pediatría en el mes previo y recordatorio telefónico la semana antes de la primera reunión grupal).
Contenidos
Los contenidos del primer grupo se centraron en la transmisión de nociones básicas de estilos de parentalidad, identificando los estilos propios de los cuidadores y aquellos con que fueron criados, pautas de modificación de conducta y manejo de contingencias, habilidades para el establecimiento de límites y el control de rabietas.
Los contenidos del segundo grupo estuvieron basados en el establecimiento del vínculo y desarrollo del apego con el niño, el desarrollo de habilidades de adaptación a la nueva situación y la adquisición de conocimientos básicos sobre los distintos estilos de parentalidad y modificación de conducta para el establecimiento de límites en el futuro.
Ambos grupos constaron de dos sesiones de una hora y media cada una, con periodicidad semanal, las cuales fueron conducidas por la residente de Psicología que rotaba por AP en ese momento, supervisadas por la pediatra y evaluadas por una observadora (enfermera) para asegurar el cumplimiento de los objetivos. Las sesiones se dividieron en diferentes bloques en función de los temas que se iban a tratar, en los cuales las exposiciones teóricas fueron intercaladas con actividades prácticas y discusión grupal.
Evaluación
En el primer grupo, se pretendía valorar la posibilidad de desarrollo del programa (existencia de demanda, disponibilidad de espacio físico, aceptación por parte del resto de profesionales, etc.), por lo que no se utilizaron instrumentos de evaluación estructurados. Se recogieron las impresiones globales, expresadas verbalmente, de los participantes, así como del resto del personal del centro.
En el segundo grupo, ante la experiencia previa, la evaluación de la calidad de la intervención y de la satisfacción de los participantesse llevó a cabo mediante un cuestionario de preguntas cerradas yabiertas que los padres, madres y cuidadores asistentes al grupo cumplimentaron en la última sesión del programa educativo.
El cuestionario constaba de diez preguntas cerradas tipo Likert que evaluaban una impresión global del curso, percepción de mejoría en el conocimiento de aspectos relacionados con los contenidos de las sesiones, valoración de aspectos formales relativos a la actuación de los profesionales que llevaban el grupo y valoración del espacio físico donde se desarrolló el grupo. Además, se incluyeron dos preguntas abiertas acerca de la utilidad percibida de los contenidos trabajados en el grupo.
En este segundo grupo se contó también con una observadora externa que evaluó el nivel de asistencia, de participación y de cumplimiento de los contenidos previstos.
RESULTADOS
En el primer grupo, las impresiones globales de los participantes reflejaron valoraciones positivas acerca del programa. Los padres manifestaron que los contenidos les habían resultado útiles y el personal del centro valoró positivamente la iniciativa y consideró viable la continuidad del programa.
En el segundo grupo, los resultados de la escala Likert (Tabla 1) fueron los siguientes: el 100% (n=10) de los participantes evaluó el grupo como “bueno” o “muy bueno”. Sobre las sesiones concretas, el 80% de los participantes consideraron que los había ayudado a expresar las preocupaciones sobre sus hijos entre “bastante” y “mucho”; un 88% de los participantes consideraron que las sesiones los ayudaron a aumentar sus conocimientos entre “bastante” y “mucho”; el 100% de los participantes opinaron que los había ayudado a analizar los factores que intervienen en la educación de sus hijos entre “bastante” y “mucho”; el 100% refirió haber aumentado entre “bastante” y “mucho” los conocimientos sobre el rol educador de los padres, y un 88% refirió haber adquirido habilidades para comunicarse con sus hijos entre “bastante” y “mucho”.
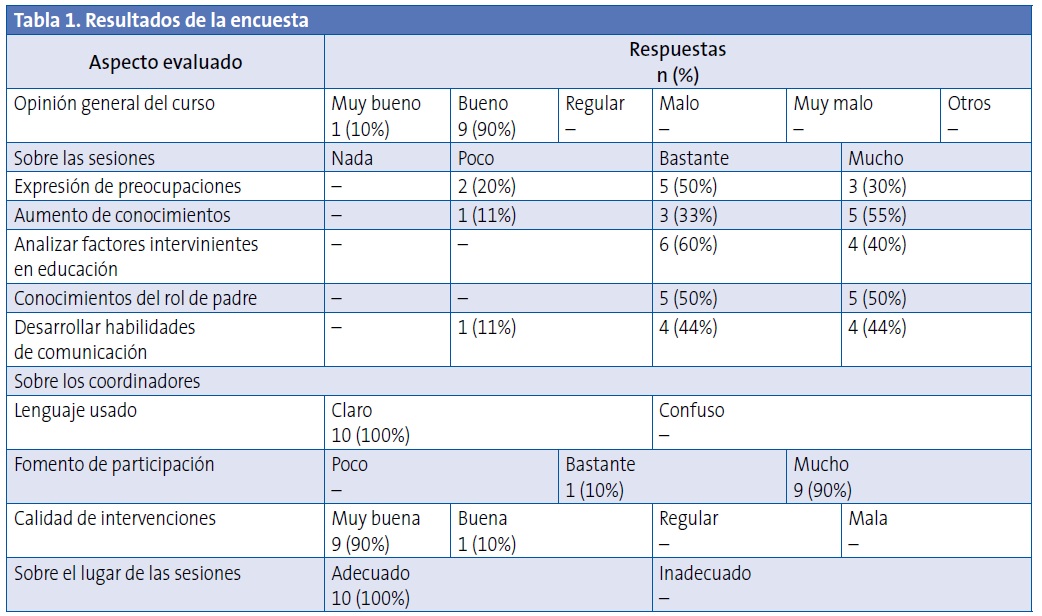
En relación a las preguntas abiertas, el 100% de los participantes consideró útil toda la información y destacaron como contenidos de mayor utilidad la información relativa al masaje del bebé, la información relacionada con los estilos de parentalidad y los factores intervinientes en la educación, así como los ejemplos prácticos y la puesta en común de preocupaciones.
Los datos recogidos por la observadora externa (enfermera de Pediatría del centro) reflejan lo siguiente: en cuanto al nivel de asistencia y de participación, de los diez participantes reclutados, acudieron todos a la primera sesión y nueve a la segunda. Todos ellos participaron de forma activa realizando al menos una pregunta o comentario en las sesiones. En cuanto al cumplimiento del programa, los cuatro bloques temáticos preparados se impartieron conforme a lo previsto (en distribución temporal y contenidos abordados).
DISCUSIÓN
Como ya se ha referido más arriba, las consultas pediátricas se pueden llegar a ver saturadas no solo con consultas propiamente médicas, sino también con consultas relacionadas con problemas de manejo de conducta o trastornos mentales, siendo este el motivo de consulta no orgánico más importante21. En esta situación, una buena respuesta a la demanda de los padres por parte del centro de salud resulta esencial. Como han señalado algunos autores22, es beneficioso crear espacios de reflexión que puedan minimizar el sufrimiento de los niños y sus familiares más cercanos. Una correcta información y formación a los cuidadores principales puede evitar el desarrollo de problemas, funcionando como estrategia de prevención, además de ayudar a detectar los casos de manera precoz, evitando su empeoramiento o cronificación y finalmente liberando la sobrecarga de las consultas pediátricas.
En estudios clásicos se ha advertido la dificultad de una correcta identificación y tratamiento de los problemas de Salud Mental en las consultas de Pediatría23. Aunque muchas limitaciones se han superado en los últimos años, aumentando el número de diagnósticos y tratamientos de trastornos mentales en las consultas pediátricas4, sigue siendo necesario continuar trabajando en este área, dada la dificultad en el abordaje de algunos de estos casos4.
La creación de una escuela de padres ha resultado ser una herramienta útil en este sentido. Las experiencias fueron bien acogidas tanto por los cuidadores como por el personal del centro, y los resultados obtenidos invitan a plantearse la posibilidad de desarrollar un proyecto a más largo plazo. No obstante, hay que tener en cuenta las limitaciones de este estudio. En primer lugar, se trata de un estudio piloto, con una duración limitada y una evaluación transversal, lo cual no nos permite conocer por el momento los efectos a medio y largo plazo. Tampoco contamos con una evaluación previa, lo que impide cuantificar de manera objetiva el grado de mejoría. En segundo lugar, el tamaño de la muestra dificulta la generalización de los resultados. Y en tercer lugar, se trata de un estudio descriptivo y sin grupo control, con las limitaciones propias de este tipo de diseños a la hora de extraer conclusiones.
A pesar de estas limitaciones, el hecho de que todos los participantes hayan encontrado satisfactoria esta experiencia sugiere que podríamos encontrar resultados suficientemente buenos en una muestra más amplia. Por otra parte, las deficiencias de un estudio descriptivo pueden quedar compensadas con una mayor validez ecológica.
Además, actualmente tenemos previsto llevar a cabo un programa de mayor duración y con mayor tamaño muestral que nos permita la valoración objetiva de los resultados a partir de medidas pretest-postest, así como un seguimiento longitudinal a largo plazo que valore el impacto de la intervención en el descenso del número de consultas pediátricas frente a un grupo control. Estos datos nos permitirán justificar la necesidad de un vínculo permanente entre AP y Salud Mental, no reducido únicamente a tres meses al año.
Desde nuestro punto de vista, estas intervenciones suponen una actividad preventiva y de promoción de la salud que beneficia tanto a los cuidadores como a sus hijos, y que podría suponer un descenso en la sobrecarga asistencial, así como una reducción del gasto sanitario a largo plazo. Por ello, consideramos que resulta crucial desarrollar programas de prevención en AP, como la escuela de padres, y en general fomentar una mayor integración y colaboración en el trabajo de AP y Salud Mental.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: AP: Atención Primaria • CAM: Comunidad Autónoma de Madrid • EAP: equipos de Atención Primaria • PIR: psicólogo interno residente.
BIBLIOGRAFÍA
- Servicio Madrileño de Salud. Memoria 2012 [en línea] [consultado el 01/05/2013]. Disponible en http://goo.gl/d00KWX
- Servicio Madrileño de Salud. Memoria 2011 [en línea] [consultado el 01/05/2013]. Disponible en http://goo.gl/R94JN6
- Ministerio de Sanidad, Servicios Sociales e Igualdad. Ratios: población por profesional. 2012 [en línea] [consultado el 01/05/2013]. Disponible en http://pestadistico.inteligenciadegestion.msssi.es
- Kelleher KJ, Stevens J. Evolution of child mental health services in primary care. Academic Pediatr. 2009;9:7-14.
- Morán Sánchez I, Navarro-Mateu F, Robles Sánchez F, Concepción Salesa A. Validez del diagnóstico clínico del trastorno por déficit de atención con hiperactividad en las derivaciones de pediatría a la consulta de psiquiatría infantil. Aten Primaria. 2008;40:29-33.
- Marsh E, Graham S. Clasificación y Tratamiento de la Psicopatología Infantil. En: Caballo V, Simón M (eds.). Manual de Psicopatología Clínica Infantil y del Adolescente. Trastornos Generales. Madrid: Ediciones Pirámide; 2006. p. 29-56.
- Servera M, Bornas X, Moreno I. Hiperactividad Infantil: conceptualización, evaluación y tratamiento. En: Caballo V, Simón M (eds.). Manual de Psicopatología Clínica Infantil y del Adolescente. Trastornos Generales. Madrid: Ediciones Pirámide; 2006. p. 401-33.
- Sadock B, Sadock V. Kaplan & Sadock's concise textbook of child and adolescent psychiatry. Philadelphia: Lippincott Williams & Wilkins; 2009.
- Del Barrio V. El niño deprimido. Barcelona: Ediciones Ariel; 2007.
- Méndez F, Olivares J, Bermejo R. Características clínicas y tratamiento de los miedos, fobias y ansiedades. En: Caballo V, Simón M (eds.). Manual de Psicopatología Clínica Infantil y del Adolescente. Trastornos Generales. Madrid: Editorial Pirámide; 2006. p. 59-92.
- Butter E, Mulick JA, Metz B. Eight case reports of learning recovery in children with pervasive developmental disorders after early intervention. Behavioral Interventions. 2006;21:227-43.
- Cioni G, D'acunto G, Guzzetta A. Perinatal brain damage in children: neuroplasticity, early intervention, and molecular mechanisms of recovery. Prog Brain Res. 2011;189:139-54.
- Fowler DG, Hodgekins J, Arena K, Turner R, Lower R, Wheeler K, et al. Early detection and psychosocial intervention for young people who are at risk of developing long term socially disabling severe mental illness: Should we give equal priority to functional recovery and complex emotional dysfunction as to psychotic symptoms? Clin Neuropsy. 2010;7:63-71.
- Peris A, Bonizzoli M, Iozzelli D, Migliaccio ML, Zagli G, Bacchereti A, et al. Early intra-intensive care unit psychological intervention promotes recovery from post traumatic stress disorders, anxiety and depression symptoms in critically ill patients. Crit Care. 2011;15:R41.
- Shanahan T, Barr R. Reading recovery: An independent evaluation of the effects of an early instructional intervention for at-risk learners. Read Res Quart. 1995;30:958-96.
- Programa formativo de la especialidad en Psicología Clínica. Orden SAS/1620/2009 del 02 de junio de 2009. BOE N.º146; 2009 [en línea]. Disponible en www.msssi.gob.es/profesionales/formacion/docs/Psicologia_C.pdf
- Fox RA, Fox DA, Anderson RC. Measuring the effectiveness of the star parenting program with parents of young children. Psychol Rep. 1991;68:35-40.
- Barlow J, Davis H, McIntosh E, Jarrett P, Mockford C, Stewart-Brown S. Role of home visiting in improvin parenting and healthin families at risk of abuse and neglect results of a multicentre randomised controlled trial and economic evaluation. Arch Dis Child. 2007;92:229-33.
- Puura K, Davis H, Cox A, Tsiantis J, Tamminen T, Ispanovic-Radojkovic V, et al. The european early promotion project: description of the service and evaluation study. Int J Ment Health Prom. 2005;7:17-31.
- McMillan SA, Barnes J, Barlow J. Primary study evidence on effectiveness of interventions (home, early education, child care) in promoting social and emotional wellbeing of vulnerable children under 5. London, U.K.: National Institute for Clinical Excellence; 2012 [en línea]. Disponible en http://goo.gl/9ljyCw
- Rodríguez Hernández PJ. Trastornos del comportamiento. Pediatr Integral. 2008;12:949-58.
- Bonet de Luna C, Fernández García M, Chamón Parra M. Depresión, ansiedad y separación en la infancia. Aspectos prácticos para pediatras ocupados. Rev Pediatr Aten Primaria. 2011;13:471-89.
- Lavigne JV, Binns HJ, Kaufer K. Behavioural and emotional problems among preschool children in pediatric primary care: prevalence and pediatricians' recognition. Pediatrics. 1993;91:649-55.
- Kelleher KJ, McInerny TK, Gardner WP. Increasing identification of psychosocial problems: 1979-1996. Pediatrics. 2000;105:1313-21.




