Vol. 16 - Num. 61
Organización, administración y gestión
El Hospital de Día-Centro Educativo Terapéutico Pradera de San Isidro. Un dispositivo para el tratamiento intensivo de trastornos mentales graves en niños y adolescentes
Carlos Buiza Aguadoa, T Uría Riverab, A Serrano Coello de Portugalc, Z Ahijado Guzmánd, A Delfa Álvarezc, P Frigolet Mayoe, E Ortega Rojof, A Rubio Planad
aPsicólogo Clínico. Unidad de Infantil, Hospital de Día-Centro Educativo Terapéutico Pradera de San Isidro. Madrid. España.
bPsiquiatra. Unidad de Infantil, Hospital de Día-Centro Educativo Terapéutico Pradera de San Isidro. Madrid. España.
cPsicólogo. Unidad de Infantil, Hospital de Día-Centro Educativo Terapéutico Pradera de San Isidro. Madrid. España.
dPsicopedagoga. Unidad de Infantil, Hospital de Día-Centro Educativo Terapéutico Pradera de San Isidro. Madrid. España.
eDUE. Unidad de Infantil, Hospital de Día-Centro Educativo Terapéutico Pradera de San Isidro. Madrid. España.
fTerapeuta ocupacional. Unidad de Infantil, Hospital de Día-Centro Educativo Terapéutico Pradera de San Isidro. Madrid. España.
Correspondencia: C Buiza. Correo electrónico: carlosbuizaaguado@gmail.com
Cómo citar este artículo: Buiza Aguado C, Uría Rivera T, Serrano Coello de Portugal A, Ahijado Guzmán Z, Delfa Álvarez A, Frigolet Mayo P, et al. El Hospital de Día-Centro Educativo Terapéutico Pradera de San Isidro. Un dispositivo para el tratamiento intensivo de trastornos mentales graves en niños y adolescentes. Rev Pediatr Aten Primaria. 2014;16:22.e19-e32.
Publicado en Internet: 14-04-2014 - Número de visitas: 43971
Resumen
Los problemas de salud mental en niños y adolescentes son motivos de consulta frecuentes en Atención Primaria (AP). En la mayor parte de los casos, un tratamiento ambulatorio desde AP o desde su Centro de Salud Mental (CSM) es suficiente para una mejora significativa. Sin embargo, en ocasiones la sintomatología puede ser la manifestación de una estructuración psíquica seriamente dañada. En esos casos, donde existe un trastorno mental grave (TMG), es posible que dichos tratamientos ambulatorios no sean suficientes.
En el presente artículo se presenta el Hospital de Día-Centro Educativo Terapéutico (HD-CET) Pradera de San Isidro. Un dispositivo de hospitalización parcial que forma parte de la red de Salud Mental de la Comunidad de Madrid, en el que se atiende a menores con TMG mediante un tratamiento ambulatorio intensivo.
EL HD-CET consta de dos unidades: la de infantil (de 6 a 11 años) y la de adolescentes (de 12 a 17 años). Ambas cuentan con un equipo multidisciplinar de profesionales de Salud Mental, así como con un equipo docente encargado del aspecto académico de los pacientes.
Se trabaja desde el modelo de comunidad terapéutica, procurando proporcionar al paciente experiencias emocionales correctoras que logren una mejora significativa y profunda del TMG.
Palabras clave
● Adolescentes ● Hospital de día ● Niños ● Salud mental ● Trastorno mental graveJUSTIFICACIÓN
La salud mental infantil constituye un tema de notable relevancia social y clínica. La Encuesta Nacional de Salud Española (ENS-E) de 2006 detectó un índice de riesgo de “mala salud mental” en un 11,96% de la población infantil (12,9% en niños; 10,9% en niñas)1. Pero, ¿cuántos de estos niños son finalmente diagnosticados de un trastorno mental? Las estadísticas no son claras al respecto y existe gran heterogeneidad en los instrumentos de medida y en las poblaciones analizadas. Se calcula entre un 10 y un 20% de prevalencia de trastornos psiquiátricos en niños y adolescentes, aunque solo la quinta parte de estos niños son correctamente diagnosticados2. En España se estima que hay entre 4,5 y 9,7 usuarios de servicios de Salud Mental Infantil por cada mil habitantes3. Algunos estudios arrojan datos de prevalencia de trastornos mentales infantiles del 21,7%4. Dentro de estos, las prevalencias de los trastornos mentales graves (TMG) en niños y adolescentes oscilan entre el 4 y el 6%5.
La frecuencia de cada categoría diagnóstica depende en gran medida de la edad y el sexo del paciente. Un estudio de prevalencia realizado sobre 404 pacientes de un centro comunitario de salud de la Comunidad de Madrid, que empleó como referencia el manual diagnóstico CIE-10, constató que en el intervalo de edad de seis a nueve años los trastornos de mayor prevalencia eran los trastornos específicos del desarrollo (22,1%), seguidos de trastornos de conducta (15,4%) y trastornos de la eliminación (13,4%). Sin embargo, en el rango de 10 a 13 años los más prevalentes fueron los trastornos de conducta (28,6%), seguidos de trastornos de ansiedad (17,4%) y trastornos depresivos (14,4%)6. Por otro lado, un estudio realizado sobre niños menores de siete años observó una frecuencia significativamente mayor en varones de trastornos específicos del desarrollo (razón varones:mujeres 4,3:1), trastornos adaptativos (2:1) y de conducta (1,9:1), mientras que los trastornos de ansiedad fueron más frecuentes en niñas (0,6:1)7.
Un abordaje insuficiente de estos trastornos mentales puede derivar en dificultades futuras significativas en el desarrollo de la sociabilidad, la autonomía, la afectividad y el rendimiento académico/profesional8.
El niño que padece dificultades emocionales dispone de una red sanitaria y educativa con recursos para atender a sus necesidades. Las intervenciones proporcionadas desde Atención Primaria (AP) y/o desde los Servicios de Salud Mental comunitarios pueden resultar suficientes para un tratamiento idóneo de la psicopatología. Sin embargo, existen casos para cuyo adecuado abordaje requieren un dispositivo institucional que ofrezca un tratamiento intensivo y multidisciplinar. Es en estos casos en los que el Hospital de Día-Centro Educativo Terapéutico (HD-CET) resulta fundamental.
Además, diversos estudios han demostrado que el tratamiento en HD-CET es coste-efectivo. Por ejemplo, un estudio canadiense detectó una caída del gasto por paciente de 61412 a 9213 dólares anuales al convertir una residencia terapéutica infantil en hospital de día, manteniendo los indicadores de éxito terapéutico. Además, el tiempo de tratamiento se redujo de 19,6 a 6,1 meses de media9.
Sin embargo, la dotación de HD en Salud Mental Infantil es inferior a la necesaria. En nuestro país solo seis comunidades autónomas contaban con este recurso en 2005 (Andalucía, Canarias, Castilla-La Mancha, Cataluña, Madrid y País Vasco), que se amplió a tres más (Navarra, Murcia y Comunidad Valenciana, aunque solo para adolescentes en esta última) en 201010,11. El rango de plazas disponibles es amplio, desde 3,86 por 100000 habitantes en Cataluña hasta 10,77 por 100000 habitantes en la Comunidad de Madrid, en todo caso por debajo de las recomendaciones internacionales (entre 20 y 30 plazas por 60000 habitantes)12.
Por todo ello, es importante presentar el recurso HD-CET a AP, con el fin de poner en conocimiento de los pediatras cuáles son los casos que precisan derivación al HD-CET, cómo funciona el recurso, qué tipos de intervenciones se realizan, cuánto duran los tratamientos y qué evolución puede tener el paciente tras la estancia en el dispositivo.
INTRODUCCIÓN Y ENCUADRE
El HD-CET Pradera de San Isidro, recurso que presentamos en este artículo, inicia su andadura en enero de 2002, como un proyecto pionero en la Comunidad de Madrid, en el que se pretende integrar la actividad terapéutica y la docente para el abordaje de patologías psiquiátricas graves en niños y adolescentes13.
Los equipos terapéuticos están concertados con la Consejería de Sanidad y el equipo docente pertenece a la Consejería de Educación.
El HD-CET es un recurso de hospitalización parcial de tipo ambulatorio. Los pacientes acuden al dispositivo en horario de mañana unas seis horas aproximadamente de lunes a viernes a lo largo de varios meses. El objetivo que se pretende es abordar con eficacia el tratamiento de los TMG en niños y adolescentes, y proporcionar una atención integral e intensiva.
La hospitalización parcial, en la que el menor mantiene el contacto con su entorno familiar y social, ofrece una mayor contención y continuidad que los dispositivos ambulatorios de zona (Centros de Salud Mental [CSM]), lo que permite abordar situaciones de crisis sin tener que recurrir a la hospitalización a tiempo completo y, por tanto, evitar la exclusión del medio familiar y social que esta conlleva.
No obstante, la inclusión del paciente en el recurso debe valorarse cuidadosamente, puesto que supone separar durante muchos meses al niño/adolescente de su medio escolar habitual para integrarlo en la dinámica del HD-CET.
El dispositivo consta de un equipo multidisciplinar de profesionales sanitarios: psiquiatras, psicólogos, psicopedagogos, terapeutas ocupacionales, psicomotricistas, educadores sociales y enfermeros. También participa un equipo de profesionales de la educación que se ocupan del ámbito escolar/académico del paciente. Para ello ofrecen un programa docente que, en los HD-CET de la Comunidad de Madrid, incluye diez horas semanales en grupos reducidos de cinco niños por profesor.
Ambos equipos del HD-CET, el sanitario y el educativo, trabajan en constante coordinación entre ellos, así como con los profesionales de recursos externos, principalmente del centro escolar de referencia del niño/adolescente y del CSM encargado del caso.
Con algunos pacientes hay otros recursos sociosanitarios implicados, como Servicios Sociales y Judiciales entre otros, con los que también existe coordinación. El objetivo es crear una red interconectada de dispositivos que aúnen esfuerzos para una evolución favorable del paciente durante la estancia en el HD-CET y mantener informados a los profesionales que posteriormente van a continuar el seguimiento del caso cuando vuelva a la modalidad de tratamiento ambulatorio fuera del HD-CET.
Como todo dispositivo asistencial, es una Unidad con funcionamiento autónomo, y al mismo tiempo integrada y en relación con el resto de recursos de la Red de Salud Mental Comunitaria. Esta coordinación es fundamental para garantizar la coherencia y continuidad de los cuidados, ya que el tratamiento en el HD-CET es una etapa dentro de todo el largo proceso terapéutico por el que pasa el paciente desde el primer contacto con AP y la derivación a los Servicios de Salud Mental, hasta el punto en que deja de necesitarlos.
De este modo, el HD-CET se presenta como un recurso terapéutico esencial en el abordaje de la patología psiquiátrica grave en las etapas del desarrollo infantojuveniles, donde el tiempo y la gravedad del trastorno mental juegan en contra del desarrollo del niño y adolescente, y podrían repercutir en todas las áreas del mismo (emocional, familiar, social, escolar y cognitiva).
El objetivo fundamental del HD-CET es posibilitar el cambio emocional y cognitivo de forma estable, para permitir una mejor adaptación a la realidad y un mejor desarrollo de las competencias relacionales, de modo que se favorezca la reincorporación a la vida en comunidad, donde se podrá continuar el tratamiento ambulatorio oportuno8.
El programa terapéutico prioriza los abordajes grupales, con la combinación de diferentes técnicas terapéuticas. También se implementan psicoterapias individuales y un trabajo familiar a través del grupo de padres semanal y sesiones familiares.
El tiempo total en el dispositivo dependerá de la evolución del caso, pero en general se trata de un tratamiento a medio y largo plazo con estancias de varios meses.
Con respecto a la evolución, pueden suceder tres fenómenos: a) evolución positiva del paciente que posibilita continuar con un tratamiento eficaz a nivel ambulatorio; b) evolución a la cronicidad de la patología, que obliga a pasar a dispositivos más adecuados, o c) no consecución de los objetivos terapéuticos por ausencia de respuesta del paciente y/o su familia a las intervenciones del recurso.
Dentro de este programa terapéutico, la supervisión externa y la formación continuada del equipo son esenciales.
En el presente trabajo se describe más detalladamente el funcionamiento del dispositivo HD-CET Pradera de San Isidro, en Madrid. El recurso dispone de una Unidad de Infantil, que atiende a pacientes entre 6 y 11 años, y una Unidad de Adolescentes, con pacientes entre 12 y 17 años. El funcionamiento de ambas Unidades es similar en muchos aspectos, pero existen diferencias.
OBJETIVOS DEL TRATAMIENTO
El HD-CET está basado en los principios de comunidad terapéutica. Según estos principios, es el ambiente estructurado el que aporta una variedad de relaciones humanas, interacciones emocionales satisfactorias, oportunidades para nuevos aprendizajes y experiencias, manejo de situaciones nuevas y el desarrollo de competencias personales y sociales, lo que potencialmente puede resultar en una mejora del paciente.
Los objetivos del abordaje terapéutico serían los siguientes:
- Actuar de una manera intensiva y prolongada en el tiempo mediante una intervención durante seis horas diarias, de lunes a viernes durante varios meses.
- Actuar de una manera integral tomando como objetivo de tratamiento todas las áreas afectadas, a través del trabajo en equipo en un ambiente estructurado que permite el desarrollo de un proceso terapéutico global.
- Actuar, al contar con equipos multidisciplinares, sobre los múltiples factores (individuales, familiares, escolares, sociales) que han influido tanto en la génesis como en el mantenimiento de los trastornos mentales que presentan los pacientes.
- Propiciar una continuidad de cuidados a través de las actividades de coordinación tanto al ingreso como al alta y durante todo el proceso terapéutico.
- Una vez alcanzados los objetivos terapéuticos, la reincorporación al medio escolar normalizado se supervisa de forma especial.
El objetivo último sería recuperar o conseguir la capacidad de vida autónoma y relacional, de acuerdo a su edad. Se pretende la aparición de nuevas formas de funcionamiento mental y de intercambios relacionales con el otro. Para ello resulta imprescindible disminuir su sintomatología psiquiátrica, prevenir o reducir sus recaídas o el deterioro que se produce, y mejorar su integración familiar, escolar y social13.
Es importante señalar que los objetivos terapéuticos del HD-CET deben ser lo suficientemente ambiciosos pero, al mismo tiempo, lo suficientemente realistas, teniendo en cuenta la psicopatología del paciente y sus circunstancias sociofamiliares. En ocasiones, la gravedad de los trastornos o las secuelas de los mismos no podrán ser abordadas de forma completa en un recurso de tiempo limitado como el que estamos describiendo, requiriéndose abordajes de tipo rehabilitador y más prolongados en el tiempo.
BENEFICIARIOS DEL SERVICIO
Pacientes en edades comprendidas entre 6 y 17 años, diferenciados en dos Unidades:
- Infantil: pacientes de 6 a 11 años.
- Adolescentes: pacientes de 12 a 17 años.
Todos los pacientes padecen psicopatología susceptible de tratamiento intensivo de hospitalización parcial.
En la Comunidad de Madrid hay cinco Unidades de Adolescentes y tres Unidades de Infantil. Cada unidad incluye a varios CSM como posibles derivantes de pacientes.
Indicaciones y contraindicaciones
En general es un recurso dirigido a menores con alteraciones psicopatológicas graves con:
- Un mínimo de capacidad cognitiva (un cociente intelectual [CI] no inferior a 70) para poder entender y colaborar en el desarrollo del programa terapéutico, así como una suficiente capacidad de introspección para poder beneficiarse de un tratamiento psicoterapéutico.
- Ausencia de un trastorno orgánico-cerebral de base en la génesis de su psicopatología.
- Ausencia de conductas disruptivas extremadamente graves, tanto auto- como heteroagresivas, que impedirían un trabajo en grupo.
- Sin riesgo inminente de suicidio, ya que en los pacientes con riesgo de suicidio podría estar indicado de forma prioritaria un ingreso a tiempo completo.
- Con una familia lo suficientemente colaboradora para llevarlo al HD-CET y aceptar y cumplir las indicaciones terapéuticas. En caso contrario, habría que contar con la colaboración de otros recursos de Servicios Sociales.
Teniendo en cuenta los requisitos básicos arriba expuestos, en la Tabla 1 se detallan las indicaciones y contraindicaciones de tratamiento en un HD-CET14.
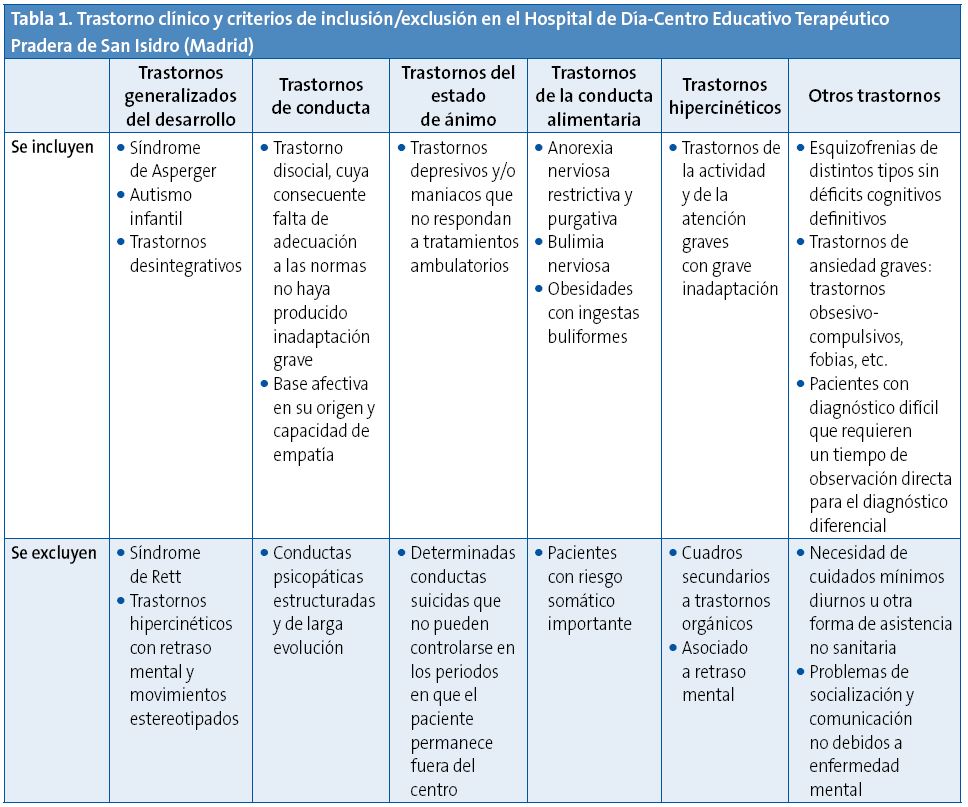
¿CÓMO ACCEDE EL PACIENTE AL HD-CET?
Derivación al HD-CET
La derivación debe ser realizada por el facultativo especialista (psiquiatra, psicólogo clínico) de los Servicios de Salud Mental, atendiendo a las anteriores indicaciones. Por ello, todo menor para el que se piense en un posible tratamiento de HD-CET debe estar previamente atendido en los centros de tratamiento ambulatorio de Salud Mental.
Proceso de evaluación
Tras recibir el informe de derivación, el HD-CET ofrecerá una serie de entrevistas al paciente y su familia para realizar una evaluación de la indicación de tratamiento. En dicho proceso, a través de la aplicación de diferentes pruebas por parte de varios miembros del equipo, se pretende:
- Evaluar al paciente en todas sus áreas de desarrollo (cognitiva, emocional, relacional, psicomotriz) para conocer el nivel de desarrollo en cada una de ellas.
- Iniciar una relación terapéutica positiva que favorezca la confianza, colaboración, implicación y motivación para el proceso terapéutico, así como la conciencia de enfermedad.
- Explicar el funcionamiento del HD-CET, calmar la angustia habitual del paciente y la familia asociada a la derivación.
- Conocer al equipo terapéutico.
Este proceso de valoración siempre se completa con una semana de observación grupal en el HD-CET para valorar: a) su desempeño y actitud ante las tareas y normas del centro; b) la cualidad de relación con su grupo de pares (capacidad para establecer vínculos afectivos); c) la cualidad de su relación con el personal terapéutico del centro, y d) la capacidad del grupo para acoger, contener y ayudar al paciente. Esto no solo dependerá de la psicopatología del paciente sino también de la composición y el momento evolutivo del grupo.
Esta observación tiene como objeto la valoración, por todo el equipo terapéutico, de las posibilidades y objetivos terapéuticos.
Al finalizar todo este largo proceso se realiza una entrevista de devolución a los padres, en la que pueden darse cuatro situaciones:
- Programar el ingreso, si hay plaza en el centro. Para ello los padres deben leer, aceptar y firmar los consentimientos pertinentes, en los que se hace especial hincapié en la necesaria implicación y colaboración en el tratamiento por parte de la familia.
- Pasar a lista de espera, si es aceptado y no hay plaza en ese momento.
- Seguimiento del paciente, si se plantean dudas acerca de la idoniedad de la indicación del HD-CET.
- Exclusión por no cumplir los criterios de inclusión en el HD-CET. En este supuesto, se remitirá informe a su centro de referencia, para la búsqueda de otro recurso asistencial más apropiado a su situación. Este informe detallará la causa de la no indicación de tratamiento en este dispositivo.
Hasta su ingreso efectivo en este dispositivo, el terapeuta a cargo del paciente en su CSM seguirá siendo responsable del mismo y continuará con el régimen terapéutico que viene manteniendo.
El HD-CET notificará al CSM la realización de la evaluación y de la decisión tomada tras la misma.
En los casos de trastornos de conducta graves asociados o no a otras patologías, el orden en la lista de espera puede verse alterado hasta que el HD-CET conceda el alta a otro paciente de similares características, de tal forma que el número de pacientes que presente dificultades graves de conducta en el centro se adecue a la capacidad de contención del mismo y no interfiera con el tratamiento global del resto de los pacientes. Se estima que son dos el máximo de pacientes de estas características que pueden asistir a la vez a una Unidad a tiempo completo, ya que el equipo terapéutico debe velar por el mantenimiento de un ambiente terapéutico que permita el desarrollo de los planes de tratamiento del conjunto de los pacientes.
Desde el momento en que el paciente inicia su tratamiento en el HD-CET, el equipo terapéutico asume la responsabilidad y la dirección en la toma de decisiones respecto al tratamiento farmacológico y psicoterapéutico, estableciendo los niveles de participación de otros profesionales implicados en el tratamiento previo y posterior del paciente de la manera que estime más adecuada en cada caso. A la vez, se establecerá una coordinación periódica con los profesionales de referencia del CSM.
PROGRAMA TERAPÉUTICO
El programa terapéutico se estructura de tal forma que permita ofrecer un tratamiento multidimensional, integral y global, a través de la combinación de diversas técnicas terapéuticas de probada eficacia en Salud Mental y mediante el modelo de Comunidad Terapéutica.
Según este modelo, todo lo que sucede en el HD-CET es terapéutico, al proporcionar una cualidad en la relación entre los pacientes y el personal que crea un modelo de relación diferente para los pacientes. De esta manera se favorece la aparición de experiencias emocionales correctoras que ayudan al paciente a cambiar dicho modelo de relación. En el programa terapéutico se priorizan las intervenciones grupales, siendo el eje del mismo el Grupo Comunitario en el que participan todos los niños y todos los terapeutas, con periodicidad diaria.
Terapias fundamentales del HD-CET
Grupo Comunitario
Es un grupo grande en el que participan todos los miembros del equipo y todos los pacientes de la Unidad. En él se expresan opiniones, críticas, peticiones de ayuda, proyectos, etc., concernientes al aquí y ahora relacional, a la marcha del Centro, a la actividad de los pacientes y de los profesionales. Desde el punto de vista técnico, las intervenciones psicoterapéuticas que se realizan son clarificaciones, apoyos y señalamientos, pero no interpretaciones.
Terapia institucional
Al basarse en el modelo de Comunidad Terapéutica, esta terapia es fundamental en nuestro HD-CET. Consiste en el acompañamiento, la escucha y la contención del paciente durante los tiempos y en los espacios en los que no hay una actividad terapéutica estructurada, como son la acogida a primera hora de la mañana, los recreos, la comida, el cambio de una actividad a otra y la despedida, y las llamadas telefónicas cuando un paciente se retrasa o no acude. Constituye una labor esencial para conseguir la integración de todas las actividades terapéuticas en el contexto relacional del aquí y ahora del modelo comunitario del HD-CET.
Trabajo con los padres
El trabajo con las familias y su implicación en el tratamiento es una parte esencial en el abordaje integral de la patología psiquiátrica grave. Se busca la complicidad de los padres para que se cumplan en casa las indicaciones, las normas y los límites en la misma línea que en el HD-CET, consiguiendo de esta forma una alianza con los mismos para que colaboren y se involucren en el tratamiento de los hijos.
Este trabajo incluye entrevistas individuales con los padres, tutores y otros miembros de la familia que estén interviniendo en el proceso de crianza y cuidado del niño y adolescente, junto con la realización periódica de grupos de padres.
- Grupo de padres. No es un grupo psicoeducativo, ni una escuela de padres (ya que no se sigue un manual de actuación para cada problemática concreta, ni se dan “recetas mágicas”), sino un grupo donde se trabaja la función de padres, la función de crianza. En este sentido se abordan aspectos psicoeducativos (límites, normas, castigos, premios, control de esfínteres, alimentación, actividad fuera del HD-CET), aspectos emocionales (angustias, temores, rabia, frustración, culpa, soledad) y aspectos relacionales (dinámica familiar, los roles de cada miembro, alianzas)15.
- Entrevistas individuales a padres.Se trabajan los aspectos relacionales de la dinámica familiar patológica y, en su caso, se orienta hacia una terapia de familia, de pareja o individual. Se realiza una contención en situaciones de crisis donde la contención del grupo de padres es insuficiente. Se explican intervenciones específicas con el hijo, como un cambio de medicación, una expulsión temporal o definitiva, una hospitalización completa en la Unidad de Agudos por descompensación, etc. La frecuencia se individualiza según las necesidades de cada caso en particular.
Tratamiento psicofarmacológico
Es imprescindible en muchos de los pacientes con indicación de HD-CET, y constituye una parte fundamental dentro del tratamiento multidimensional y global. Debe prescribirse en función de su psicopatología, con una doble finalidad: por un lado, para tratar el trastorno de base y, por otro, para ayudar al paciente a contener tanto la angustia como la conducta lo suficiente como para poder realizar un trabajo psicoterapéutico intensivo.
En ocasiones es necesaria la medicación para mejorar la atención y concentración, y de este modo aprovechar mejor el trabajo psicopedagógico y educativo. Asimismo, puede disminuir la hiperactividad, mejorar síntomas depresivos y disminuir síntomas psicóticos positivos que interfieren en la psicoterapia y en las interacciones que establece el paciente con el resto en el HD-CET.
Trabajo desde enfermería
La enfermería es esencial como parte del equipo multidisciplinar en la concepción del HD-CET, y abarca los cuidados del menor desde una perspectiva biopsicosocial. La cartera de servicios de enfermería en este recurso abarca: a) atención al ingreso: valoraciones de enfermería y colaboración en el desarrollo del plan terapéutico; b) administración de medicación y valoración de posibles efectos secundarios; c) consulta de enfermería a demanda; d) intervención en crisis; e) entrevista familiar; f) apoyo individual a pacientes relacionado con la educación para la salud.
Terapias específicas del HD-CET
Trabajo psicopedagógico
Los problemas de aprendizaje y de interacción del niño con TMG en el aula pueden ser detectados en el entorno escolar por profesores, tutores y orientadores, que en muchos casos son quienes recomiendan a los padres la valoración por los Servicios de Salud Mental.
Los problemas emocionales graves en la infancia tienen repercusión en el aprendizaje, y a la inversa, las dificultades de aprendizaje pueden agravar los problemas emocionales al influir en la autoestima y generar frustraciones respecto a las expectativas del entorno. Por ello, para un tratamiento integral y global de los niños que acuden al HD-CET se incluyen talleres psicopedagógicos.
En la evaluación inicial del HD-CET, algunos pacientes muestran puntuaciones en el test de inteligencia WISC en el rango de CI medio o incluso alto, pero el rendimiento escolar no se corresponde con estos resultados. Las causas o variables que influyen en esta discordancia pueden ser diversas; entre ellas destacan los problemas emocionales, de relación con iguales y la no aceptación de las normas de profesores. Dichas dificultades relegan a un segundo plano el interés por aprender.
En el momento del ingreso son evidentes en muchos pacientes del HD-CET lagunas en los aprendizajes instrumentales básicos. En los talleres psicopedagógicos, dentro del programa terapéutico, se trabajan aspectos implicados en el aprendizaje como la atención, la percepción, la memoria y la orientación espacial y temporal.
Terapia de control emocional
Esta terapia plantea el desarrollo del autocontrol emocional como factor de protección frente a conductas de riesgo auto- o heteroagresivas y como factor contribuyente a un desarrollo socioafectivo más adaptativo. Se plantean objetivos relacionados con conocer y analizar las propias emociones y las ajenas, analizar la propia capacidad de autocontrol emocional, entrenar en conductas de autocontrol de la ansiedad y la ira, aprender a expresar emociones de forma positiva y potenciar la expresión emocional para mejorar la relación con el entorno.
Terapia de habilidades sociales
El objetivo es entrenar al niño en el manejo y desarrollo de las habilidades sociales a través de la realización de actividades prácticas que permitan trabajar todas y cada una de las habilidades básicas que componen esta competencia personal. Para ello se plantean tareas para adquirir conciencia de que las habilidades sociales son destrezas necesarias de manejo de la comunicación y la relación con los demás que pueden entrenarse y perfeccionarse. Para estos pacientes es fundamental aprender o mejorar su capacidad para escuchar, empatizar, hacer y recibir críticas y para afrontar situaciones conflictivas de forma asertiva.
Terapia de psicomotricidad
La psicomotricidad es una técnica que, a través de la intervención corporal, trata de potenciar, instaurar y/o reeducar la globalidad de la persona tanto en aspectos motores, como cognitivos y afectivos; dicha intervención puede ser a nivel grupal o individual16. En los niños que son derivados al HD-CET, es frecuente observar en su historia de desarrollo un retraso en la adquisición de los contenidos psicomotores, por lo que constituye un factor importante a la hora de evaluar al niño en su conjunto. Es frecuente encontrar niños con alteraciones psíquicas que se manifiestan en el plano motor, o niños con alteraciones motoras que están interfiriendo en su psiquismo.
La intervención en HD-CET trata de favorecer la adquisición de la identidad corporal armónica, base de una identidad psíquica estable17. Se parte de la experimentación de un cuerpo vivido como indiferenciado de los otros, para pasar a un cuerpo percibido y llegar a un cuerpo representado y estructurado16. Otro de los objetivos que se pretenden con esta técnica es facilitar que los conflictos que surjan en el sujeto tengan una representación, una simbolización y una mentalización, y se puedan expresar mediante la palabra, que es la forma más simbólica de tramitarlos, en lugar de con el cuerpo.
Dentro del proceso terapéutico en sí, se realiza una valoración de los parámetros psicomotrices, un plan de objetivos en función de las hipótesis que se plantean tras la valoración y finalmente la implementación del tratamiento18.
Terapia deportiva
A través de las actividades deportivas grupales se pretende estimular el desarrollo social del niño. Para ello se emplean dos tipos de juegos, de reglas y cooperativos, y se plantean una serie de objetivos: a) la mejora de la interacción con iguales, buscando por parte del sujeto la cooperación y la aceptación del otro; b) asumir las reglas y límites que se dan en el deporte, y que a la vez son tan importantes en la sociedad, buscando un autocontrol por parte del niño; c) tener una adecuada relación en el juego a la hora de la competición, inculcando la noción de respeto hacia el otro compitiendo constructivamente, y d) el aprendizaje de cómo ganar y cómo saber reconocer la derrota, facilitando el manejo de la tolerancia a la frustración.
Por último, para una buena compresión de lo trabajado y ocurrido durante la terapia, los niños exponen y resuelven los posibles conflictos que hayan surgido, propiciando que utilicen la palabra para transmitir sus dificultades16.
Terapia de valores e identidad
En esta terapia se busca reforzar y destacar las principales cualidades del niño, comenzando por el reconocimiento de sus propias capacidades y recursos, y generalizándolo a su vida cotidiana, con el objetivo de crear su propia identidad.
Para ello se muestran al niño valores con los que pueda reconocerse, algunos tan importantes en estas edades como la empatía, la tolerancia, el respeto y las responsabilidades propias de un niño. A la hora de transmitir estos valores en su día a día, se trabajan las posibles situaciones en las que pueden ayudarse de estos. Se buscan ejemplos de situaciones que se dan en el colegio, en su casa, con sus familias y en su tiempo libre, con el fin de mejorar las posibles dificultades que tengan.
Grupo de relajación
Es sabido que la ansiedad es un síntoma presente en la mayoría de los pacientes con enfermedad mental. En este grupo terapéutico se entrenan habilidades para el manejo de la misma a través de técnicas de relajación, basadas en la precoz identificación de los signos clínicos para proceder posteriormente a su disminución y control.
Antes de comenzar cualquier técnica de relajación se deben tener en cuenta ciertos aspectos básicos, algunos son intrínsecos a la persona, como la edad, el tipo de patología, el estado actual del paciente y sus experiencias previas. Otros son extrínsecos, como la frecuencia, el tiempo y el ambiente de la sala donde vamos a realizar la relajación (ambiente tranquilo, luz y temperatura).
Las técnicas desarrolladas en dicho espacio se basan principalmente en la relajación progresiva de Jacobson y la relajación autógena de Shultz, junto con sus múltiples variantes, las cuales pueden poner en práctica siempre que le sean necesarias.
Grupo de hábitos de vida saludables
A medida que el niño va creciendo y adquiriendo mayor autonomía, es necesario que vaya consiguiendo unos buenos hábitos que fomenten su propio cuidado. La familia, el colegio, los centros sanitarios y los recursos comunitarios juegan un papel esencial para alcanzar dichos objetivos. En el HD-CET se benefician de una hora semanal de dichas actividades.
Dentro del programa de hábitos de vida saludable que desarrollamos en el HD-CET, se realizan actividades teórico-prácticas dirigidas tanto a grupos de niños como de adolescentes para fomentar el aprendizaje y desarrollar conductas saludables desde niños. Se trabajan aspectos relacionados con la salud, como por ejemplo alimentación, higiene, actividad física, prevención de drogodependencias, relaciones sociales, sexualidad y ocio.
CASOS CLÍNICOS REPRESENTATIVOS DE LA UNIDAD INFANTIL
A continuación se presentan, a modo de viñetas clínicas, cinco casos prototípicos de niños en tratamiento en el HD-CET. Atendiendo al perfil característico de derivación a nuestro centro, hemos elegido la mayoría de los casos de varones entre siete y nueve años. No resulta fácil resumir en unas líneas la psicopatología que padecen estos niños; el propósito de hacerlo es el de concienciar a todos los profesionales que los atienden acerca de su complejidad y sufrimiento, con el fin de que se pongan en marcha, lo antes posible, los recursos para paliarlo.
Manías
Alejandro acudió al HD-CET a los nueve años. Previamente fue derivado al neurólogo por sospecha de trastorno por déficit de atención e hiperactividad (TDAH), y este recomendó que acudieran a Salud Mental. Siempre pareció un niño indefenso, inmaduro, que no encajaba en los grupos y con cierto retraso psicomotor. A los cinco años, y de forma intermitente, comenzó a tener “manías” tocando a quien le rozara, mordiéndose la manga del jersey o frotándose el pelo. A veces decía que era una voz la que le animaba a hacerlo. En otras ocasiones se sentía muy observado y eso le llevaba a querer irse del lugar en el que estuviera. En el colegio cada vez se sentía más rechazado por sus compañeros, quedando también su autoestima muy resentida.
Seis meses después han disminuido considerablemente sus actos compulsivos y pensamientos obsesivos y, a pesar de que continúa manteniendo una actitud suspicaz y defendida, se muestra más afectivo y establece vínculos con otros niños. Esto le ha permitido tomar más conciencia de sus problemas y poder trabajarlos en los grupos de terapia.
Aislamiento
Manuel asiste al HD-CET desde poco antes de cumplir nueve años por problemas de comportamiento en el colegio que dificultaban su integración y rendimiento académico. Presentaba una limitada capacidad para mantener la atención, gran dispersión e inquietud permanente, así como dificultades para respetar el turno de palabra debido a su impulsividad. Su pediatra lo derivó a Neurología para valorar un posible TDAH, diagnosticado de capacidad intelectual límite en virtud de los resultados del informe de valoración realizado por el Equipo de Orientación Educativa y Psicopedagógica (EOEP) unos meses antes. Parece que siempre fue un niño inquieto, que lloraba con facilidad y realizaba movimientos de aleteo en situaciones de estrés; en sus relaciones se mostraba inadecuado y carente de habilidades debido a su comportamiento obsesivo y repetitivo, y a su rigidez e inmadurez para solucionar los conflictos cotidianos. Su grado de autonomía era muy escaso, con importantes trastornos funcionales en el sueño y la alimentación. Impresionaba de hipopsiquismo y dificultad para entender algunas expresiones, así como para hablar de vivencias personales. Sin embargo, en la valoración realizada en el HD-CET se comprobó que, a pesar de la pobreza de su lenguaje expresivo y comprensivo, su nivel intelectual era medio y su problemática más grave y compleja que la sintomatología actuadora que presentaba.
En el transcurso de su tratamiento, Manuel fue aumentando su nivel de atención y quedando menos desconectado. Adquirió mayor comprensión de las claves que regulan las relaciones e intercambios comunicativos, alcanzando mayor adecuación social; aun así, persistían algunas estereotipias motoras y dificultades en la interacción. El deseo de tener más autonomía y participar en actividades le animó a enfrentarse a situaciones que antes le producían pánico, con gran sensación de logro al poder superarlas. Tras año y medio de estancia en el HD-CET, pudo incorporarse a su colegio sin dificultades importantes.
Silencio
Sara contaba con ocho años cuando acudió a su primera entrevista en el HD-CET. Vino derivada desde su CSM por falta de mejoría clínica y la dificultad de hacer un trabajo individual con ella debido a la necesidad de tener que contar con la presencia de la madre en las sesiones para conseguir la colaboración de la niña; esto se debía a que uno de sus principales problemas residía en una grave ansiedad de separación y gran bloqueo manifestado a través de un mutismo electivo del que solo permanecía excluida su familia materna. Al inicio de su incorporación en la guardería, con año y medio, observaron problemas de alimentación, dificultades para separase de su madre que le generaba a esta una intensa angustia, y cierto repliegue que se fue agravando con la separación de sus padres, consolidándose el mutismo a la edad de 3-4 años. Así, con el tiempo, Sara desarrolló un cuadro de bloqueo generalizado, rasgos regresivos frente a cualquier demanda o exigencia de autonomía, gran control omnipotente, sobre todo hacia su madre, somatizaciones y rigidez cognitiva. En el colegio no mostraba ningún atisbo de iniciativa o participación, y quedaba permanentemente aislada. Las tareas escolares las realizaba en casa con gran entusiasmo, que se tornaba en hieratismo y silencio en el exterior.
La demanda de tratamiento para Sara en el HD-CET se hizo por la necesidad de movilizar sus síntomas y su dinámica familiar a través de un trabajo terapéutico grupal e intensivo que se alargó debido a la gravedad de su cuadro. Al alta, dos años y medio después de su ingreso, persistía su oposicionismo pasivo y bloqueo generalizado; aun así, fue capaz de decir algunas palabras en su terapia individual, progresó en autonomía en la comida y se mostraba menos rígida desde el punto de vista motriz. A pesar de que mantenía el control omnipotente en la relación con su madre, se logró introducir al padre en esa díada y avanzar en el proceso de separación-individuación.
Miedos
Juan, de ocho años, fue derivado a HD-CET para valorar la sospecha de trastorno generalizado del desarrollo no especificado y recibir un tratamiento intensivo, ya que a nivel ambulatorio este resultaba insuficiente. Impresionaba de gran vulnerabilidad e hipersensibilidad. Con tres años inició tratamiento en su CSM debido a sus problemas de ansiedad y crisis de llanto, que alternaba con rabietas y agresiones hacia su madre cuando se sentía muy frustrado. Sufría frecuentemente pesadillas y muchos miedos que a veces se acompañaban de alucinaciones visuales, en las que se sentía aterrorizado por monstruos. En el colegio se encontraba muy aislado, y se refugiaba en juegos de fantasía. Además, su fragilidad, miedos, rarezas y estereotipias le convertían a menudo en objeto de mofa por parte de sus compañeros.
Tras diez meses de tratamiento se redujo notablemente la utilización de fantasías como recurso para aislarse, así como sus angustias primarias y vivencias persecutorias, lo que ha permitido un contacto más fluido con la realidad. Ha desarrollado mayor capacidad para expresar verbalmente sentimientos negativos y conflictos en las interacciones. Esto le ha facilitado establecer relaciones más satisfactorias con sus iguales y disfrutar en los juegos. Asimismo, su buena adaptación en el área de docencia nos anima a pensar en una pronta incorporación a su centro escolar.
Confusión
Roberto ingresó con siete años en el HD-CET. Se trata de un niño con gran descontrol de impulsos ante cualquier frustración. Desde el comienzo de la escolarización pegaba a los otros niños y rechazaba las normas, mostrándose desobediente y desafiante frente a la autoridad; a veces se exponía a situaciones de peligro por su falta de control y previsión de las consecuencias de sus actos. En la valoración previa al ingreso, se observó un retraso madurativo (que no intelectual) y problemas para la adecuada resolución del proceso de separación individuación con su madre. Las dificultades para distinguir la realidad de la ficción y su llamativo aislamiento mediante fantasías de omnipotencia e intereses particulares, a menudo le generaban miedo y angustia. De este modo, la interpretación que hacía de sus vivencias adquiría fácilmente un tono persecutorio, recurriendo a mecanismos defensivos muy primarios. Después de año y medio de tratamiento, Roberto se va a reincorporar a su colegio habiendo logrado mayor capacidad de autocontrol y contención interna. Ha rebajado la utilización de sus defensas omnipotentes asumiendo mejor sus limitaciones y expresando afectos como la tristeza en lugar de la rabia. Esto le ha permitido vincularse con otros niños y adherirse mejor a las normas sociales.
CONCLUSIONES
La gravedad de los problemas que los menores con TMG manifiestan dificulta su adecuada estructuración psíquica, pues se ven afectadas su capacidad para regular afectos y ansiedades, además de presentar alteraciones en el comportamiento y sensibilidad social, así como de pensamiento y procesamiento cognitivo.
La valoración global de estos desórdenes pone al descubierto que, detrás de síntomas que a menudo se diagnostican precipitadamente de TDAH o trastornos de conducta, se esconden trastornos mentales cuya complejidad dificulta la posibilidad de encajarlos en algún diagnóstico de las clasificaciones al uso, además de hacer evidente que el tratamiento ambulatorio que se les ofrece es en algunos casos claramente insuficiente19.
De este modo, resulta fundamental promover entre todos los profesionales que interactúan con estos niños (pediatras, profesores, educadores) la sensibilidad para captar los signos de alarma que permitan hacer una detección precoz y la consecuente derivación pertinente para recibir un tratamiento intensivo que permita abordar todas las áreas afectadas y los problemas estructurales que subyacen, en lugar de tratar superficialmente su expresión sintomática.
Por este motivo, es nuestro interés dar a conocer el HD-CET como recurso que proporciona a este tipo de pacientes una atención intensiva para trabajar en profundidad las dificultades de estructuración psíquica que pueden estar en la base de esos síntomas más sobresalientes.
AGRADECIMIENTOS
Gracias al doctor Esteban Acosta y a la doctora Marta Peral por empezar y desarrollar durante los primeros años este proyecto, permitiendo así que este recurso tenga un pasado que se remonta ya a 12 años.
Gracias a Cogesín-Sanitaria, por coger el testigo y contribuir a que este proyecto siga creciendo y mejorando en calidad, permitiendo que tenga un presente y un futuro.
Gracias a la doctora Paloma Ortiz por sus siempre atinadas aportaciones, tanto en la elaboración de este artículo como en la supervisión continua de las Unidades.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: AP: Atención Primaria • CSM: Centro de Salud Mental • HD-CET: Hospital de Día-Centro Educativo Terapéutico • TDAH: trastorno por déficit de atención e hiperactividad • TMG: trastorno mental grave.
BIBLIOGRAFÍA
- Ministerio de Sanidad y Política Social. Encuesta Nacional de Salud 2006 [en línea] [consultado el 28/11/2012]. Disponible en www.msc.es/estadEstudios/estadisticas/encuestaNacional/encuesta2006.htm
- Fernández Liria A, Gómez Beneyto M. Informe sobre la salud mental de niños y adolescentes. Cuadernos Técnicos, 14. Madrid: 2009 [en línea] [consultado el 28/11/2012]. Disponible en www.aen.es/doc/CTecnicos14.pdf
- Avellanosa Caro I. Salud mental infanto-juvenil en España. Rev Pediatr Aten Primaria. 1999;3:119-27.
- Gómez-Beneyto M, Bonet A, Catalá MA, Puche E, Vila V. Prevalence of mental disorders among children in Valencia, Spain. Acta Psychiatr Scand. 1994;89:352-7.
- World Health Organization (WHO). Mental Health: Facing the Challenges, Building Solutions: report from the WHO European Ministerial Conference of Helsinki. Copenhagen: WHO Regional Office for Europe; 2005.
- Aláez Fernández M, Martínez-Arias R, Rodríguez-Sutil C. Prevalencia de trastornos psicológicos en niños y adolescentes, su relación con la edad y el género. Psicothema. 2000;4:525-32.
- Gutiérrez J, Pérez A, Busto J, Gálvez I, Calderón P, Alcaina T. Estudio epidemiológico de la patología psiquiátrica en preescolares derivados desde Atención Primaria. Ciencia Psicológica. 1995;2:53-64.
- Jiménez Pascual AM. Hospital de día psiquiátrico para niños y adolescentes. Rev Asoc Esp Neuropsiquiatr. 2001;77:115-24.
- Grizenko N, Papineau D. A comparison of the cost-effectiveness of day treatment and residential treatment for children with severe behaviour problems. Can J Psychiatry. 1992;37:393-400.
- Salvador Sánchez I. Observatorio de Salud Mental: análisis de los recursos de salud mental en España. Rev Asoc Esp Neuropsiquiatr. 2005;93:1-85.
- Jiménez Estévez JF. Observatorio de Salud Mental 2010 de la Asociación Española de Neuropsiquiatría. Cuadernos Técnicos, 15. Madrid, 2011 [en línea] [consultado el 28/11/2012]. Disponible en www.aen.es/doc/CTecnicos15.pdf
- Smolla N, Lebel A. Child psychiatric day treatment centers in Quebec for children 0-12 years of age. Can J Psychiatry. 1998;43:714-21.
- Uría T, Vilariño P, Solé N. El lugar del hospital de día no monográfico en el abordaje de los TCA. Interpsiquis 2005 [en línea] [consultado el 28/11/2012]. Disponible en www.psiquiatria.com/bibliopsiquis/handle/10401/3540
- Organización Mundial de la Salud. Décima revisión de la clasificación internacional de las enfermedades (CIE-10). Capítulo V: Trastornos mentales y del comportamiento. Madrid: Meditor; 1994.
- Alcamí Pertejo M. Eficacia del Hospital de Día Psiquiátrico Infantil. En: Ediciones de la Universidad Complutense de Madrid. Tesis doctorales 284/92: Madrid; 1992.
- Ramos F. La introducción a la práctica de la educación psicomotriz. Fundamentos teóricos y prácticos de la psicomotricidad. Madrid: Editorial Pablo del Río; 1979.
- Bernaldo de Quirós Aragón M. Psicomotricidad. Guía de evaluación e intervención. Madrid: Editorial Pirámide; 2012.
- Llorca Llinares M, Ramos Díaz V, Sánchez Rodríguez J, Vega Navarro A. La práctica psicomotriz: una propuesta educativa mediante el cuerpo y el movimiento. Málaga: Ediciones Aljibe; 2002.
- Ad-Dab’Bagh Y, Greenfield B. Multiple Complex Developmental Disorder: The “multiple and complex” evolution of the “childhood bordeline syndrome” construct. J Am Acad Child Adolesc Psychiatry. 2001;40:954-64




