Vol. 15 - Num. 59
Originales
La bronquiolitis grave en lactantes menores de seis meses es un factor de riesgo para las sibilancias recurrentes
Lorena Pérez Cida, Belén San José Valienteb, Víctor Quintero Calcañoc, Gema Díaz Lópezc, Juan Mesa Guzmánc, Alfonso Cañete Díazc, Alfredo Tagarro Garcíac
aCoordinadora de Investigación Clínica. Hospital Universitario Infanta Sofía. San Sebastián de los Reyes. Madrid. España.
bBioestadística. Investigación Biomédica. Hospital Universitario Infanta Sofía. San Sebastián de los Reyes. Madrid. España.
cHospital Universitario Infanta Sofía. San Sebastián de los Reyes. Madrid. España.
Correspondencia: L Pérez. Correo electrónico: lperez_ec@yahoo.es
Cómo citar este artículo: Pérez Cid L, San José Valiente B, Quintero Calcaño V, Díaz López G, Mesa Guzmán J, Cañete Díaz A, et al. La bronquiolitis grave en lactantes menores de seis meses es un factor de riesgo para las sibilancias recurrentes. Rev Pediatr Aten Primaria. 2013;15:229-37.
Publicado en Internet: 05-09-2013 - Número de visitas: 26702
Resumen
Introducción y objetivos: diversos factores de riesgo se han asociado con las sibilancias recurrentes después de la bronquiolitis aguda (BA).
El objetivo es conocer los factores de riesgo asociados con las sibilancias recurrentes en lactantes (menores de seis meses) previamente sanos hospitalizados con BA en nuestro medio.
Material y métodos: estudio observacional, retrospectivo desde enero de 2009 hasta diciembre 2010. Se incluyeron 80 pacientes.
Resultados: la media de edad de los niños fue de 69±42 (rango 7-180) días. En el análisis crudo de riesgo relativo (RR) se obtuvo un aumento del RR de sibilancias recurrentes en los pacientes que acudían la guardería (p=0,03; RR: 1,9; intervalo de confianza del 95% [IC 95%]: 1,1 a 3,3), aquellos con hermanos mayores (p=0,03; RR: 2,2; IC 95%: 0,9 a 5,1), pacientes con necesidad de sistemas de alto flujo humidificado y calentado (p=0,05; RR: 2,1; IC 95%: 1,3 a 3,6), ingresados en Cuidados Intensivos (p=0,01; RR: 2,5; IC 95%: 1,06 a 3,08), y con ventilación mecánica (p=0,05; RR: 2,7; IC 95%: 2,0 a 3,7). Tras el análisis multivariante, la asistencia a guardería (odds ratio [OR]: 6,06; IC 95%: 1,4 a 25; p=0,013) y tener hermanos mayores (OR: 4,1; IC 95%: 1,1 a 14,5; p=0,029) resultaron ser factores de riesgo independientes para las sibilancias recurrentes.
Conclusiones: la asistencia a la guardería y tener hermanos mayores se asociaron de forma independiente con el diagnóstico de sibilancias recurrentes. Se sugiere que la gravedad de la bronquiolitis es un factor de riesgo notable para desarrollar sibilancias recurrentes un año después de la BA.
Palabras clave
● Asma ● Atopia ● Bronquiolitis ● Sibilancias recurrentes ● Virus respiratorio sincitialNota:
INTRODUCCIÓN
La bronquiolitis aguda (BA) es la infección aguda del tracto respiratorio inferior más común en los bebés. Por lo general, se define como una infección respiratoria baja de origen vírico en niños menores de dos años. Tiene una incidencia anual de un 10-13% en los lactantes y una tasa de ingreso del 2-5%, con un aumento significativo en los últimos años1,2. La BA es a menudo más grave y tiene características diferenciales en los niños más pequeños, comparada con la de los niños mayores de 12 o 18 meses. Sin embargo, la investigación clínica rara vez se ha centrado en la primera BA de los lactantes muy pequeños, de menos de seis meses de edad3.
Los factores de riesgo individuales para la BA grave son el bajo peso al nacer, la prematuridad y la enfermedad crónica previa (inmunodeficiencia, enfermedades pulmonares, cardiacas o neurológicas). Los factores de riesgo epidemiológicos y ambientales que se conocen para la BA son tener hermanos mayores, la gemelaridad, el tabaquismo pasivo, la raza nativa americana, el hacinamiento, la asistencia a guardería y la altitud4,5.
Los niños que han padecido una BA temprana tienen mayor riesgo de presentar episodios recurrentes de sibilancias. Determinadas características individuales genéticas, cardiopulmonares e inmunológicas pueden predisponer a las sibilancias recurrentes asociadas con las infecciones víricas. Los niños nacidos cuatro meses antes del pico de invierno tienen mayor riesgo de desarrollar asma en comparación con los nacidos 12 meses antes del pico3. Algunos estudios epidemiológicos han investigado los factores de riesgo de las sibilancias recurrentes o del asma en los niños de cero a tres años. La prematuridad, el sexo masculino, la función pulmonar reducida, la exposición al humo del cigarrillo, las infecciones por virus respiratorio sincitial (VRS) y por rinovirus, la hospitalización, la historia familiar de asma, la asistencia a guardería, tener hermanos mayores, la lactancia artificialy factores relacionados con las alergias son algunos de los determinantes señalados4-6.
El objetivo del estudio es conocer qué factores de riesgo están asociados con las sibilancias recurrentes un año después de la hospitalización en lactantes previamente sanos menores de seis meses ingresados por BA moderada-grave en nuestro medio.
MATERIAL Y MÉTODOS
Población
Estudio observacional, retrospectivo, en el Hospital Universitario Infanta Sofía (HUIS). Se realizó el seguimiento durante un año de una cohorte de lactantes hospitalizados por su primera BA. El periodo de reclutamiento fue desde enero 2009 hasta diciembre de 2010 (dos años). Los participantes elegibles eran niños previamente sanos de cero a seis meses, hospitalizados y dados de alta con código para BA (491.22) en la Clasificación Internacional de Enfermedades (9.ª edición). Todos los pacientes han participado tras la obtención del correspondiente consentimiento informado. El diagnóstico de BA se hizo sobre la base de criterios clínicos por pediatras hospitalarios con más de cinco años de experiencia. La necesidad de la hospitalización fue determinada por cualquiera de los siguientes factores: saturación de oxígeno <94%, dificultad respiratoria, rechazo de la alimentación, apnea, aspecto séptico o alteración del estado de conciencia. La edad en sí no fue un criterio de hospitalización. Todos los pacientes que cumplían criterios de inclusión fueron incluidos inicialmente. Los criterios de exclusión fueron prematuridad de menos de 35 semanas, cardiopatía congénita, neumopatía crónica o enfermedad neuromuscular que pudieran afectar la función pulmonar, inmunodeficiencia y episodios previos de sibilancias o BA.
Localización
El centro donde se realizó el estudio es el HUIS, un hospital secundario en San Sebastián de los Reyes, Madrid, España. La atención se proporciona a una población estimada de 330 000 personas, un 15% de ellos niños. Los pacientes críticos son transferidos a un hospital terciario a 20 km de distancia (Hospital Universitario La Paz [HULP]).
Factores de riesgo
Basándonos en la bibliografía, los factores de riesgo evaluados fueron sexo, edad, falta de lactancia materna exclusiva, asistencia a guardería, tener algún hermano mayor, atopia, eosinofilia mayor de 400/mm3, asma en alguno de los padres, exposición al humo de tabaco (tabaquismo de los padres), infección por VRS y gravedad del episodio. Se estudió el ítem “necesidad de oxígeno durante el ingreso”, pero también se evaluaron los niveles de gravedad previamente no descritos como factores de riesgo, tales como la necesidad de una terapia de alto flujo, el ingreso en la Unidad de Cuidados Intensivos Pediátricos (UCIP) y la necesidad de ventilación mecánica.
Variables
La variable primaria a largo plazo fue del diagnóstico de "sibilancias recurrentes" (sí/no), definido como tres o más episodios de sibilancias en un un año después del alta.
Las variables secundarias a largo plazo fueron:
- "Visitas a Urgencias" (sí/no): nuevas visitas a la sala de emergencias (en el HUIS o en el HULP), con un diagnóstico en el informe de BA, sibilancias o broncoespasmo (BE) en los 12 meses tras el alta.
- "Episodios de sibilancias" (sí/no): episodios de sibilancias, definidos como diagnóstico médico de BA, BE o prescripción médica de broncodilatadores en el año después del alta.
- "Corticoides inhalados" (sí/no): necesidad de tratamiento con esteroides inhalados prescritos por un médico en un año después del alta.
- "Re-ingreso" (sí/no): reingresos debidos a AB/sibilancias/BE.
Registro de datos
Doce meses después del alta, un investigador independiente (LP) accedió a la historia clínica informatizada, a través de tres métodos: a) registros de historia clínica electrónica mediante software Selene® (Siemens SA, España); b) la web de acceso restringido a las historias clínicas en el centro de referencia de tercer nivel (HULP), y c) Horus® (Horus Group Inc., Francia), un programa restringido que permite el acceso a los registros de los pediatras de Atención Primaria. Los pacientes en cuya historia no había ninguna anotación, ni siquiera en las visitas de vacunación, se consideraron "perdidos durante el seguimiento". Los datos fueron confirmados y completados a través de una encuesta telefónica realizada por dos investigadores diferentes (GD y JM). Se incluyeron en una base de datos confidencial. Esta base de datos fue analizada por un experto en bioestadística (BS) con el programa SPSS 19 (IBM® Inc., EE. UU.). Un comité institucional del hospital aprobó este estudio.
Estadística
Las descripciones de los datos cualitativos se exponen en frecuencias absolutas y porcentajes, y los datos cuantitativos como media±desviación estándar, mínimo y máximo. La comparación de datos cualitativos se hizo mediante Chi-cuadrado o la prueba exacta de Fisher. La comparación de los datos cuantitativos entre dos grupos se realizó mediante la prueba U de Mann-Whitney. La asociación de factores de riesgo con las variables se muestra como riesgo relativo (RR) e intervalo de confianza del 95% (IC 95%). Se realizó un análisis de regresión logística multivariante para estudiar la relación de los factores de riesgo con el diagnóstico de sibilancias recurrentes. Las variables que formaron parte de los modelos fueron las que se mostraron cerca de la significación (p<0,200). Se utilizó la prueba de log-rank para la comparación de datos cuantitativos. Todas las pruebas estadísticas fueron consideradas como esencialmente bilaterales y los valores p significativos <0,05.
RESULTADOS
Datos descriptivos
a) Reclutamiento
Todos los niños ingresados menores de seis meses de edad con diagnóstico de BA fueron considerados para el reclutamiento. Hasta 102 lactantes fueron tomados en cuenta inicialmente. Veintidós fueron excluidos a posteriori. Un paciente fue excluido porque desarrolló una secuela después de la ventilación mecánica (estenosis de glotis) que condicionó varios reingresos, otro por síndrome de Marfan congénito, y otro por comunicación interventricular significativa. Dos más fueron excluidos debido a datos confusos y 17 se perdieron durante el seguimiento. Finalmente, fueron analizados 80 pacientes previamente sanos.
b) Características basales
Los pacientes tuvieron desde siete días al ingreso a 18 meses al final del seguimiento. La media de edad de toda la cohorte en el momento del ingreso fue de 69±42 (rango 7-180) días. Hubo los siguientes diagnósticos asociados: ocho atelectasias (10%), cinco neumonías (6, 3%), cuatro otitis medias (5%), una gastroenteritis (1,3%) y una gripe (1,3%). Los antibióticos se utilizaron en 18 (22%) niños.
Un año más tarde, se había diagnosticado de sibilancias recurrentes a 31 niños (38,8%). El tiempo promedio para ser diagnosticado fue de 9,4 meses después del alta.
c) Factores de riesgo
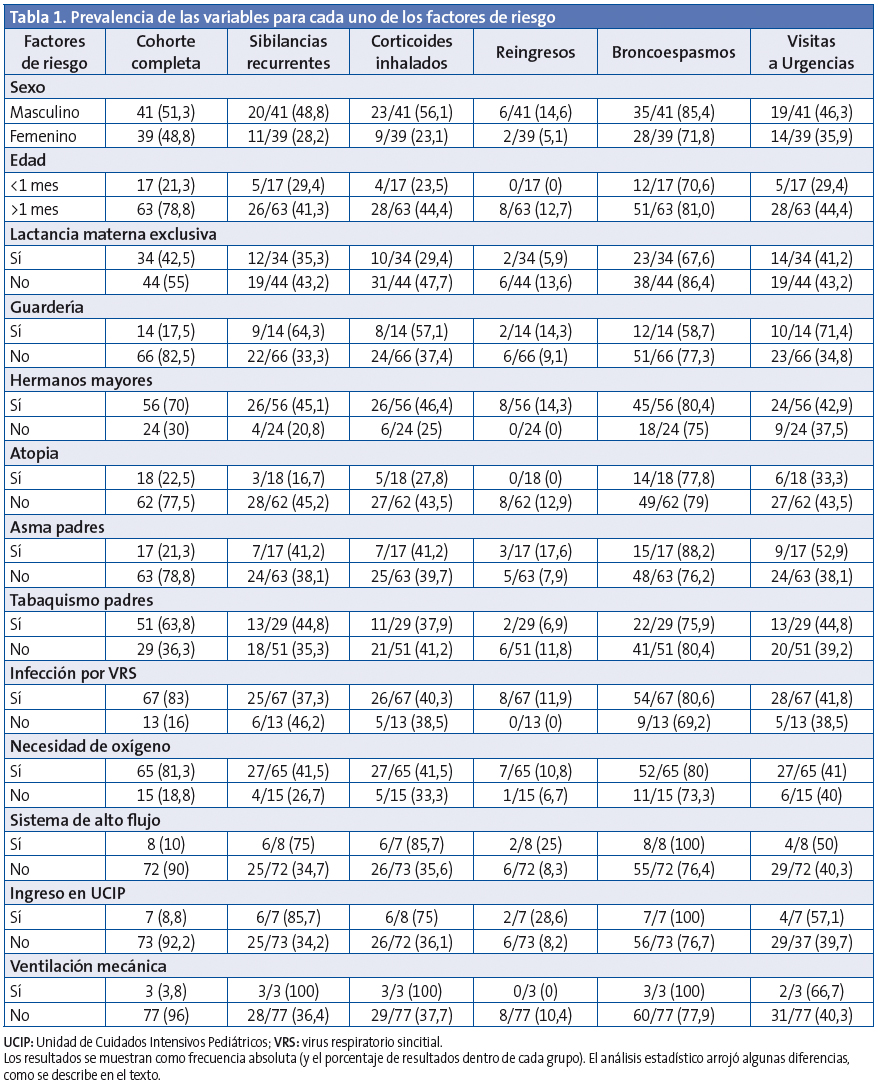
La frecuencia de los factores de riesgo en toda la cohorte y las variables a largo plazo se muestran en la Tabla 1. La eosinofilia no se analizó, ya que solo 36 pacientes tenían análisis de sangre. El número de nuevas visitas a Urgencias y el número de reingresos fueron demasiado bajos para ser analizados, de modo que solo se reflejan las variables dicotómicas (sí/no).
Análisis
a) Factores de riesgo
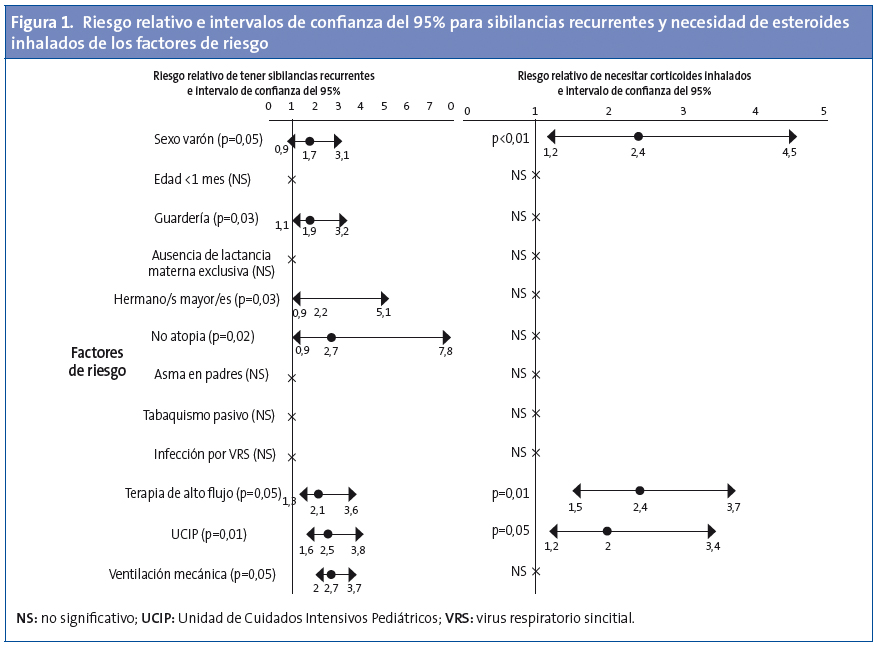
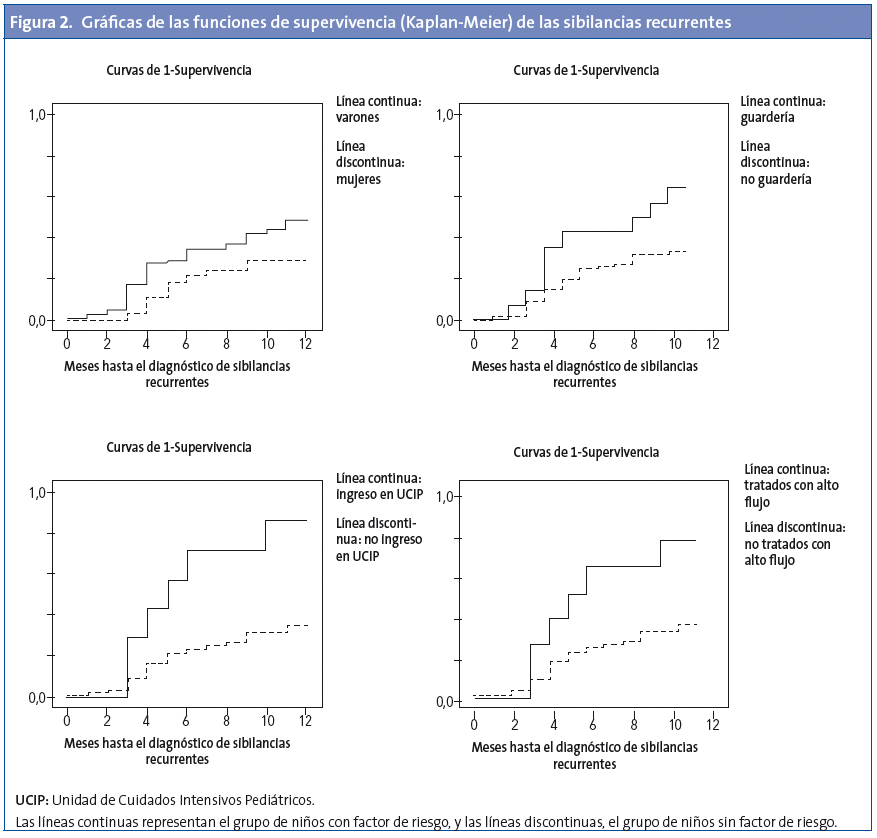
La Fig. 1 muestra el RR de sibilancias recurrentes y de uso de esteroides inhalados. Se halló que la asistencia a guardería es un factor de riesgo significativo para visitas a Urgencias (p=0,01; RR: 1,2; IC 95%: 1,02 a 3,02). La falta de lactancia materna exclusiva fue un factor de riesgo al borde de la significación estadística (p=0,04; RR: 1,2; IC 95%: 0,98 a 1,6) para los episodios de sibilancias. La Fig. 2 muestra la función de supervivencia de las sibilancias recurrentes de acuerdo a los factores de riesgo significativos. El análisis multivariante reveló que las siguientes variables se asociaron independientemente con los siguientes factores de riesgo:
- Variable “visitas a Urgencias”: acudir a guardería (odds ratio [OR]: 4,6; IC 95%: 1,3 a 16,5; p=0,017).
- Variable “sibilancias recurrentes”: acudir a guardería (OR: 6,06; IC 95%: 1,4 a 25; p=0,013) y tener hermanos mayores (OR: 4,1; IC 95%: 1,1 a 14,5; p=0,029).
DISCUSIÓN
Se presenta un estudio observacional retrospectivo de una cohorte de niños previamente sanos ingresados por su primera BA. Hemos limitado el reclutamiento de niños menores de seis meses de edad porque consideramos que la BA temprana tiene características propias en comparación con la BA de niños más mayores. El riesgo de sibilancias recurrentes después de una BA es inversamente proporcional a la edad de la primera BA, siendo mayor en niños menores de cuatro meses3. Sin embargo, pocos estudios se han centrado en la BA de los menores de seis meses.
La variable principal de este estudio fue "sibilancias recurrentes". Las variables secundarias se incluyeron para aumentar la consistencia interna, en el supuesto de que los niños con sibilancias recurrentes suelen necesitar esteroides inhalados y que presentan más episodios que requieren broncodilatadores o visitas a Urgencias.
Se consideraron factores de riesgo todos aquellos previamente reconocidos como tales, añadiendo grados de gravedad (necesidad de oxígeno, terapia de alto flujo, ingreso en la UCIP y ventilación mecánica). No se incluyeron los pacientes prematuros con menos de 35 semanas de gestación. La asistencia a la guardería y tener hermanos mayores se asociaron de forma independiente con sibilancias recurrentes en el análisis multivariante. El primero también se asoció con más visitas a Urgencias. Como se ha descrito previamente, acudir a la guardería fue también un factor de riesgo significativo para las sibilancias recurrentes, y tener hermanos mayores estuvo al límite de la significación. Estos dos factores están estrechamente relacionados con un aumento de la transmisión de infecciones virales. Se sabe que las infecciones por VRS o rinovirus disparan nuevos episodios de sibilancias en pacientes susceptibles. Varios estudios han demostrado que las sibilancias por el VRS y el rinovirus en la primera infancia (0-3 años) son importantes predictores del desarrollo posterior de asma (6-13 años)7.
De acuerdo con varios datos observacionales que indican que el sexo masculino es un factor de riesgo para las sibilancias recurrentes, ser varón se asoció con la necesidad de esteroides inhalados en el análisis univariante (RR: 2,4; IC 95%: 1,2 a 4,5; p<0,01), presentando también un valor p y un RR cercanos a la significación para el diagnóstico de sibilancias recurrentes (RR: 1,7; IC 95%: 0,9 a 3,1). Algunos estudios han sugerido que el asma puede ser una enfermedad recesiva ligada al cromosoma X8. Los varones desarrollarían la enfermedad, mientras que las mujeres podrían desarrollar una forma más leve debido a la inactivación del cromosoma X. Otros estudios han sugerido una influencia hormonodependiente9. No tenemos una explicación más detallada para esta preferencia.
Se demostró que los elementos de gravedad (la necesidad de terapia respiratoria avanzada o con ingreso en UCIP) son factores de riesgo tanto para la sibilancias recurrentes como para la terapia con esteroides inhalados. Este es un resultado intuitivo y biológicamente plausible. Cuanto más grave es el daño en un momento de en el que el pulmón está en desarrollo, más graves parecen ser las secuelas. La gravedad (descrita solo como "hospitalización") se ha mencionado en otros lugares, pero en las revisiones sistemáticas1 no se especifica "ventilación mecánica", "terapia de alto flujo" o "ingreso en la UCIP" como factores de riesgo, por lo que consideramos estos hallazgos como una novedad. Estos elementos de gravedad no pudieron ser analizados en el análisis multivariante, porque el número de pacientes con enfermedad crítica fue limitado.
Los resultados de las variables "sibilancias recurrentes" y "necesidad de esteroides inhalados" en principio debían ser coherentes, porque un paciente menor de 18 meses con tres o más episodios de sibilancias probablemente debería recibir esteroides inhalados. Esta coherencia se encontró en algunos de los factores de riesgo (sexo masculino, gravedad de la BA).
El asma y la atopia en los padres no parecen ser factores de riesgo para este grupo de edad, lo que difiere de los resultados publicados en niños de hasta tres años que más tarde desarrollaron asma. Esta diferencia puede estar relacionada con un menor grado de sensibilización a aeroalérgenos en niños muy pequeños. No se pudieron estudiar otras variables relacionadas con las alergias (eosinofilia, prick test positivo, IgE elevada, rinitis alérgica), pero estos resultados concuerdan con la tesis de Duff de que la mayoría de los bebés y niños pequeños que presentan sibilancias con episodios catarrales son no atópicos10.
En nuestro medio, los niños con BA por VRS y BA por otros virus no VRS no tuvieron evoluciones diferentes. Otros estudios con muestras más grandes han publicado un mayor porcentaje de ingresos en la UCIP en los pacientes infectados por VRS2. Los pacientes con factores de riesgo para BA por VRS grave (prematuridad, enfermedad cardiaca congénita) fueron excluidos de nuestro estudio, lo que podría explicar esta inconsistencia.
Es interesante observar que la exposición a tabaquismo no se asoció con sibilancias. Cabe destacar la alta proporción de padres fumadores en este estudio. Esto podría implicar un sesgo de selección.
Este estudio tiene varias limitaciones. La población del estudio es relativamente pequeña. La evidencia obtenida de un estudio observacional sin aleatorización es limitada. El seguimiento clínico puede no haber sido completamente uniforme. No se llevó a cabo por los investigadores, sino por varios médicos diferentes que pueden tener diferentes criterios de diagnóstico y tratamiento. No podemos asegurar con certeza que todos los episodios de sibilancias hayan sido registrados. Las visitas a Urgencias pueden depender de varios factores distintos de la gravedad.
Las fortalezas de este estudio son una población bien definida, pocas pérdidas, un seguimiento completo, un análisis profundo y la coherencia entre varias variables de largo plazo.
Conclusiones
- La asistencia a la guardería y tener hermanos mayores se asociaron de forma independiente a las sibilancias recurrentes.
- Se sugiere que la enfermedad crítica es un factor de riesgo notable para las sibilancias recurrentes un año después de la BA.
- Los pediatras debemos estar al tanto del mayor riesgo de sibilancias recurrentes en niños con este perfil, para anticiparnos a las potenciales complicaciones.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: BA: bronquiolitis aguda • BE: broncoespasmo • HUIS: Hospital Universitario Infanta Sofía • HULP: Hospital Universitario La Paz • IC 95%: intervalo de confianza del 95% • OR: odds ratio • RR: riesgo relativo • UCIP: Unidad de Cuidados Intensivos Pediátricos • VRS: virus respiratorio sincitial.
BIBLIOGRAFÍA
- González de Dios J. Conferencia de Consenso en bronquiolitis aguda. Epidemiología. Revisión de la evidencia científica. An Pediatr (Barc). 2010;72(3):222-40.
- García CG, Bhore R, Soriano-Fallas A, Trost M, Chason R, Ramilo O, et al. A. Risk factors in children hospitalized with RSV bronchiolitis versus non-RSV bronchiolitis. Pediatrics. 2010;126(6):e1453-60.
- Wu P, Dupont WD, Griffin MR, Carroll KN, Mitchel EF, Gebretsadik T, et al. Evidence of a causal role of winter RSV infection during infancy in early childhood asthma. Am J Respir Crit Care Med. 2008;178:1123-9.
- McConnochie KM, Roghmann KJ. Parental smoking, presence of older siblings, and family history of asthma increase risk of bronchiolitis. Am J Dis Child. 1986;140(8):806-12.
- Kusel MM, de Klerk NH, Kebadze T, Vohma V, Holt PG, Johnston SL, et al. Early-life respiratory viral infections, atopic sensitization, and risk of subsequent development of persistent asthma. J Allergy Clin Immunol. 2007;119(5):1105-10.
- Colin AA, McEvoy C, Castile RG. Respiratory morbidity and lung function in preterm infants of 32 to 36 weeks’ gestacional age. Pediatrics. 2010;126(1):115-28.
- Kotaniemi-Syrjanen A, Vainionpaa R, Reijonen TM, Waris M, Korhonen K, Korppi M. Rhinovirus-induced wheezing in infancy–the first sign of childhood asthma? J Allergy Clin Immunol. 2003;111(1):66-71.
- Mandhane, PJ, Greene JM, Cowan JO, Taylor DR, Sears MR. Sex differences in factors associated with childhood-and adolescents-onset wheeze. Am J Respir Crit Care Med. 2005;172:45-54.
- Herr M, Just J, Nikasinovic L, Foucault C, Le Marec AM, Giordanella JP, et al. Influence of host and environmental factors on wheezing severity in infants: findings from the PARIS birth cohort. Clin Exp Allergy. 2012;42(2):275-83.
- Duff AL, Pomeranz ES, Gelber LE, Price GW, Farris H, Hayden FG, et al. Risk factors for acute wheezing in infants and children: viruses, passive smoke, and IgE antibodies to inhalant allergens. Pediatrics. 1993;92(4):535-40.




