Vol. 14 - Num. 56
Notas clínicas
Dolor ocular: síntoma guía en la presentación de la celulitis orbitaria
Margarita Lalinde Fernándeza, MT Lamela Lenceb, Elia Acitores Suzc
aPediatra. Consultorio local de Morata de Tajuña. Madrid. España.
bPediatra. Consultorio local de Villanueva del Pardillo. Madrid. España.
cPediatra. CS Villanueva de la Cañada. Madrid. España.
Correspondencia: M Lalinde. Correo electrónico: mlalindef@gmail.com
Publicado en Internet: 24-10-2012 - Número de visitas: 306019
Resumen
La celulitis orbitaria es una infección localizada por detrás del septum orbitario. El origen de esta infección suele ser una complicación de una sinusitis. Los síntomas y signos que acompañan a la celulitis orbitaria varían según el grado de afectación de las estructuras intraorbitarias, pudiendo producir dolor ocular, quemosis, proptosis, oftalmoplejia y/o disminución de la agudeza visual. La sospecha clínica es muy importante, puesto que su pronóstico depende de la prontitud en su diagnóstico y tratamiento. Presentamos dos casos clínicos en los que el dolor ocular fue el síntoma de sospecha de celulitis orbitaria.
Palabras clave
● Celulitis orbitaria ● Dolor ocular ● Sinusitis agudaINTRODUCCIÓN
La celulitis orbitaria es una infección localizada por detrás del septum orbitario (tabique fibroso que se extiende desde el periostio del cráneo hasta el párpado). Este tabique sirve de barrera y previene la progresión de los procesos infecciosos desde el tejido preseptal hacia la órbita. Debido a que la órbita está rodeada por el suelo del seno frontal, la pared interna del seno etmoidal y el techo del seno maxilar, el origen de la celulitis orbitaria suele ser una complicación de una sinusitis1-10. Al ser la sinusitis la causa de la celulitis orbitaria, afecta más frecuentemente a niños mayores1,2,3,6. La clínica de la celulitis orbitaria depende del grado de extensión de la infección, pudiendo manifestarse con edema palpebral, dolor ocular, quemosis, proptosis, oftalmoplejia o alteración de la agudeza visual1,4,6,10. La sospecha clínica es muy importante para poder realizar pruebas de imagen que confirmen el diagnóstico y así iniciar el tratamiento precoz para disminuir las complicaciones que podrían aparecer con el retraso en el diagnóstico1,3,4,8,10. Presentamos dos casos clínicos en los que el dolor ocular fue el principal síntoma de sospecha.
CASO CLÍNICO 1
Niño de seis años que consulta en el mes de octubre por fiebre hasta 39,7 °C, cefalea y dolor ocular derecho de 24 horas de evolución. En la exploración se aprecia leve eritema palpebral, sin oftalmoplejia ni proptosis, y con agudeza visual normal. Se pauta tratamiento con amoxicilina/clavulánico en dosis de 80 mg/kg/día por vía oral y se informa sobre las posibles complicaciones. A las 24 horas de iniciar el tratamiento, acude a la urgencia hospitalaria por no tolerar el antibiótico oral y persistir el dolor ocular y la fiebre. En el hospital, la exploración ocular detectó ptosis palpebral derecha con dolor a la movilidad ocular, discreto eritema palpebral, pupilas isocóricas y normorreactivas, motilidad ocular conservada y fondo de ojo normal. Entre las pruebas complementarias, destaca: hemograma con leucocitos, 14 720/µl (N: 76,7%; L: 15,5%; M: 7,7%); proteína C reactiva (PCR), 227,1 mg/l; hemocultivo, negativo; radiografía de tórax, normal; tomografía computarizada (TC) orbital, informada con cambios inflamatorios en la grasa intraorbitaria extraconal de la órbita derecha y cambios inflamatorios en los senos paranasales. Es ingresado y se pauta tratamiento con amoxicilina/clavulánico intravenoso, que se mantiene durante seis días, y es dado de alta con el mismo antibiótico oral hasta completar 15 días. Su evolución fue favorable y sin complicaciones.
CASO CLÍNICO 2
Niño de seis años que consulta en el mes de marzo por fiebre de 24 horas de evolución y dolor ocular; desde los 3-4 días previos, también presentaba tos, mucosidad y febrícula. En la exploración se observa dolor con la movilidad ocular, mínimo enrojecimiento en el párpado inferior derecho, sin proptosis, pupilas normales y agudeza visual normal. Se remite al hospital para su valoración; allí se realizan estas pruebas complementarias: hemograma con leucocitos 16 680/µl (N: 86,5%; L: 9,8%; M: 2,4%); PCR, 135 mg/l, y hemocultivo negativo. Se pauta amoxicilina/clavulánico por vía oral en dosis de 80 mg/kg/día, y se informa de posibles complicaciones. A las 24 horas consulta de nuevo por persistencia del dolor; en la exploración se observa mayor enrojecimiento y edema del párpado, sin proptosis, pupilas normales y agudeza visual normal. Se realiza TC de ambas órbitas, en la que se constata un absceso subperióstico a lo largo de la pared medial de la órbita, con desplazamiento lateral del músculo recto medial; proptosis derecha, y ocupación de las celdillas etmoidales y del seno maxilar derecho. Con el diagnóstico de celulitis orbitaria con origen probable en una sinusitis (Figs. 1 y 2) ingresa y recibe tratamiento con cefotaxima y clindamicina intravenosas que se mantiene durante siete días y es dado de alta con amoxicilina/clavulánico oral hasta completar 14 días. La evolución fue favorable.
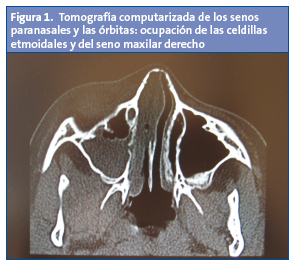
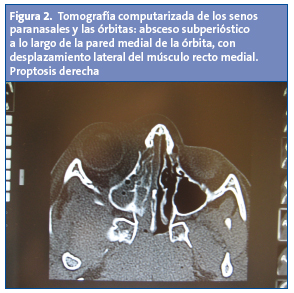
DISCUSIÓN
La celulitis orbitaria es una infección localizada por detrás del septum orbitario. La patogenia de esta infección es generalmente una complicación de una sinusitis1-10. Por ser este su origen, la celulitis orbitaria suele presentarse más frecuentemente en los meses fríos1,3,6 y en niños mayores de tres años1-3,6. Nuestros pacientes consultaron en octubre y marzo y ambos tienen seis años. Los gérmenes causantes son los mismos implicados en la sinusitis, fundamentalmente Streptococcus pneumoniae, Haemophilus influenzae, Streptococcus pyogenes, Staphylococcus aureus, Moraxella catarrhalis y microorganismos anaerobios1-4,6,8-10. En los casos presentados, el hemocultivo fue negativo; esto sucede con mucha frecuencia3,6.
Los síntomas que acompañan a una celulitis orbitaria varían según las estructuras intraorbitarias afectadas, pudiendo presentar dolor ocular, en especial al mover el ojo, proptosis, oftalmoplejia, quemosis (edema de la conjuntiva bulbar) o disminución de la agudeza visual1-4,6-10. Presentamos dos casos clínicos en los que la única sintomatología que sugería la infección intraocular fue el dolor ocular, dolor que los niños referían como "dentro del ojo". El edema palpebral se presenta tanto en la celulitis orbitaria como en la periorbitaria, no así el resto de los síntomas antes mencionados, que son característicos de la primera.
Tras la sospecha clínica, la realización de una prueba de imagen es lo que confirma o descarta el diagnóstico. Para realizar una TC orbital exponemos al niño a una radiación ionizante y en muchos casos se precisa sedación con los riesgos que esto conlleva. Por ello, es importante seleccionar qué pacientes podrían tener una complicación orbitaria. Tiffany et al.4 revisan cuáles son los pacientes con más riesgo de tener una complicación orbitaria, y encuentran que los pacientes con clínica de proptosis y/o dolor ocular y/o limitación en los movimientos oculares tienen un riesgo alto. Otros factores de riesgo serían presentar importante edema palpebral, leucocitosis en la analítica de sangre, edad mayor de tres años y haber recibido previamente antibiótico. Nuestros pacientes presentaban dolor ocular, leucocitosis y PCR elevada en la analítica y los dos tenían seis años; por tanto, en ambos casos estaba indicada la práctica de una TC orbital.
En cuanto al diagnóstico de imagen, en 1970 Chandler publicó una clasificación de las complicaciones orbitarias de la sinusitis dividiéndola en cinco estadios1,3,4: I. edema inflamatorio; II. celulitis orbitaria; III. absceso subperióstico; IV. absceso orbitario, y V. trombosis del seno cavernoso. En el año 2007, Velasco Cruz et al.5 proponen una nueva clasificación, dejando solo tres estadíos de infección orbitaria: I. celulitis orbitaria (infiltración difusa de la grasa intraorbitaria); II. absceso subperióstico (elevación, separación del periostio de los huesos de la órbita), y III. absceso orbitario (formación de colección purulenta dentro de la órbita). Consideran que el estadío I de la anterior clasificación se trata realmente de una infección periorbitaria o preseptal, y el estadío V de una infección intracraneal, y que por tanto ninguna de las dos debe considerarse en la clasificación de complicaciones orbitarias4,5. Nuestros pacientes presentarían los estadíos I y II, respectivamente, de la clasificación propuesta por Velasco Cruz5.
El tratamiento inicial de la celulitis orbitaria debe ser siempre con antibioterapia intravenosa1-4,6-10, siendo las pautas más utilizadas cefotaxima más cloxacilina1,6,8 o cefotaxima más clindamicina2,3. Se recomienda mantener el antibiótico intravenoso hasta que exista mejoría clínica, y completar hasta 2-3 semanas de tratamiento oral. Los abscesos pueden requerir tratamiento quirúrgico1,7-10 y, en cualquier caso, el seguimiento requiere una valoración multidisciplinar con pediatras, oftalmólogos y otorrinolaringólogos1,2,6-10.
El pronóstico de esta infección viene determinado por la aparición de las complicaciones intracraneales, así como por la afectación de la función ocular. La mejor forma de prevenir las complicaciones es conocer cuáles son los síntomas y signos de la infección orbitaria, para poder realizar un diagnóstico precoz e iniciar el tratamiento lo antes posible.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: PCR: proteína C reactiva • TC: tomografía computarizada.
BIBLIOGRAFÍA
- Gómez Campdera JA, Navarro García ML, García-Mon Marañes F. Celulitis orbitaria y periorbitaria en la infancia. Revisión de 116 casos. An Esp Pediatr. 1996;44:29-34.
- Giuner LB. Periorbital versus orbital cellulitis. Pediatr Infect Dis J. 2002;21:1157-8.
- Rodríguez Ferrán L, Puigarnau Vallhonrat R, Fasheh Youssef W. Celulitis orbitaria y periorbitaria. Revisión de 107 casos. An Esp Pediatr. 2000;53:567-72.
- Rudloe Tiffany F, Harper Marvin B, Prabhu Sanjay P. Acute Periorbital infections: Who Needs Emergent Imaging? Pediatrics. 2010;125:e719-26.
- Velasco Cruz AA, Demarco RC, Pereira Valera FC. Orbital complications of acute rhinosinusitis: a new classification. Braz J Otorhinolaryngol. 2007;73:684-8.
- La Orden Izquierdo E, Ruiz Jiménez M, Blázquez Fernández JA, Prados Álvarez M, Martín Pelegrina MD, Ramos Amador JT. Revisión de celulitis periorbitaria y orbitaria. Experiencia de quince años. Rev Pediatr Aten Primaria. 2009;11:597-606.
- Rangaraj NR, Ariga M, Kumar K. Management of orbital cellulitis in a child. Indian J Ophtalmol. 1999;47:37-8.
- Wald ER. Periorbital and orbital infections. Pediatr Rev. 2004;25:312-20.
- Nield LS, Kamat D. Visual Diagnosis: A 9 years old girl who has fever, headache, and right eye. Pediatr Rev. 2005;26:337-41.
- Bartolomé Benito M, Gómez Campdera J, Álvarez Calatayud G. Celulitis orbitaria en la edad pediátrica. Rev Esp Pediatr. 1992;48:215.




