Vol. 24 - Num. 96
Notas clínicas
Hernia diafragmática congénita de diagnóstico tardío
Dolores M.ª González Camposa, Marta Carolina Durán-Ballén Gómezb, Marta Madrid Martínc, Andrea Papaleoa
aServicio de Pediatría. Hospital Universitario Joan XXIII. Tarragona. España.
bServicio de Pediatría. CAP Sant Pere. Reus. Tarragona. España.
cServicio de Radiología. Instituto de Diagnóstico por la Imagen. Reus. Tarragona. España.
Correspondencia: DM González . Correo electrónico: lolagoncam@gmail.com
Cómo citar este artículo: González Campos DM, Durán-Ballén Gómez MC, Madrid Martín M, Papaleo A. Hernia diafragmática congénita de diagnóstico tardío . Rev Pediatr Aten Primaria. 2022;24:e373-e375.
Publicado en Internet: 22-11-2022 - Número de visitas: 3070
Resumen
La hernia diafragmática congénita es un defecto del desarrollo diafragmático que suele diagnosticarse prenatalmente o en el periodo neonatal. Aunque su presentación tardía se asocia a mejor pronóstico, el diagnóstico supone en ocasiones un reto debido a su curso inespecífico. Resulta interesante conocer su existencia ante cuadros clínicos de difícil diagnóstico.
Palabras clave
● Hernia diafragmática congénitaINTRODUCCIÓN
La hernia diafragmática congénita (HDC) es un defecto del desarrollo diafragmático con una incidencia de entre 1/2000-4000 de los recién nacidos vivos1. Es más frecuente en su localización posterolateral (hernia de Bochdalek) y del lado izquierdo, y suele diagnosticarse prenatalmente o en el periodo neonatal cursando con sintomatología respiratoria o digestiva. Su presentación tardía es rara y se asocia a mejor pronóstico.
CASO CLÍNICO
A continuación, se describe el caso clínico de una lactante de 4 meses de edad con HDC de diagnóstico tardío.
Se trata de una recién nacida a término (40 + 3 semanas), con embarazo bien controlado, serologías maternas negativas, ecografías prenatales normales y somatometría al nacimiento correcta. Lactancia materna exclusiva desde el nacimiento, siempre bien tolerada. La madre había presentado cuadro catarral la semana anterior al parto, resultando PCR (reacción en cadena de la polimerasa) positiva para SARS-CoV-2. En controles seriados, había presentado una buena ganancia ponderoestatural, sin incidencias durante su desarrollo ni anomalías en la exploración física.
A los 4 meses de vida consulta en su centro de Atención Primaria (AP) por náuseas, vómitos, hipersalivación e intolerancia a la ingesta oral. Habían transcurrido 8 horas desde la administración de las segundas dosis de vacuna hexavalente, vacuna para rotavirus y vacuna conjugada de neumococo, así como primera dosis de vacuna conjugada contra el meningococo C.
En consulta, se observa una exploración física anodina, pero ante la persistencia de intolerancia oral, se decide ingreso en hospital de zona, donde se realiza analítica de sangre y orina, con resultados normales, recibiendo rehidratación endovenosa, con mejoría clínica a las 48 horas de su ingreso.
Vuelve a consultar una semana más tarde por persistencia de episodios de náuseas e hipersalivación, asociados a diaforesis y crisis de llanto con encogimiento de piernas. Se cursa ingreso en hospital de referencia de zona con sospecha inicial de invaginación intestinal, ampliando estudio con analítica sanguínea, electroencefalograma (EEG), coprocultivo y PCR para SARS-CoV-2, todos ellos normales o negativos. Se realiza ecografía abdominal, que descartaba patología digestiva, tras lo que, ante la mejoría clínica, se decide alta con tratamiento con omeprazol orientándose cuadro como reflujo gastro-esofágico y retirándose las proteínas de leche de vaca de la dieta materna.
Consulta nuevamente en el centro de AP dos días después por sensación de dificultad respiratoria percibida por la madre, destacando en la exploración física: taquipnea y ausencia de murmullo vesicular en hemitórax izquierdo, con saturaciones de oxígeno correctas. Se realiza radiografía de tórax que muestra hallazgos compatibles con HDC izquierda (Fig. 1).
| Figura 1. Ocupación de hemitórax izquierdo de contenido intestinal, con desplazamiento de mediastino hacia la región contralateral |
|---|
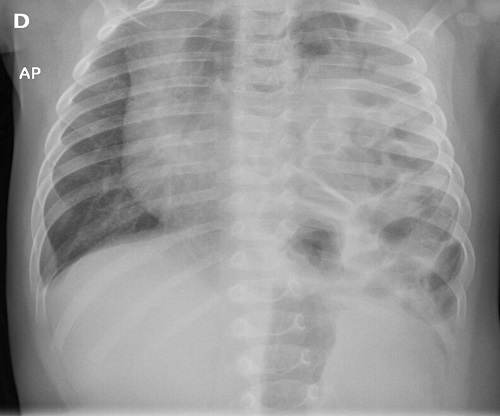 |

Ante el diagnostico, se contacta con centro de referencia de cirugía pediátrica, donde se traslada para intervención quirúrgica programada bajo toracoscopia, sin recidiva posterior en controles radiológicos.
DISCUSIÓN
Es una entidad de etiología desconocida, sugiriéndose un origen multifactorial en el que estarían implicados factores genéticos1. En la forma tardía, la sintomatología es más inespecífica que en su presentación neonatal, pudiendo ser gastrointestinal (náuseas, vómitos, intolerancia digestiva, estancamiento ponderal…) o respiratoria (dificultad respiratoria, taquipnea…)2. El diagnóstico se realiza mediante pruebas de imagen, siendo la más utilizada la radiografía, la ecografía abdominal u otras (resonancia, tomografía, tránsito esofagogastroduodenal…)2. La clínica puede dar lugar a dudas diagnósticas con otras entidades más frecuentes y potencialmente letales, tales como la invaginación intestinal3.
El defecto diafragmático puede no incluir inicialmente la herniación del contenido abdominal, pudiendo permanecer no diagnosticados los defectos de poca extensión hasta que un aumento de la presión intraabdominal desemboque en la herniación final4. Las causas de este aumento de presión abdominal incluirían el trauma, así como la inflamación intestinal4. Se ha estimado que la media de edad para que esto ocurra son los 4 años y es de predominio en varones (2-1)5.
El caso presentado inició sintomatología digestiva inespecífica, que se relacionó como posible efecto secundario de la administración de las vacunas por la proximidad temporal, estando registrados dichos síntomas en la ficha técnica de todas ellas, con una frecuencia variable.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
AP: Atención Primaria · EEG: electroencefalograma · HDC: hernia diafragmática congénita · PCR: reacción en cadena de la polimerasa.
BIBLIOGRAFÍA
- Bolaños I. Hernia diafragmática congénita. Rev Anestesiol. 2005;28:126-8.
- Mei-Zahav M, Solomon M, Trachsel D, Langer JC. Bochdalek diaphragmatic hernia: not only a neonatal disease. Arch Dis Child. 2003;88:532-5.
- Mazzei A, Baldassarre E, Centonze A, Stranieri G, Rubino R, Cheney Y, et al. Invagination intestinale après réparation d’une hernie diaphragmatique congénitale. Arch Pédiatrie. 2011;18:646-8.
- Hamid R, Baba AA, Shera AH, Wani SA, Altaf T, Kant M. Late-presenting congenital diaphragmatic hernia. Afr J Paediatr Surg. 2014;11:119-23.
- Waseem M, Quee F. A wheezing child: breath sounds or bowel sounds? Pediatr Emerg Care. 2008;24:304-6.
- Landín I, Soler A, García-Sayago F, Barbería E. Muerte súbita por hernia diafragmática congénita no diagnosticada. An Pediatr (Barc). 2019;91:129-30.
Comentarios
Este artículo aún no tiene comentarios.





