Vol. 23 - Num. 89
Originales
Manifestaciones orales y dentales del maltrato infantil
Gonzalo Oliván Gonzalvoa, Alejandro Carlos de la Parte Sernab
aPediatra. Servicios de Pediatría y Adolescencia. Instituto Aragonés de Servicios Sociales. Gobierno de Aragón. Zaragoza. España.
bOdontólogo. Facultad de Ciencias de la Salud y del Deporte. Universidad de Zaragoza. Huesca. España.
Correspondencia: G Oliván. Correo electrónico: golivang@aragon.es
Cómo citar este artículo: Oliván Gonzalvo G, de la Parte Serna AC. Manifestaciones orales y dentales del maltrato infantil. Rev Pediatr Aten Primaria. 2021;23:15-23.
Publicado en Internet: 23-02-2021 - Número de visitas: 18246
Resumen
Introducción: el objetivo de este estudio es revisar las manifestaciones orales y dentales del maltrato infantil.
Material y métodos: estudio de revisión sistemática siguiendo directrices PRISMA. Se realizaron dos estrategias de búsqueda con términos MeSH en la base de datos Medline/PubMed desde el 1/1/2000 hasta el 31/12/2019.
Resultados: 26 artículos fueron incluidos. El 65,4% se publicaron en revistas de Odontología y el 16% en las de Pediatría. Todas las lesiones orales y dentales por abuso físico son sospechosas, pero ninguna patognomónica. Deben distinguirse de las accidentales, comunes en la edad pediátrica. Para ello, es necesario observar la existencia de indicadores físicos de especial sospecha. Todas las enfermedades orales y dentales por negligencia son sugerentes, pero ninguna patognomónica. Por ello, es necesario observar si existen factores considerados como necesarios para establecer el diagnóstico de negligencia dental, problemas de salud derivados de una negligencia crónica, y otros indicadores de abuso físico o sexual. Las infecciones orales por Neisseria gonorrhoeae y Treponema pallidum son patognomónicas de abuso sexual. Todas las demás lesiones y enfermedades orales son sospechosas o sugerentes.
Conclusiones: las lesiones y enfermedades por abusos y negligencia infantil se manifiestan con frecuencia en la región oral e intraoral. Es fundamental que los pediatras y los odontólogos tengan conciencia del problema, estén formados en su detección, y conozcan cuándo y cómo documentar y notificar. Tales esfuerzos, así como el trabajo en común de dichos profesionales, fortalecerán la capacidad de prevenir y detectar el maltrato infantil y mejorar la capacidad de cuidar y proteger a los niños.
Palabras clave
● Abuso ● Abuso sexual ● Enfermedades bucales ● Lesiones dentales ● Maltrato infantil ● NegligenciaINTRODUCCIÓN
El maltrato infantil es un importante problema de salud pública mundial que ocurre en todos los estratos étnicos, culturales y socioeconómicos. Esta lacra persiste a pesar de los numerosos programas de información y campañas de concienciación para advertir a la población general y a los profesionales de la salud en particular sobre su incidencia, los indicadores de sospecha, los mecanismos de denuncia, y sus secuelas1.
Concretamente en la Región Europea de la Organización Mundial de la Salud (OMS) se estima que, cada año, de la población de niños menores de 18 años el 22,9% sufre alguna forma de abuso físico y el 9,6% abuso sexual. A pesar de la magnitud de estas cifras, es manifiesto que muchos de los casos de maltrato infantil no se denuncian2.
Los niños pueden estar expuestos a múltiples tipos de maltrato y sus consecuencias pueden manifestarse en la región oral e intraoral, por lo que los pediatras y los odontólogos pueden ser los primeros en observarlas. Por ello, deben tener los conocimientos necesarios para saber identificarlas y para gestionar de forma adecuada este problema. Es preciso recordar que todos los profesionales sanitarios tienen la obligación de notificar los casos sospechosos de maltrato infantil. Un profesional de la salud preparado y concienciado en este problema es un pilar básico en la protección del menor3.
El objetivo de este trabajo es realizar una revisión de las manifestaciones orales y dentales del maltrato infantil.
MATERIAL Y MÉTODOS
Estudio de revisión sistemática siguiendo las directrices Preferred Reporting Items for Systematic Reviews and Meta-analyses (PRISMA)4. Se realizaron dos estrategias de búsqueda con términos MeSH (Medical Subject Headings) en la base de datos Medline/PubMed desde el 1 de enero de 2000 hasta el 31 de diciembre de 2019.
En la búsqueda 1 se utilizó la ecuación ("Child Abuse"[MeSH]) AND "Tooth Injuries"[MeSH]. En la búsqueda 2 se utilizó la ecuación ("Child Abuse"[MeSH]) AND "Mouth Diseases"[MeSH]. En ambas búsquedas se activaron los siguientes filtros: Abstract (hasabstract[text]; Languages (English[lang] OR Spanish[lang]); Publication dates from 2000/01/01 to 2019/12/31 ("2000/01/01"[PDAT]:"2019/12/31"[PDAT]).
Tras el cribado con los filtros, los artículos identificados en ambas búsquedas se compararon para excluir aquellos que estuvieran duplicados. Tras la lectura de los abstracts de los artículos elegibles se excluyeron aquellos que no trataban concretamente el tema objeto de la revisión, quedando finalmente los artículos incluidos para realizar el estudio.
RESULTADOS
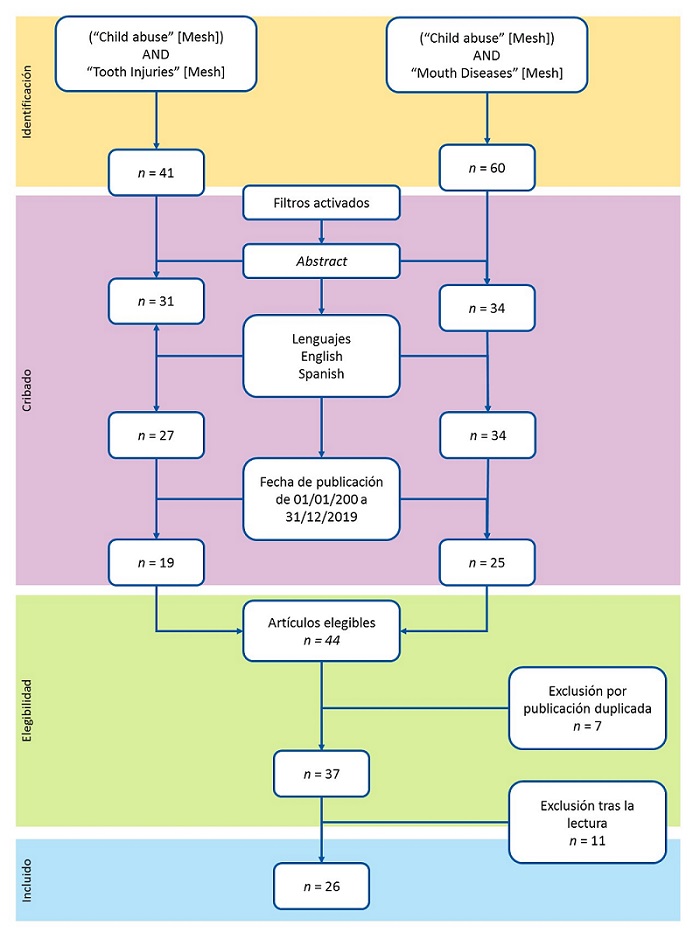
La Fig. 1 muestra el diagrama de flujo de las estrategias de búsqueda bibliográfica y el proceso de inclusión de los estudios. En la búsqueda 1, sin la activación de filtros se identificaron 41 artículos. Tras el cribado con la activación de los filtros de inclusión, se eligieron 19 artículos. En la búsqueda 2, sin la aplicación de filtros, se identificaron 60 artículos. Tras el cribado con la activación de los filtros de inclusión se eligieron 25 artículos. Tras la comparación de los artículos elegibles en ambas búsquedas se excluyeron 7 por estar duplicados, quedando 37 artículos. Tras la lectura de los abstracts de los 37 artículos elegibles, se excluyeron 11 artículos que no trataban concretamente el tema objeto de la revisión. Finalmente, 26 artículos fueron incluidos para realizar el estudio de revisión.
| Figura 1. Diagrama de flujo de las estrategias de búsqueda bibliográfica y el proceso de inclusión de los estudios |
|---|
 |

La Tabla 1 muestra el país publicador, el tipo de artículo y el ámbito profesional de la revista en que se publicaron los 26 artículos incluidos en el estudio de revisión. El 38,5% (n = 10) de los artículos fueron publicados por EE. UU. En España se ha publicado el 7,7% (n = 2). Respecto al tipo de artículo, los más numerosos fueron el reporte de casos y las revisiones, con seis artículos cada uno. En cuanto al ámbito profesional de la revista publicadora, el 65,4% (n = 17) se publicaron en revistas de Odontología y el 16% (n = 4) en revistas de Pediatría.
| Tabla 1. País publicador, tipo de artículo y ámbito profesional de las revistas en que se publicaron los 26 artículos incluidos en el estudio | |||||
|---|---|---|---|---|---|
| País publicador | n | Tipo de artículo | n | Revista profesional | n |
| EE. UU. | 10 | Reporte de casos | 6 | Odontología | 17 |
| Reino Unido | 3 | Revisión | 6 | Pediatría | 4 |
| España | 2 | Guía de práctica clínica | 4 | Otorrinolaringología | 3 |
| Canadá | 2 | Estudio comparativo | 3 | Otras especialidades | 2 |
| Italia | 2 | Estudio observacional | 3 | ||
| Portugal | 1 | Estudio multicéntrico | 2 | ||
| Suiza | 1 | Estudio caso-control | 1 | ||
| Suecia | 1 | Revisión sistemática | 1 | ||
| Finlandia | 1 | ||||
| Brasil | 1 | ||||
| India | 1 | ||||
| China | 1 | ||||

En la Tabla 2 se describen las lesiones orales y dentales observadas en casos de abuso físico. Todas son sospechosas, pero ninguna es patognomónica. Deben diferenciarse de las lesiones orales y dentales accidentales, que son relativamente comunes en la edad pediátrica. Para ello es necesario observar la existencia de indicadores físicos de especial sospecha5-19.
| Tabla 2. Lesiones orales y dentales sospechosas de abuso físico |
|---|
| Hematomas y laceraciones en labios, frenillo labial superior, encías, lengua, mucosa sublingual, paladar blando y duro y mucosa oral, causados por trauma directo o por utensilios para comer durante una alimentación forzada |
| Quemaduras o ampollas en región perioral e intraoral, causadas por forzar a ingerir alimentos o líquidos hirvientes |
| Hematomas, liquenificación o cicatrices en la región comisural, causadas por mordazas puestas en la boca durante intentos por la fuerza de hacerlo callar |
| Fracturas, desplazamientos o avulsiones dentales, causados por trauma directo |
| Necrosis pulpar (decoloración gris o rosada del diente), causadas por traumatismos repetidos antiguos |
| Marcas de mordeduras dentro de la boca causadas por sus propios dientes, producidas durante el abuso físico |
| Marcas de mordeduras de humano adulto: forma ovoide o elíptica con una distancia intercanina superior a 3 cm y, a menudo, con una equimosis central |
| Úlceras bucales persistentes, recidivantes, abigarradas e inhabituales que difícilmente se pueden encasillar en un cuadro clínico o enfermedad específica y que son infligidas intencionalmente para requerir atención sanitaria |
| Lesiones faríngeas, infligidas intencionalmente para hacer que el niño tosa o vomite sangre o para crear otros síntomas que requieran atención sanitaria |

En la Tabla 3 se describen las enfermedades y trastornos orales y dentales observados en casos de negligencia en el cuidado y atención bucodental. Todos son sugerentes, pero ninguno es patognomónico. Por ello, es necesario conocer si existen factores considerados necesarios para establecer el diagnóstico de negligencia dental, si existen otros problemas de salud derivados de una negligencia física crónica en la alimentación, higiene, seguridad en el hogar o cuidados básicos de Atención Primaria de salud, y si existen otros indicadores físicos o comportamentales de abuso físico o sexual5,6,12,13,16,20-25.
| Tabla 3. Enfermedades y trastornos orales y dentales sugerentes de negligencia |
|---|
| Caries en número abundante y no tratadas |
| Falta de dientes |
| Flemones repetidos |
| Granulomas y otras enfermedades periodontales |
| Pérdida del color normal de los dientes |

En la Tabla 4 se describen las enfermedades y las lesiones orales observadas en casos de abuso sexual. Además del hallazgo de esperma o líquido seminal en la región perioral o la cavidad oral, solo se pueden considerar patognomónicas de abuso sexual las infecciones por Neisseria gonorrhoeae y Treponema pallidum. Todas las demás lesiones y enfermedades únicamente son sospechosas o sugerentes de abuso sexual6,12,16,17,26-30.
| Tabla 4. Enfermedades y lesiones orales específicas, sugerentes o sospechosas de abuso sexual |
|---|
| Infección por Neisseria gonorrhoeae |
| Infección por Treponema pallidum (chancro sifilítico) |
| Infección por virus del papiloma humano, especialmente los tipos 6, 11, 16 y 18. |
| Infección por Chlamydia trachomatis (linfogranuloma venéreo), tipos L1, L2 y L3 |
| Infección por virus del herpes simple, tipo 1 y especialmente el tipo 2 |
| Petequias, eritema y/o erosiones en región intraoral, particularmente en la zona de unión entre el paladar duro y el blando, causadas por sexo oral forzado |
| Marcas de mordeduras dentro de la boca causadas por sus propios dientes, producidas durante el abuso sexual |
| Marcas de mordeduras de humano adulto: forma ovoide o elíptica con una distancia intercanina superior a 3 cm y, a menudo, con una equimosis central |

DISCUSIÓN
Entre los diferentes tipos de maltrato infantil, el abuso físico, la negligencia y el abuso sexual pueden provocar lesiones y enfermedades que se manifiestan en la región oral e intraoral en alrededor del 30% de los casos3,5,6,11,12. A pesar de que la proporción de manifestaciones orales y dentales del maltrato infantil es significativa, llama la atención la escasez de artículos que abordan el tema y, en concreto, los pocos que se publican en revistas pediátricas.
Las lesiones orales por abuso físico se observan en el 12-31% de los niños que sufren este tipo de maltrato; mientras que las lesiones intraorales se observan con mucha menor frecuencia (2-11%), por lo que hay investigadores que sugieren que dichas lesiones pasan frecuentemente desapercibidas. Las lesiones orales e intraorales por abuso físico se observan con mayor frecuencia en los menores de 8 años, especialmente en lactantes y preescolares, y sin diferencia por sexo. Los niños maltratados que presentan lesiones orales e intraorales tienen mayor riesgo de tener otras lesiones abusivas ocultas5,10-12.
Las lesiones orales e intraorales más frecuentemente observadas (46-95%) son los hematomas y laceraciones en los labios, frenillo labial superior, encías, lengua, mucosa sublingual, paladar blando y duro, y mucosa oral causados por trauma directo o por utensilios para comer durante una alimentación forzada, y las quemaduras o ampollas en región perioral e intraoral causadas por forzar a ingerir alimentos o líquidos hirviendo5-19.
Las lesiones orales y dentales accidentales son relativamente frecuentes en la edad pediátrica y se deben distinguir de las lesiones derivadas de abusos físicos11. Ninguna lesión oral e intraoral es patognomónica de abuso físico, por lo que hay que tener presente la existencia de indicadores físicos de especial sospecha: lesión incompatible en extensión, profundidad, localización, distribución y patrón-tipo con la edad del niño o su nivel de desarrollo; lesión inconsistente con la historia proporcionada; lesión en distintos estadios evolutivos de curación o de cicatrización; lesiones frecuentes y reiteradas en menores de 6 años; lesiones en niños menores de 9 meses o que todavía no se desplazan de forma autónoma6,11,12,16-19.
Las lesiones intraorales causadas por abuso físico en el marco de un síndrome de Münchausen por poderes (trastorno facticio impuesto a otro) son muy raras, pero es necesario tener presente este trastorno ante las graves consecuencias que puede provocar en el menor. Generalmente son niños menores de 5 años y las lesiones habitualmente son infligidas por la madre de forma voluntaria e intencional, consciente y planeada, y reiteradamente. Al perpetrador le motiva la necesidad psicológica de asumir el rol de enfermo a través del niño. Con ello, busca la asistencia sanitaria con el objetivo de generar un proceso de diagnóstico y tratamiento. Con su conducta no obtiene de forma consciente ningún beneficio económico o social, solo el “beneficio psicológico” de estar en contacto con el personal sanitario y recibir la simpatía, solidaridad y compasión de ser el criador en un “pobre niño enfermo”6.
La negligencia dental se define como la acción deliberada de los padres o tutores para no buscar o seguir el tratamiento odontológico necesario para garantizar el nivel de salud oral del niño que suponga la adecuada función y evitar dolor e infecciones6.
La imposibilidad de los padres o tutores para buscar u obtener la atención dental adecuada puede deberse a factores como el aislamiento familiar, la falta de dinero, la dificultad de transporte, la ignorancia o la falta de valor percibido de la salud bucodental22-24. Por ello, existen una serie de factores que son considerados necesarios para establecer el diagnóstico de negligencia dental: que el niño haya sufrido daño o esté en riesgo de sufrirlo por la falta de atención odontológica; que las recomendaciones de atención dental ofrecidas supongan un beneficio significativo para el niño; que el beneficio esperado del tratamiento dental sea significativamente mayor que su morbilidad, por lo que sería lógico que los padres o tutores eligieran el tratamiento sobre el no tratamiento; que los padres o tutores entienden la información dada por el profesional acerca de la patología del niño y tienen acceso a la atención odontológica oportuna. Además, las enfermedades y trastornos orales y dentales por negligencia en el cuidado y atención bucodental habitualmente suelen ir acompañadas de otros problemas de salud derivados de una negligencia física crónica en la alimentación, higiene, seguridad en el hogar o cuidados básicos de Atención Primaria de salud (vacunaciones, revisiones del niño etc.). Con frecuencia también se asocian con otros indicadores físicos o comportamentales de abuso físico o sexual. Por esta razón, estas patologías frecuentemente son vistas por los odontólogos una vez que el niño ha entrado en el sistema de protección de menores y desde allí es derivado a los servicios de salud bucodental para su tratamiento6,12,16,21-25.
Aunque la cavidad oral es un sitio frecuente de abuso sexual en niños, las enfermedades y lesiones orales visibles son poco frecuentes y difíciles de detectar. Solo se pueden considerar específicas de abuso sexual las infecciones orales por Neisseria gonorrhoeae y Treponema pallidum. Todas las demás lesiones y enfermedades son sospechosas o sugerentes de abuso sexual, pero no patognomónicas6,12,16,17,22,26-30.
La infección oral por Neisseria gonorrhoeae en menores abusados sexualmente es poco frecuente en la edad prepuberal, mientras que en la adolescencia se han observado tasas de hasta un 12%. Se manifiesta como úlceras múltiples acompañadas de una mucosa oral de color rojo vivo con una pseudomembrana blanca. Habitualmente se presenta como una faringitis, pero a veces puede aparecer como una amigdalitis, gingivitis, estomatitis o glositis. Generalmente es asintomática, pero en ocasiones puede causar sensación de picazón y ardor o ser dolorosa6,26.
La infección oral por Treponema pallidum es muy rara. Se manifiesta como una úlcera necrótica indolora e indurada con bordes sobreelevados, que dura entre 3-6 semanas, habitualmente en la zona amigdalar con adenopatías ipsilaterales asociadas y menos frecuente en la faringe y otras zonas de la cavidad oral y perioral26.
La incidencia de la infección por el virus del papiloma humano en niños como enfermedad de transmisión sexual está aumentando en las últimas décadas. Los serotipos más frecuentemente observados son el 6 y 11, seguidos de lejos por el 16 y 18. El valor predictivo positivo para un posible abuso sexual es del 36% para niños de 4-8 años y del 70% para niños de más de 8 años de edad. El periodo de incubación tras la exposición oscila entre 1 y 20 meses, con una media de 2-3 meses. Se manifiesta como condilomas acuminados, verrugas vulgares o papilomas escamosos, generalmente no dolorosos, a nivel perioral y en cualquier superficie de la mucosa oral o faríngea26-30.
La infección oral por los serotipos L1, L2 y L3 de Chlamydia trachomatis en menores abusados sexualmente es poco frecuente en la edad prepuberal, mientras que en la adolescencia se han observado tasas de hasta un 14%. Se manifiesta como una úlcera en la cavidad oral o la faringe que puede ser muy dolorosa y que desaparece sin tratamiento. Tras 2-6 semanas se produce inflamación dolorosa de los ganglios próximos a la lesión inicial6,26.
La infección oral por virus del herpes simple se manifiesta como enantema gingival, hemorragia de la mucosa oral y agrupaciones de pequeñas vesículas generalizadas en todas las partes de la mucosa oral, incluyendo lengua, paladar y piel perilabial, que progresan a pústulas. Estas vesículas y pústulas suelen romperse dando lugar a úlceras muy dolorosas de unos 1-5 mm de diámetro con tendencia a la coalescencia, con bordes ondulados y eritema circundante. Los serotipos más frecuentemente observados son el 1 y especialmente el 226.
En los posibles casos de abuso y negligencia, las lesiones y enfermedades orales y dentales deben documentarse por escrito junto con otros indicadores comportamentales de maltrato que pueda exhibir el menor o sus padres/tutores. Es fundamental recoger pruebas fotográficas de las lesiones y si existe sospecha de abuso sexual recoger muestras de la mucosa oral y de la lengua con un aplicador con punta de algodón estéril, secado al aire y conservado apropiadamente para su análisis en el laboratorio. La precisión para diagnosticar infecciones de transmisión sexual de la cavidad oral aumenta si se recogen las muestras dentro de las 24 horas posteriores a la exposición en niños prepúberes y dentro de las 72 horas en adolescentes. Estas documentaciones sirven para el procedimiento legal de protección infantil y también para valorar la evolución del tratamiento6,12,16,19,22.
Los pediatras y los odontólogos están legalmente obligados a notificar la identificación o la sospecha de un caso de maltrato infantil a los Servicios Sociales, Servicio de Protección de Menores o Fiscalía de Menores. Sin embargo, siguen existiendo barreras que hacen que una proporción significativa de estos profesionales de la salud no lo hagan. Las principales barreras a la hora de detectar y notificar son la insuficiente formación sobre el tema, el miedo a sospechar de forma errónea, el posible impacto en la práctica profesional, el miedo a las consecuencias que pueda acarrear al menor, el miedo a la posible violencia contra el profesional, el desconocimiento de los documentos y trámites necesarios, y el miedo a una posible declaración judicial5,6,11,12,16,19,22.
CONCLUSIONES
Las lesiones y enfermedades por abusos y negligencia infantil se manifiestan con frecuencia en la región oral e intraoral. Es fundamental que los pediatras y los odontólogos tengan conciencia del problema, estén formados en su detección, conozcan cuándo y cómo documentar manifestaciones sospechosas, y dónde hay que realizar la notificación. Tales esfuerzos, así como el trabajo en común de dichos profesionales, fortalecerán la capacidad de prevenir y detectar el maltrato infantil y mejorar la capacidad de cuidar y proteger a los niños.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
OMS: Organización Mundial de la Salud · PRISMA: Preferred Reporting Items for Systematic Reviews and Meta-analyses.
BIBLIOGRAFÍA
- Organización Mundial de la Salud. Child Maltreatment. En: Organización Mundial de la Salud [en línea] [consultado el 17/02/2021]. Disponible en http://apps.who.int/violence-info/child-maltreatment
- Organización Mundial de la Salud. Violence against children: tackling hidden abuse. En: Organización Mundial de la Salud [en línea] [consultado el 17/02/2021]. Disponible en www.euro.who.int/en/health-topics/disease-prevention/violence-and-injuries/news/news/2020/01/violence-against-children-tackling-hidden-abuse
- Ministerio de Sanidad, Servicios Sociales e Igualdad. Protocolo básico de intervención contra el maltrato infantil en el ámbito familiar. En: Secretaría de Estado de Servicios Sociales e Igualdad [en línea] [consultado el 17/02/2021]. Disponible en www.observatoriodelainfancia.mscbs.gob.es/productos/pdf/MaltratoInfantil_accesible.pdf
- Moher D, Liberati A, Tetzlaff J, Altman DG; PRISMA Group. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. PLoS Med. 2009;6:e1000097.
- Vidal HG, Caldas IM, Coelho Júnior LGTM, Souza EHA, Carvalho MVD, Soriano EP, et al. Orofacial injuries in children and adolescents (2009-2013): a 5-year study in Porto, Portugal. Braz Dent J. 2018;29:316-20.
- Fisher-Owens SA, Lukefahr JL, Tate AR, American Academy of Pediatric Dentistry, Council on Clinical Affairs, Council on Scientific Affairs, et al. Oral and Dental Aspects of Child Abuse and Neglect. Pediatrics. 2017;140:e20171487.
- Mehra M, Chiesa AE, Sirotnak AP. Two cases of sublingual hematoma as a manifestation of child abuse. Ear Nose Throat J. 2015;94:494-6.
- Wolter NE, Cushing SL, Das-Purkayastha PK, Papsin BC. Non-accidental caustic ear injury: two cases of profound cochleo-vestibular loss and facial nerve injury. Int J Pediatr Otorhinolaryngol. 2012;76:145-8.
- McIntosh N, Mok JY, Margerison A, Armstrong L, Mathews A, Robertson AK, et al. The epidemiology of oro-nasal haemorrhage and suffocation in infants admitted to hospital in Scotland over 10 years. Arch Dis Child. 2010;95:810-6.
- Cavalcanti AL. Prevalence and characteristics of injuries to the head and orofacial region in physically abused children and adolescents--a retrospective study in a city of the Northeast of Brazil. Dent Traumatol. 2010;26:149-53.
- Maguire S, Hunter B, Hunter L, Sibert JR, Mann M, Kemp AM, et al. Diagnosing abuse: a systematic review of torn frenum and other intra-oral injuries. Arch Dis Child. 2007;92:1113-7.
- Harris JC, Sidebotham PD, Welbury RR. Safeguarding children in dental practice. Dent Update. 2007;34:508-10, 513-4, 517.
- Subramanian EM, Subhagya B, Muthu MS, Sivakumar N. Neglected child with substance abuse leading to child abuse: a case report. J Indian Soc Pedod Prev Dent. 2005;23:92-5.
- Stricker T, Lips U, Sennhauser FH. Oral bleeding: Child abuse alert. J Paediatr Child Health. 2002;38:528-9.
- Lee LY, Ilan J, Mulvey T. Human biting of children and oral manifestations of abuse: a case report and literature review. ASDC J Dent Child. 2002;69:92-5, 14.
- Serrano García MI, Tolosa Benedicto E, Forner Navarro L. Oral lesions due to child abuse. Identification of the problem and role of the professional. Med Oral. 2001;6:276-89.
- Fenton SJ, Bouquot JE, Unkel JH. Orofacial considerations for pediatric, adult, and elderly victims of abuse. Emerg Med Clin North Am. 2000;18:601-17.
- Haug RH, Foss J. Maxillofacial injuries in the pediatric patient. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2000;90:126-34.
- Rupp RP. The dentist’s role in reporting suspected child abuse and neglect. Gen Dent. 2000;48:340-2.
- Kvist T, Zedrén-Sunemo J, Graca E, Dahllöf G. Is treatment under general anaesthesia associated with dental neglect and dental disability among caries active preschool children? Eur Arch Paediatr Dent. 2014;15:327-32.
- Scorca A, Santoro V, De Donno A, Grattagliano I, Tafuri S, Introna F. Early childhood caries (ECC) and neglect in childcare: analysis of an Italian sample. Clin Ter. 2013;164:e365-71.
- Rayman S, Dincer E, Almas K. Child abuse: concerns for oral health practitioners. N Y State Dent J. 2013;79:30-4.
- Montecchi PP, Di Trani M, Sarzi Amadè D, Bufacchi C, Montecchi F, Polimeni A. The dentist's role in recognizing childhood abuses: study on the dental health of children victims of abuse and witnesses to violence. Eur J Paediatr Dent. 2009;10:185-7.
- Valencia-Rojas N, Lawrence HP, Goodman D. Prevalence of early childhood caries in a population of children with history of maltreatment. J Public Health Dent. 2008;68:94-101.
- Mezzich AC, Bretz WA, Day BS, Corby PM, Kirisci L, Swaney M, et al. Child neglect and oral health problems in offspring of substance-abusing fathers. Am J Addict. 2007;16:397-402.
- Fernández-López C, Morales-Angulo C. Otorhinolaryngology manifestations secondary to oral sex. Acta Otorrinolaringol Esp. 2017;68:169-80.
- Sinclair KA, Woods CR, Kirse DJ, Sinal SH. Anogenital and respiratory tract human papillomavirus infections among children: age, gender, and potential transmission through sexual abuse. Pediatrics. 2005;116:815-25..
- Kui LL, Xiu HZ, Ning LY. Condyloma acuminatum and human papilloma virus infection in the oral mucosa of children. Pediatr Dent. 2003;25:149-53.
- Babich SB, Haber SD, Caviedes EY, Teplitsky P. Condylomata acuminata in a boy. J Am Dent Assoc. 2003;134:331-4.
- Syrjänen S, Puranen M. Human papillomavirus infections in children: the potential role of maternal transmission. Crit Rev Oral Biol Med. 2000;11:259-74.
Comentarios
Este artículo aún no tiene comentarios.





