Vol. 21 - Num. 83
Notas clínicas
No puedo jugar con agua
Sara Laliena Aznara, M.ª Cristina Vera Sáez-Benitob, M.ª Teresa Cenarro Guerreroc, Carlos Martín de Vicented
aPediatra. CS Cuarte de Huerva. Zaragoza. España.
bPediatra. CS de Fraga. Huesca. España.
cPediatra. CS Ruiseñores. Zaragoza. España.
dPediatra. Unidad de Fibrosis Quística. Hospital Infantil Miguel Servet. Zaragoza. España.
Correspondencia: S Laliena. Correo electrónico: saralaliena@gmail.com
Cómo citar este artículo: Laliena Aznar S, Vera Sáez-Benito MC, Cenarro Guerrero MT, Martín de Vicente C. No puedo jugar con agua. Rev Pediatr Aten Primaria. 2019;21:261-3.
Publicado en Internet: 11-09-2019 - Número de visitas: 30760
Resumen
La queratodermia acuagénica es una patología cutánea adquirida y transitoria, en la cual aparecen lesiones blanquecinas y aspecto macerado de las palmas de las manos al contacto con el agua, que se resuelven con el secado. Presentamos los casos de dos niñas de cuatro y cinco años que presentan estas lesiones.
Palabras clave
● Queratodermia acuagénica ● Queratodermia palmoplantar transitoriaINTRODUCCIÓN
La queratodermia acuagénica es una patología transitoria, caracterizada por lesiones blanquecinas que se exacerban o desencadenan tras sumergir en agua las palmas o las plantas.
En el año 1974 Elliott publicaba por primera vez la observación que había realizado en los niños afectos de fibrosis quística, en los cuales aparecían arrugas palmares a los pocos minutos del contacto con el agua1. Pero no fue hasta el año 1996 cuando English y McCollough describieron esta entidad por primera vez. Publicaron el caso de dos hermanas que presentaban lesiones papulosas en las palmas de las manos y las superficies laterales de los dedos, junto con decoloración de la zona, tras el contacto con el agua; en ambos casos el cuadro era transitorio, alternando periodos de actividad con periodos asintomáticos2.
Presentamos el caso de dos niñas de cuatro y cinco años que presentan un cuadro de acroqueratodermia acuagénica.
CASOS CLÍNICOS
Caso 1
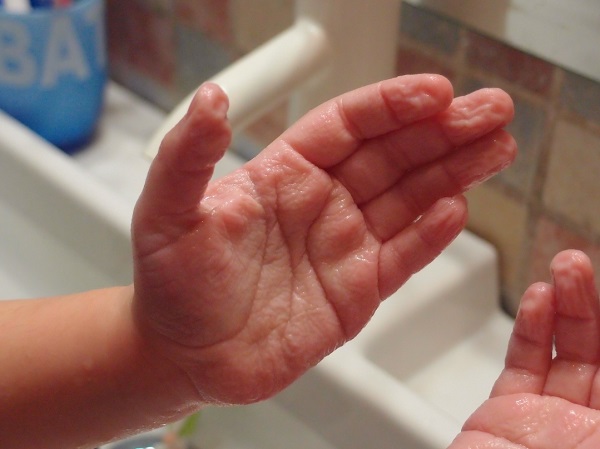
Niña de cinco años, con antecedentes personales de cataratas congénitas, lipoma mediastínico y rinoconjuntivitis alérgica, que consulta por aparición en las palmas de ambas manos de lesiones blanquecinas que dan aspecto macerado a los pocos minutos de haber estado en contacto con cualquier tipo de agua y desaparición espontánea a los pocos minutos del secado (Fig. 1). En Dermatología se realiza biopsia en la que se observa hiperqueratosis compacta con ortoqueratosis y dilatación de los ductos ecrinos, con espongiosis focal periductal sin afectación de la dermis. Recibe tratamiento tópico con sales de aluminio.
| Figura 1. Aspecto macerado de palmas de ambas manos en la primera paciente (queratodermia acuagénica) |
|---|
 |

Caso 2
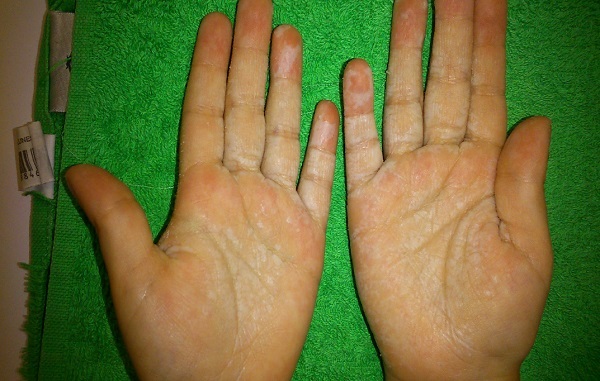
Niña de cuatro años, afecta de fibrosis quística homocigota para la mutación F508. Consulta por presentar lesiones blanquecinas en palmas de ambas manos aparecidas en contexto del baño, molestas en el momento agudo, que desaparecen tras el secado (Fig. 2). Se realiza diagnóstico clínico de queratodermia acuagénica y se recomienda tratamiento con toallitas impregnadas en sales de aluminio, con disminución de la reacción palmar al contacto con el agua.
| Figura 2. Lesiones blanquecinas en ambas palmas tras el baño en la segunda paciente (queratodermia acuagénica) |
|---|
 |

DISCUSIÓN
La queratodermia acuagénica es una patología infrecuente en la edad pediátrica. Inicialmente se consideró una variante de la acroqueratodermia translúcida hereditaria, pero la tendencia actualmente es a considerarla como una entidad distinta3. Se considera una enfermedad esporádica, aunque se han descrito algunos casos de agrupación familiar, como las dos hermanas en las que el cuadro fue descrito por primera vez. El rango de edad es variable, predomina en la adolescencia y en adultos jóvenes, siendo el sexo femenino el afectado con mayor frecuencia.
La patogenia de la enfermedad es desconocida. Se han sugerido diferentes hipótesis etiopatogénicas como: 1) un incremento en la capacidad de absorción de agua secundario a un defecto en la función barrera del estrato córneo; 2) una alteración transitoria de los elementos de la capa córnea; 3) un defecto en el conducto sudoríparo secundario a fricción u oclusión; 4) un aumento en la capacidad de absorción de agua debido a un incremento en la retención de sodio por los queratinocitos, asociado a fibrosis quística, inhibidores de la ciclooxigenasa 2, aspirina o tobramicina3. Un porcentaje importante de pacientes con fibrosis quística (84%) presentan alteraciones cutáneas en las palmas, y en ocasiones en las plantas, tras 2-3 minutos de contacto con el agua; asimismo, el 25% de los portadores presentan estas lesiones tras 5-7 minutos de inmersión de las palmas de las manos; Thomas et al. sugieren que la queratodermia acuagénica puede ser un signo de sospecha para detectar casos no diagnosticados de fibrosis quística no clásica, así como de estado de portador de mutaciones de esta enfermedad4. Por otro lado, la asociación entre ambas entidades no es constante, y podemos encontrar casos en los que estén presentes las lesiones cutáneas al contacto con el agua sin que esté presente ninguna mutación relacionada con la fibrosis quística. Es por ello por lo que, antes de establecer una relación definitiva, es preciso realizar pruebas diagnósticas si sospechamos que el paciente puede asociar una fibrosis quística5.
Clínicamente se caracteriza por la aparición de pápulas blanquecinas o amarillentas, con una depresión puntiforme central, confluentes en placas edematosas, de aspecto macerado, al contacto con el agua. El empeoramiento de las lesiones al sumergir las manos en agua se considera diagnóstico y ha recibido el nombre de signo hand-in-the-bucket6. Las lesiones cutáneas pueden ir acompañadas por dolor, sensación de quemazón o prurito.
El diagnóstico es clínico en la mayoría de los casos. Ante dudas diagnósticas, se puede realizar biopsia de las lesiones para obtener una confirmación. Los cambios histológicos observados en estos pacientes son ortohiperqueratosis, dilatación de la porción intraepidérmica del conducto excretor ecrino, hipergranulosis, acantosis, hiperplasia de las glándulas ecrinas, aumento de la capilaridad alrededor de las glándulas ecrinas7,8.
Se han propuesto diversas opciones terapéuticas como tratamiento sintomático del cuadro, con respuestas variables. Las sales de aluminio conducen generalmente a una rápida mejoría y son la opción terapéutica más utilizada. Otras opciones propuestas, aunque menos empleadas, son las cremas de barreara, emolientes, vaselina salicílica al 20%, cremas de urea al 10% o la iontoforesis3,9. En algunos casos se han obtenido buenos resultados con la toxina botulínica, por lo cual podría estar recomendada como tratamiento de segunda línea para casos resistentes al tratamiento tópico9. Se trata de un proceso transitorio, que alterna periodos de actividad con periodos de remisión. El pronóstico es excelente, con tendencia a la remisión espontánea en la mayoría de los casos.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Elliot RB. Wrinkling of skin in cystic fibrosis. Lancet. 1974;13:10.
- English JC III, McCollough ML. Transient reactive papulotranslucent acrokeratoderma. J Am Acad Dermatol 1996;34:686-7.
- Soria Gili X, Bielsa Marsol I, Ribera Pibernat M, Ferrándiz Forester C. Acroqueratodermia acuagénica siríngea. Med Cutan Iber Lat Am. 2008;36:248-51.
- Thomas JM, Durack A, Sterling A, Todd PM, Tomson N. Aquagenic wrinkling of the palms: a diagnostic clue to cystic fibrosis carrier status and non-classic disease. Lancet. 2017;389:846.
- Vale R, Adam DN. Idiopathic aquagenic wrinkling of the palms in sisters. J Dermatol. 2012;39:471-2.
- Yan AC, Aasi SZ, Alms WJ, James WD, Heymann WR, Paller AS, et al. Aquagenic palmoplantar keratoderma. J Am Acad Dermatol. 2001;44:696-9.
- Rongioletti F, Tomasini C, Crovato F, Marchesi L. Aquagenic (pseudo) keratoderma: a clinical series with new pathological insights. Br J Dermatol. 2012;167:575-82.
- Uyar B. Aquagenic syringeal acrokeratoderma. Indian J Dermatol. 2014;59:632.
- Tchernev G, Semkova K, Cardoso JC, Ananiev JJ, Wollina U. Aquagenic keratoderma. Two new case reports and a new hypothesis. Indian Dermatol Online J. 2014;5:30-3.
Comentarios
Este artículo aún no tiene comentarios.














