Acrodermatitis papulosa infantil tras infección por virus de Epstein-Barr
Sara Laliena Aznara, Mercedes Cemeli Canob, Mireia del Roser Amiguet Biainc
aPediatra. CS Cuarte de Huerva. Zaragoza. España.
bPediatra. CS Valdespartera-Montecanal. Zaragoza. España.
cPediatra. CS Valdespartera. Zaragoza. España.
Correspondencia: S Laliena. Correo electrónico: saralaliena@gmail.com
Cómo citar este artículo: Laliena Aznar S, Cemeli Cano M, Amiguet Biain MR. Acrodermatitis papulosa infantil tras infección por virus de Epstein-Barr. Rev Pediatr Aten Primaria. 2019;21:e7-e9.
Publicado en Internet: 20-03-2019 - Número de visitas: 60174
Resumen
La acrodermatitis papulosa infantil se considera una dermatosis paraviral secundaria a diversas infecciones y antígenos vacunales. El diagnóstico es clínico y el tratamiento sintomático, con pronóstico excelente, ya que el cuadro es autolimitado y se resuelve sin lesiones residuales. Presentamos el caso de un niño que desarrolló una acrodermatitis papulosa infantil tras una infección por el virus de Epstein-Barr
Palabras clave
● Acrodermatitis papulosa infantil ● Síndrome de Gianotti-Crosi ● Virus de Epstein-BarrINTRODUCCIÓN
La acrodermatitis papulosa infantil, también conocida como síndrome de Gianotti-Crosti, es una dermatosis frecuente en la edad pediátrica. La patogenia es desconocida, aunque se ha relacionado con infecciones víricas y bacterianas, así como con inmunizaciones.
CASO CLÍNICO
Niño de cinco años que acude a consulta de Atención Primaria por presentar fiebre de hasta 38,3 °C de tres días de evolución, junto con una leve rinitis. En la exploración destaca un exudado blanquecino amigdalar y adenopatías laterocervicales bilaterales, la mayor de 3 cm de diámetro, así como adenias retroauriculares; el resto del examen físico es normal. Se realiza un test rápido de detección de estreptococo, que es negativo, por lo que se decide hacer una analítica sanguínea ante la sospecha de síndrome mononuclear.
En analítica destaca leucocitosis con linfomonocitosis, proteína C reactiva de 7 mg/dl y velocidad de sedimentación globular de 24 mm/h, además de marcada elevación de las enzimas hepáticas. En el estudio serológico resultan positivas IgM e IgG para virus de Epstein-Barr.
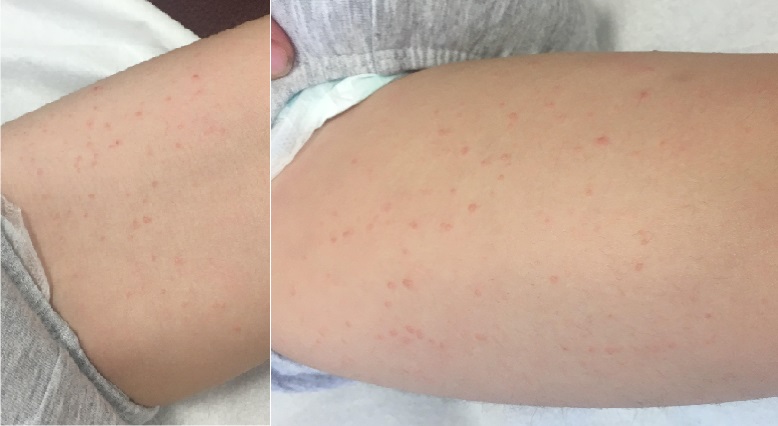
El niño evoluciona adecuadamente, con la desaparición de la fiebre siete días después del inicio del cuadro y la disminución progresiva de las adenopatías. Sin embargo, una semana después de la resolución del proceso febril, consulta por aparición de lesiones papulares, normocromas, de aproximadamente 1 mm de diámetro. La distribución es simétrica, predominantes en zonas de codos y muslos, y en menor cantidad en tobillos (Figs. 1 y 2). Ante el prurito asociado, se pauta tratamiento con antihistamínico oral, con una mejoría progresiva de las lesiones hasta su resolución completa.
| Figura 1. Lesiones micropapulares, de coloración normocroma o cobriza, de predominio en codos y antebrazos |
|---|
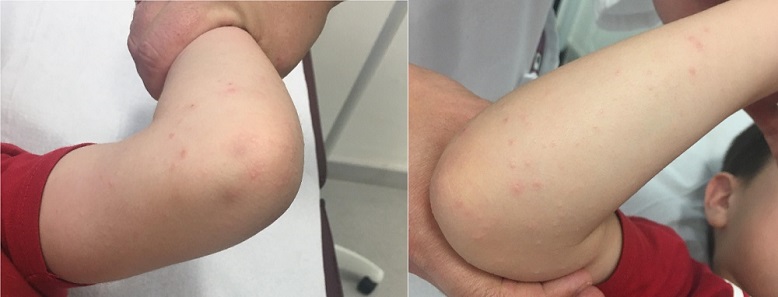 |

DISCUSIÓN
La acrodermatosis papulosa infantil aparece en niños de entre 6 meses y 12 años, con un pico de incidencia a los 1-6 años. Se han descrito también casos en la edad adulta, en la que son afectadas únicamente las mujeres, lo cual sugiere una influencia hormonal1. En la edad pediátrica no se han encontrado diferencias en cuanto a edad y sexo.
La etiopatogenia de la enfermedad todavía no está del todo definida, aunque se postula que los virus son el principal factor influyente en el desarrollo del síndrome Gianotti-Crosti, que se considera un exantema parainfeccioso. Inicialmente se describió la enfermedad como secundaria a la infección por el virus de la hepatitis B; sin embargo, en los últimos años, otros agentes virales y bacterianos, así como antígenos vacunales, se han visto relacionados con esta dermatosis (Tabla 1); el virus de Epstein-Barr es el más frecuentemente identificado, tanto tras la infección primaria como tras la reactivación del virus2.
| Tabla 1. Agentes infecciosos etiológicos de acrodermatitis papulosa infantil1 | |
|---|---|
| Virus | Bacterias |
| Virus de Epstein-Barr | Bartonella henselae |
| Virus de las hepatitis A, B y C | Estreptococo β-hemolítico |
| Citomegalovirus | Borrelia burgdorferi |
| Virus herpes 6 | Mycoplasma pneumoniae |
| Coxsackie A16, B4 y B5 | |
| Rotavirus | |
| Parvovirus B19 | |
| Molluscum contagiosum | |
| Virus respiratorio sincitial | |
| Echovirus | |
| Parainfluenza | |
| Virus de la inmunodeficiencia humana | |

Clínicamente se caracteriza por la aparición súbita de micropápulas, pardas o cobrizas, de superficie plana. Se localizan preferentemente en las zonas acras, respetando el tronco, con una distribución simétrica en la cara, los glúteos y las extremidades, puede también afectar a palmas y plantas3; sin afectación de las mucosas. Durante la primera fase del exantema puede estar presente el fenómeno de Koebner.
El diagnóstico es clínico, basado en el antecedente de infección viral o vacunación y en las características de las lesiones. Si se realiza analítica sanguínea, se podrán encontrar las alteraciones propias de la infección desencadenante del cuadro cutáneo paraviral. El diagnóstico diferencial es amplio entre diversas dermatosis, las cuales deben incluir el liquen ruber plano, la dermatitis atópica, los exantemas medicamentosos, la escabiosis y el eritema multiforme en su fase inicial1,4.
Dado el carácter autolimitado del cuadro, no es preciso administrar tratamiento de forma rutinaria. En los casos que asocien prurito, se pueden pautar antihistamínicos orales; en casos graves se ha probado el uso de corticoides sistémicos, con buena respuesta. El pronóstico de las lesiones es excelente, con resolución progresiva en 15-60 días, sin lesión cicatricial residual.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Brandt O, Abeck D, Gianotti R, Burgdorf W. Gianotti-Crosti syndrome. J Am Acad Dermatol. 2006;54:136-45.
- Di Lernia V, Mansouri Y. Epstein-Barr virus and skin manifestations in childhood. Int J Dermatol. 2013;52:1177-84.
- Silva JC, Torres MC. Diagnóstico diferencial de los exantemas. Pediatr Integral. 2014;XVIII:22-36.
- Fölster-Host R, Wolfgang H. Viral exanthems in childhood. Part 3: Parainfectious exanthems and those associated with virus-drug interactions. J Dtsch Dermatol Ges. 2009;7:506-10.
Comentarios
Este artículo aún no tiene comentarios.