Vol. 20 - Num. 80
Originales
Material pediátrico del carro de paradas y maletín en los centros de salud
Sara Beltrán Garcíaa, Roberto Velasco Zúñigab, Victoria Caballero Pérezc, Mercedes Cemeli Canod, M.ª Mercedes Domínguez Cajale
aPediatra. CS Valdespartera. Zaragoza. España.
bServicio de Urgencias Pediátricas. Hospital Universitario Río Hortega. Valladolid. España.
cPediatra. CS Cella. Teruel. España.
dPediatra. CS Valdespartera-Montecanal. Zaragoza. España.
ePediatra. Unidad de Cuidados Intensivos Pediátrica. Hospital Miguel Servet. Zaragoza. España.
Correspondencia: S Beltrán. Correo electrónico: sarabeltran25@hotmail.com
Cómo citar este artículo: Beltrán García S, Velasco Zúñiga R, Caballero Pérez V, Cemeli Cano M, Domínguez Cajal MM. Material pediátrico del carro de paradas y maletín en los centros de salud. Rev Pediatr Aten Primaria. 2018;20:331-8.
Publicado en Internet: 11-12-2018 - Número de visitas: 12646
Resumen
Introducción: disponer de los medios materiales adecuados para la atención del niño crítico supone un elemento fundamental en la práctica médica pediátrica. El objetivo del trabajo es conocer la situación actual en los centros de Atención Primaria del territorio español en cuanto al material y formación que precisan los profesionales.
Material y métodos: estudio transversal descriptivo. Se envió un formulario vía internet a los pediatras de Atención Primaria. Se recogieron las respuestas durante las seis semanas posteriores.
Resultados: respondieron 213 profesionales, 94,4% pediatras de distintos centros de Atención Primaria. El 91,9% de los encuestados dispone de material para atender una urgencia o emergencia pediátrica, existiendo material específico pediátrico solo en el 49,1% y maletín de urgencias pediátrico para salir fuera del centro en el 46% de los casos. En más del 90% disponen de oxígeno, bolsa de ventilación, pulsioxímetro (solo el 54,8% dispone de sensor de lactantes), desfibrilador, cánula orofaríngea, manguito de presión arterial y equipos de perfusión intravenoso. El aspirador de secreciones está presente según el 70,5% de los casos y las sondas de aspiración pediátricas en el 75,8%, pero la aguja intraósea pediátrica solo en el 33,6%, y la mascarilla laríngea en el 32,1%. Asimismo, solo un 31% dispone de ceftriaxona intramuscular.
Conclusión: a pesar de las importantes deficiencias tanto en el material pediátrico existente en los centros de Atención Primaria, como en la formación del personal en cursos de reanimación cardiopulmonar y patología grave pediátrica, la mayoría de los pediatras siente disponer de los medios necesarios para asistir la patología pediátrica más prevalente.
Palabras clave
● Centro de Atención Primaria ● Reanimación cardiopulmonar ● RecursosINTRODUCCIÓN
La parada cardiorrespiratoria (PCR) se puede presentar en cualquier lugar, tanto en un medio hospitalario como extrahospitalario, por ello los centros de Atención Primaria deben disponer de los medios materiales adecuados para la reanimación cardiopulmonar (RCP) pediátrica, así como para el tratamiento de otras urgencias pediátricas1,2. El carro de paradas es un elemento indispensable dentro de cualquier centro sanitario para realizar en condiciones óptimas los procedimientos de resucitación y la atención al paciente grave, con un material específico3. En general, estos carros se utilizan en pocas ocasiones, pero dado que son situaciones de urgencia es preciso que el material esté ordenado y se revisen periódicamente las caducidades, para que esté disponible todo lo necesario y se minimicen las posibilidades de error4.
El conocimiento de las técnicas de soporte vital supone un beneficio indiscutible, al mejorar el pronóstico de supervivencia en cualquier caso de PCR, siempre y cuando las medidas de soporte vital básico se inicien precozmente5. Las técnicas de RCP están en continua revisión, con la sucesiva aparición de nuevas recomendaciones internacionales y estos conocimientos prácticos precisan adecuación y reciclaje frecuente6. Todos los profesionales sanitarios requieren del conocimiento de estas técnicas a través de todo su continuum formativo7. Es necesario concienciar y capacitar al profesional para que adquiera de forma eficiente y uniforme los conocimientos, aptitudes y habilidades precisas para realizar maniobras de RCP, así como el entrenamiento del trabajo en equipo ante estas situaciones inusuales en la práctica diaria. En un centro sanitario, estas medidas de RCP se adecuarán al material disponible y pueden realizarse, previo entrenamiento del personal, maniobras de RCP básica instrumentalizada.
Por todo ello, queremos conocer la situación actual en los centros de Atención Primaria del territorio español, tanto la información acerca de la existencia de material necesario para atender la patología grave y crítica pediátricas como de las oportunidades de formación de los profesionales sanitarios8. Objetivo principal: describir el material disponible en los centros de salud de Atención Primaria para atender las urgencias del niño grave o parada cardiorrespiratoria en la población pediátrica. Objetivos secundarios: valorar el grado de conocimiento sobre el material que existe en el centro sanitario, así como del material básico que debería existir para una correcta actuación sanitaria; conocer la disponibilidad de cursos formativos para los profesionales sobre RCP o patología grave pediátrica.
MATERIAL Y MÉTODOS
Estudio transversal descriptivo. La población de estudio fueron profesionales de la atención pediátrica, incluidos en foros de Pediatría de Atención Primaria (PEDIAP y ArAPAP); socios de las distintas sociedad pediátricas de Atención Primaria (Andalucía, Aragón, Asturias, Baleares, Canarias, Castilla-La Mancha, Castilla y León, Comunidad Valenciana, Cataluña, Galicia, La Rioja, Madrid, Murcia, Navarra y País Vasco) y socios de sociedades pediátricas regionales: Sociedad de Pediatría de Asturias, Cantabria y Castilla y León; Sociedad de Pediatría de Madrid y Castilla-La Mancha; Sociedad de Pediatría de Aragón, La Rioja y Soria; Sociedad de Pediatría Balear; Sociedad de Pediatría de Andalucía occidental y Extremadura; Sociedad de Pediatría de Andalucía Oriental; Sociedad de Pediatría Canaria; Sociedad de Pediatría del Sureste de España (Murcia); Sociedad Vasco-Navarra de Pediatría), y Sociedad Valenciana de Pediatría. A todos ellos se les envió un correo electrónico con un enlace a un formulario de la plataforma Google Drive® en el que podían responder una encuesta.
Por las características del estudio, el único criterio de inclusión fue responder la encuesta, sin que hubiera ningún criterio de exclusión.
El primer correo electrónico se envió el 15/09/2016, y se enviaron dos recordatorios a las dos y a las cuatro semanas del primer envío. Se analizaron las respuestas recibidas hasta el 31/10/2016.
Dado que los participantes podían recibir la encuesta por varias vías, por ser socios de varias sociedades, o estar además incluidos en alguno de los foros, no fue posible calcular el tamaño de la población de estudio. Se indicó, no obstante, que la encuesta debía ser contestada una sola vez por cada profesional. Por las características del estudio, se consideró que la acción de responder a la encuesta implicaba un consentimiento para la participación en el estudio.
RESULTADOS
Se recibieron 213 respuestas, de ellas 201 (94,4%) fueron de pediatras, seis (2,8%) de médicos de familia, una de un puericultor y cuatro (1,9%) de personal de enfermería. El 77,4% de las participantes fueron mujeres. La edad media de los participantes fue de 46,9 años (desviación estándar [DE]: 10,41). La media de pacientes asignados por pediatra y cupo fue de 1053,84 (DE: 281,33). En el mapa de la Tabla 1 se muestra la distribución de las respuestas según las distintas provincias.
| Tabla 1. Procedencia geográfica de las respuestas obtenidas | ||
|---|---|---|
| Andalucía | 15 | Sevilla: 10; Málaga: 1; Granada: 2; Almería: 1; Córdoba: 1 |
| Aragón | 39 | Zaragoza: 29; Huesca: 7; Teruel: 3 |
| Asturias | 6 | |
| Baleares | 3 | |
| Canarias | 3 | |
| Cantabria | 2 | |
| Castilla-La Mancha | 1 | Albacete: 1. |
| Castilla y León | 13 | León: 1; Salamanca: 3; Palencia: 2; Valladolid: 2; Segovia: 1; Ávila: 2; Burgos: 2 |
| Cataluña | 27 | Barcelona: 21; Tarragona: 2; Gerona: 2; Lérida: 2 |
| Comunidad Valenciana | 1 | Castellón: 1 |
| Extremadura | 3 | Cáceres: 1; Badajoz: 2 |
| Galicia | 13 | La Coruña: 3; Pontevedra: 7; Lugo: 2; Orense: 1 |
| Madrid | 26 | |
| Navarra | 6 | |
| La Rioja | 4 | |
| País Vasco | 7 | |
| Región de Murcia | 10 | |
| Total | 186 | |
| No consta | 27 | |

Un 91,9% de los encuestados refiere que en su centro de trabajo existe material específico para atender niños, pero solo un 49,1% dispone de carro de paradas pediátrico y un 46% de maletín para salir fuera del centro a atender a un paciente pediátrico (Tabla 2).
| Tabla 2. Respuestas a las distintas preguntas sobre el material y formación accesible en los distintos centros de salud | |||
|---|---|---|---|
| Sí (%) | No (%) | No sabe (%) | |
| Material de RCP específico pediátrico | 192 (91,9) | 16 (7,7) | 1 (0,5) |
| Carro específico de Pediatría | 104 (49,1) | 107 (50,5) | 1 (0,5) |
| Maletín de urgencia pediátrica | 97 (46) | 105 (49,8) | 9 (4,3) |
| Oxígeno | 207 (98,6) | 3 (1,4) | 0 |
| Gafas o mascarilla de oxígeno | 200 (94,3) | 5 (2,4) | 7 (3,3) |
| Pulsioxímetro | 210 (99,1) | 2 (0,9) | 0 |
| Sensor de pulsioxímetro para lactantes | 115 (54,8) | 95 (45,2) | 0 |
| Bolsa de ventilación pediátrica | 191 (90,1) | 12 (5,7) | 9 (4,2) |
| Aspirador de secreciones | 148 (70,5) | 45 (21,4) | 17 (8,1) |
| Sondas de aspiración | 160 (75,8) | 28 (13,3) | 23 (10,9) |
| Sonda Yankauer | 23 (11) | 82 (39) | 105 (50) |
| Laringoscopio y palas pediátricas. Tubos endotraqueales | 171 (81) | 32 (15,2) | 8 (3,8) |
| Mascarilla laríngea | 68 (32,1) | 112 (52,8) | 32 (15,1) |
| Desfibrilador | 198 (93,4) | 9 (4,2) | 5 (2,4) |
| Aguja intraósea pediátrica | 71 (33,6) | 123 (58,3) | 17 (8,1) |
| Cánula orofaríngea (Guedel) | 197 (92,9) | 8 (3,8) | 7 (3,3) |
| Manguito de presión arterial infantil | 202 (95,7) | 9 (4,3) | 0 |
| Equipos para canalización de vía intravenosa | 202 (95,7) | 6 (2,8) | 3 (1,4) |
| Tabla de dosis de medicación para edad/peso | 139 (65,9) | 65 (30,8) | 7 (3,3) |
| Hoja de caducidad y registro de medicación | 167 (79,1) | 19 (9) | 25 (11,8) |
| Material para atender una convulsión | 194 (91,9) | 14 (6,7) | 3 (1,4) |
| Material para atender una crisis de asma | 207 (98,1) | 3 (1,4) | 1 (0,5) |
| Material para atender una anafilaxia | 201 (95,3) | 8 (3,8) | >2 (0,9) |
| Material para atender una hipoglucemia | 196 (92,9) | 8 (3,8) | 7 (3,3) |
| Cursos de RCP o patología grave pediátrica | 121 (58,2) | 83 (39,9) | 4 (1,9) |

Un 98,6% dispone de toma de oxígeno en su centro de salud. Un porcentaje similar dispone de mascarilla o gafas para aplicar el oxígeno, y el 90,1% bolsa de ventilación pediátrica. El 99,1% tiene un pulsioxímetro, pero el 45,2% de los centros carece de sensor para lactantes.
Respecto al material para aspirar secreciones, disponen en su centro de aspirador el 70,5% de los encuestados, sondas de aspiración pediátricas un 75,8% y solo un 11% de sonda rígida tipo Yankauer. Hay que señalar que un 50% de los encuestados refería desconocer la existencia o no de esta última.
Con respecto a otros materiales, un desfibrilador está presente en los centros de trabajo del 93,4% de los encuestados, mientras que un laringoscopio y tubos endotraqueales de distintos tamaños en un 81%, y cánula orofaríngea de Guedel en el 92,9%. Por el contrario, solo dispone de mascarilla laríngea pediátrica un 32,1% y de aguja intraósea pediátrica en un 33,6%. El 95,7% afirmó que en su centro de trabajo había manguito de presión arterial infantil y equipos de perfusión para canalizar una vía periférica.
Un 65,9% refirió disponer en su centro de salud de hojas de dosis de medicación por peso. El registro de la medicación y sus fechas de caducidad está disponible para un 79,1%. Asimismo, un 9% señaló que su centro de salud carece de estas, y la existencia de este registro fue desconocida para un 11,8%.
Se proporcionan cursos formativos de RCP o patología grave de forma periódica en los centros o sectores de salud de un 58,2% de los encuestados, frente a un 39,9% que refiere que no los dispone y un 1,9% que lo desconoce.
Preguntados por su percepción personal acerca de si disponen de material para atender la patología grave más frecuente de los niños en sus centros, un 91,9% consideró disponer de material suficiente para atender una convulsión, un 98,1% para atender una crisis de asma, un 95,3% para atender una anafilaxia y un 92,9% para atender una hipoglucemia.
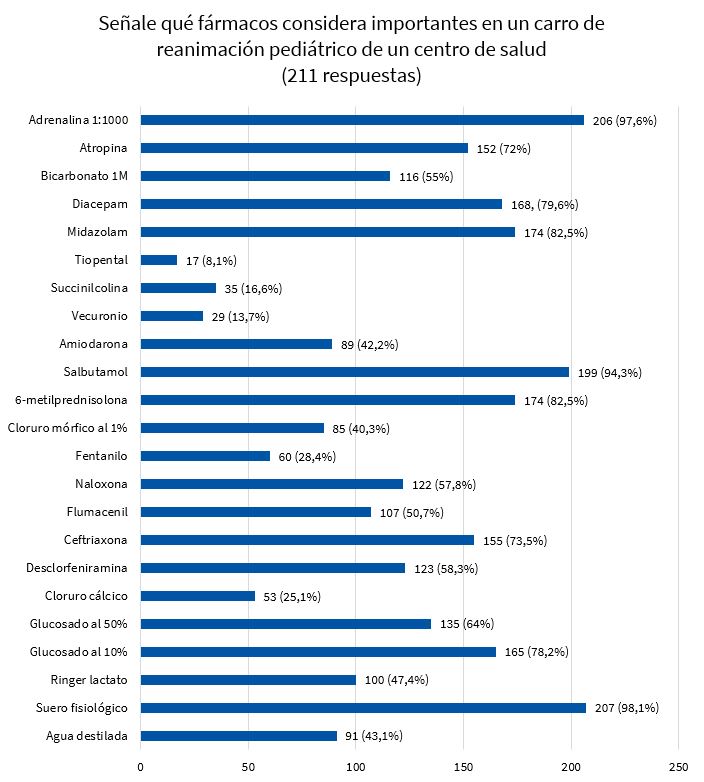
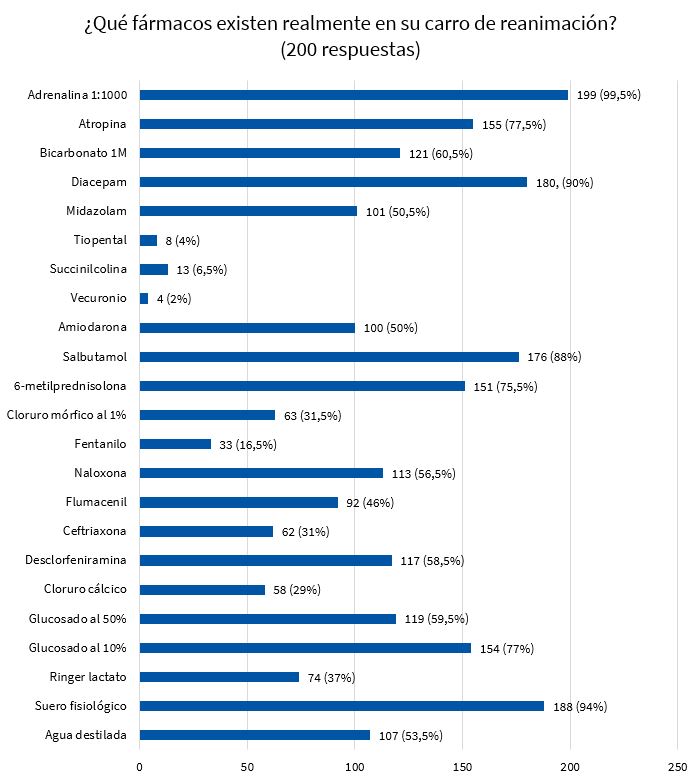
En las Figs. 1 y 2 se muestran las respuestas acerca de los fármacos (adrenalina, atropina, bicarbonato 1M, diazepam, midazolam, tiopental, succinilcolina, vecuronio, amiodarona, salbutamol, metilprednisolona, cloruro mórfico 1%, fentanilo, naloxona, flumacenil, ceftriaxona, dexclorfenilamina, cloruro cálcico, suero glucosado al 50 y al 10%, Ringer lactato, suero fisiológico, agua destilada) que los profesionales consideran que deben estar incluidos en un carro de paradas pediátrico y su disponibilidad real en sus respectivos centros de trabajo.
En este apartado cabe destacar los fármacos considerados como importantes por más del 80% de los encuestados fueron adrenalina 1:1000, salbutamol, diazepam o midazolam, metilprednisolona y suero fisiológico; mientras que menos del 30% consideraron necesario disponer de tiopental, succinilcolina, vecuronio, fentanilo y cloruro cálcico. Llama la atención que la ceftriaxona fue referida como importante por un 73,5%, pero solo disponían de ella un 31% de los participantes. Asimismo, el midazolam es importante para un 82,5% de los encuestados y existe en solo en un 50%, aunque un 90% tenía acceso a diazepam.
DISCUSIÓN
El presente estudio muestra que una proporción importante de profesionales de Atención Primaria no dispone en sus centros de trabajo de material específico para la atención de la PCR pediátrica1,2. La parada cardiorrespiratoria es infrecuente en Pediatría, pero se puede presentar tanto en el medio extrahospitalario como el intrahospitalario. Por ello, todos los centros sanitarios deben disponer de los medios materiales adecuados y los profesionales conocerlos y saber utilizarlos3,4. Sin embargo, como podemos ver en nuestros resultados, la mitad de los encuestados no dispone de un carro de paradas específico para paciente pediátrico, ni de un maletín para poder atender estos procesos fuera del centro de salud.
Dado que la etiología más frecuente de la PCR en Pediatría es respiratoria, esta no suele ocurrir de forma súbita, sino como consecuencia de un deterioro progresivo secundario a otros procesos (obstrucción de la vía aérea, neumonías, convulsiones prolongadas, sepsis…). El origen circulatorio de la parada pediátrica es menos frecuente que en el adulto. Asimismo, una gran diferencia del paciente pediátrico respecto del adulto es la gran variabilidad de peso de los pacientes, lo que hace que las dosis deban ser calculadas individualmente para cada paciente5,6. En situaciones de estrés para el personal sanitario, como es sin duda la PCR, es fácil poder cometer algún error en el cálculo de dosis de los fármacos. Por ello es recomendable, desde el punto de vista de la seguridad del paciente, disponer de hojas de dosificación recomendadas para los distintos rangos de peso y edad1,2. Sin embargo, en nuestro estudio, cerca de un tercio de los encuestados refieren no disponer de estas tablas o similares en su centro de trabajo. Por todo ello esta sería, a criterio de los autores, una acción de mejora simple y con gran incidencia sobre la calidad asistencial.
También existe un porcentaje no desdeñable de encuestados que desconoce la existencia de distintos materiales, lo cual, en caso de la atención al niño potencialmente grave, entorpece su asistencia. En el estudio realizado, un 8% desconoce si dispone de aguja intraósea pediátrica o aspirador de secreciones y hasta un 15% de mascarilla laríngea.
El material de RCP avanzada (desfibrilador, laringoscopio, aguja intraósea) no está disponible según un alto porcentaje de los encuestados. Hasta un 58,3% no dispone de aguja intraósea, un 15% de laringoscopio y tubos endotraqueales y un 4% de desfibrilador.
La formación y habilidades de los profesionales, el lugar físico donde se produce el evento, el número de profesionales y la existencia o no de los materiales necesarios para la asistencia influyen en la calidad de la asistencia sanitaria y la cadena de supervivencia. En nuestra muestra, solo un 58% asegura disponer de cursos formativos periódicos sobre RCP o patología grave pediátrica7,8.
En cuanto a la disponibilidad de los fármacos que se consideran importantes, llama la atención la carencia de un antibiótico como es la ceftriaxona, indicado ante la sospecha de una infección bacteriana invasiva9. Este fármaco solo está disponible para un 31% de los encuestados, lo que sin duda imposibilita en muchas ocasiones el inicio de la antibioterapia en la primera hora10.
Pese a estos resultados, la percepción de los encuestados fue que el grado de capacidad de respuesta ante un paciente crítico es alto, superior al 90% en los cuatro supuestos planteados: convulsión, asma, anafilaxia e hipoglucemia.
Nuestro estudio presenta una serie de limitaciones. La principal limitación es común a todos los estudios que incluyen encuestas autorrellenadas, el sesgo de participación, ya que los respondedores son sujetos más interesados en el objeto del estudio.
También es posible un sesgo de respuesta, ya que los sujetos pudieron modificar sus respuestas, intentando proporcionar las que creen que el investigador “espera obtener”. A su vez, en algunos casos las preguntas pueden no ser bien entendidas, lo que puede haber condicionado las respuestas. Además, al ser anónimas, es imposible descartar que algún participante haya respondido más de una vez. Para evitar esto último, en los correos recordatorios se especificó que no debía contestarse más de una vez, lo que hace menos probable que sucediera.
Otra limitación es que hay provincias ,como Aragón, Madrid y Cataluña, con más participantes y otras con muy pocos o ninguno, lo que puede distorsionar la realidad de los distintos centros de Atención Primaria.
CONCLUSIONES
A pesar de las importantes deficiencias tanto en el material pediátrico existente en los centros de Atención Primaria como en la formación del personal en cursos de RCP y patología grave pediátrica, la mayoría de los pediatras siente disponer de los medios necesarios para asistir la patología pediátrica más prevalente.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
DE: desviación estándar · PCR: parada cardiorrespiratoria · RCP: reanimación cardiopulmonar.
BIBLIOGRAFÍA
- Calvo Macías C, López-Herce Cid J, Carrillo Álvarez A, Burón Martínez E. Material del carro de reanimación cardiopulmonar pediátrica. An Pediatr (Barc). 2007;66:51-4.
- Fernández Fernández RI, Mateo Martínez M. Carro de urgencias pediátrico en Atención Primaria. Bol Pediatr. 2006;46:318-20.
- Calvo C, López-Herce J, Carrillo A, Burón E, Grupo Español de Reanimación Cardiopulmonar Pediátrica y Neonatal. Material de reanimación cardiopulmonar pediátrica en el carro de parada o mesa de reanimación. An Pediatr (Barc). 2000;52:258-60.
- Barcones Mingueza F. Material preciso para emergencias pediátricas. En: Calvo C (ed.). Emergencias pediátricas. Fundación EPES. Madrid: Ergon; 1999. p. 207-11.
- Calvo C, López-Herce J, Carrillo A, Burón E. Material de reanimación cardiopulmonar en Pediatría. En: Grupo Español de Reanimación Cardiopulmonar Pediátrica y Neonatal. Manual de reanimación cardiopulmonar avanzada pediátrica y neonatal. Madrid: Publimed; 2004. p. 165-71.
- European Resuscitation Council Guidelines for Resuscitation. Resuscitation. 2015;95:1-311.
- Calvo Macías C, Delgado Domínguez MA, García-Castrillo Riesgo L, López-Herce Cid J, Loscertales Abril M, Rodríguez Núñez A, et al. La formación cardiopulmonar pediátrica: cursos de reanimación cardiopulmonar básica y avanzada pediátrica y neonatal. An Esp Pediatr. 1996;44:2-6.
- Civantos Fuentes E, Rodríguez Núñez A, Iglesias Vázquez JA, Sánchez Santos L. Evaluación de la actuación de los pediatras de Atención Primaria en un escenario simulado de trauma pediátrico. An Pediatr (Barc). 2012;77:203-7.
- Guía de práctica clínica sobre el manejo de la enfermedad meningocócica invasiva. Ministerio de Sanidad, Servicios Sociales e Igualdad. Instituto Aragonés de Ciencias de la Salud; 2013. Guías de Práctica Clínica en el SNS: IACS N.º 2011/01. Disponible en www.guiasalud.es/GPC/GPC_525_EMI_ICS_compl.pdf
- Dellinger RP, Levy MM, Rhodes A, Annane D, Gerlach H, Opal SM, et al. Surviving sepsis campaign: international guidelines for management of severe sepsis and septic shock: 2012. Crit Care Med. 2013;41:580-637.
Comentarios
Este artículo aún no tiene comentarios.