Astrocitoma intramedular grado III en paciente de 21 meses de edad: descripción de un caso
Francisco Medrano Muñoza, A Garza Peñab
aMIR-Pediatría. Programa Multicéntrico del Instituto Tecnológico de Estudios Superiores de Monterrey. Secretaria de Salud del Estado de Nuevo León. México.
bNeurología Pediátrica. Centro Médico San José. Nuevo León. México.
Correspondencia: F Medrano. Correo electrónico: pancho.medrano@live.com.mx
Cómo citar este artículo: Medrano Muñoz F, Garza Peña A. Astrocitoma intramedular grado III en paciente de 21 meses de edad: descripción de un caso. Rev Pediatr Aten Primaria. 2015;17:e133-e139.
Publicado en Internet: 19-06-2015 - Número de visitas: 22580
Resumen
Los tumores del sistema nervioso central (SNC) representan el 15-20% de todas las neoplasias en la población pediátrica. Los tumores del cordón espinal son raros en la niñez y constituyen solo el 4-10% de todos los tumores primarios del SNC. Los tumores intramedulares son los menos comunes y constituyen alrededor del 35% de todos los tumores espinales en niños. Los astrocitomas son las neoplasias intramedulares más comunes presentándose hasta en un 75%, de estos, solo el 25% aproximadamente son de grado III. Con el fin de enfatizar sobre las presentaciones clínicas y métodos diagnósticos de esta enfermedad, se describen las manifestaciones clínicas así como el método diagnóstico de un astrocitoma intramedular grado III en un paciente femenino de 21 meses de edad.
Los tumores espinales en niños presentan una amplia gama de signos y síntomas clínicos, razón por la cual pueden representar un reto para la sospecha y el diagnóstico de la localización intramedular. Se recomienda tener un alto índice de sospecha al presentar síntomas neurológicos. La resonancia magnética simple y contrastada es el estudio de imagen de elección para las tumoraciones intramedulares. El único método para su diagnóstico y estatificación es la biopsia.
Palabras clave
● Astrocitoma intramedular ● Niño ● TumoraciónINTRODUCCIÓN
Los tumores del sistema nervioso central (SNC) representan el 15-20% de todas las neoplasias en la población pediátrica. Los tumores del cordón espinal son raros en la niñez y constituyen solo el 4-10% de todos los tumores primarios del SNC1, se reportan aproximadamente 10-30 casos en pacientes menores de tres años al año en Estados Unidos de Norte América2. La clasificación macroscópica de los tumores de cordón espinal, se basa en la localización y se divide en dos tipos: a) tumores extradurales, los cuales se localizan en el área entre las estructuras óseas y la duramadre, y b) tumores intradurales, los cuales se subdividen en extramedulares e intramedulares.
Los tumores intramedulares son los menos comunes y constituyen alrededor del 35% de todos los tumores espinales en niños. Los astrocitomas son la neoplasia intramedular más común, presentándose hasta en un 75%, de estos, solo el 25% aproximadamente son grado III1, según la clasificación de la Organización Mundial de la Salud (OMS).
Las localizaciones primarias del tumor espinal intramedular más común, según un estudio retrospectivo realizado de Constantini et al., en pacientes menores de tres años es: 18,5% cervical, 33% cervicotorácica y 48,1% torácica2.
Sin embargo, la edad más común de presentación en la edad pediátrica es en pacientes mayores de cinco años, pero en un estudio retrospectivo realizado en un centro de alta concentración para pacientes con tumoraciones en canal medular en Canadá, donde se incluyeron todos los niños menores de tres años con una tumoración en la médula espinal, realizado por Zeleer et al., se demuestra que la edad de presentación más común en este grupo de edad es entre los 13 y los 24 meses3.
El alto índice de sospecha es de vital importancia para realizar el diagnostico de cualquier tumoración en la médula espinal, dado que presentan una amplia gama de signos y síntomas clínicos, los cuales pueden variar de ser muy sutiles hasta ser muy llamativos, regularmente relacionándose a un peor pronóstico según el tamaño y localización dentro de la médula espinal. En el estudio realizado por Zeleer et al. en esta población pediátrica, los síntomas iniciales de las tumoraciones intramedulares son los siguientes: alteraciones en la marcha en un 72,7%, regresión del desarrollo en un 27,2%, movimientos anormales del ojo en el 9,1%, convulsiones en el 4,5%, lateralización de la cabeza en el 4,5%, vómitos recurrentes en el 4,5%, fallo de medro en el 4,5%, aumento del perímetro cefálico y dolor en el 0%3.
En el estudio realizado por Constantini et al. se mencionan los principales síntomas que observaron los padres de niños menores de tres años de edad que presentaron una tumoración intramedular antes del diagnóstico: dolor en el 42%, regresión motora en el 36%, alteraciones a la marcha en el 27%, torticolis en el 27%, escoliosis en el 24%, retraso en el desarrollo psicomotor en el 12%, retención urinaria en el 8% y otros en el 4%2.
Existe una escala utilizada exclusivamente para la evaluación funcional, según la clínica presentada en los pacientes con una tumoración intramedular, llamada McCormick modificada4.
Una vez realizado el diagnóstico de neoplasia intramedular por medio de imagen es necesario realizar una biopsia, y la frecuencia de los tipos histológicos encontrados dentro del estudio realizado por McGirth et al. fue la siguiente1: astrocitomas en un 75% (grado I en un 25%, grado II en un 33,3%, grado III en un 25% y grado IV en un 16%), gangliomas en un 12,5%, ependimomas en un 6,5% y gliomas en un 6,5%.
CASO CLÍNICO
Paciente del sexo femenino, sin antecedentes de importancia, de 21 meses de edad. Refiere la madre que inicia su padecimiento actual 11 días previos a su ingreso, al detectar de manera súbita alteración de la marcha, descrito como “arrastrando el pie izquierdo”; esto no le causaba pérdida del equilibrio, caída o inhabilidad para desplazarse. Así mismo, nota debilidad del brazo ipsilateral con disminución de los movimientos y discapacidad para manipular objetos, caracterizada por pasarlos a la otra mano, niega el poder localizar con exactitud si es de predominio proximal o distal; esto se presenta de manera constante, sin ceder, sin horario o calendario, sin atenuantes, sin exacerbantes o acompañantes.
A la exploración neurológica se encuentran funciones superiores preservadas, nervios craneales sin alteraciones, sistema sensorial –lo posible de valorar por la edad y cooperación del paciente– normal, a la inspección muscular se encuentran las cuatro extremidades simétricas y eutróficas con tono muscular sin alteraciones, la fase activa de las extremidades se encontró fuerza 3/5 en porcion distal y 4/5 en seccion proximal de hemicuerpo izquierdo y 5/5 en extremidades de hemicuerpo derecho. No presenta dificultad para mantener la bipedestación sin apoyo. La marcha se observa sin aumento de la base de sustentación, con una fase de contacto simetrica bilateral, pero con discreta rotación externa de todo el miembro pelvico izquierdo con caída del pie golpeando el suelo con toda la planta y sin aumento de la fase de oscilación, con movimientos asimétricos, acompañados de extensión incompleta de la rodilla izquierda. Puede realizar la marcha sin apoyo. Reflejos primitivos ausentes, Babinski negativo, reflejo braquioradial 2/4, bicipital 2/4, tricipital 2/4, rotulaino 2/4, aquileo 2/4 bilaterales. Rigidez nucal, signo de Brudsinski y signo de Kernig negativos.
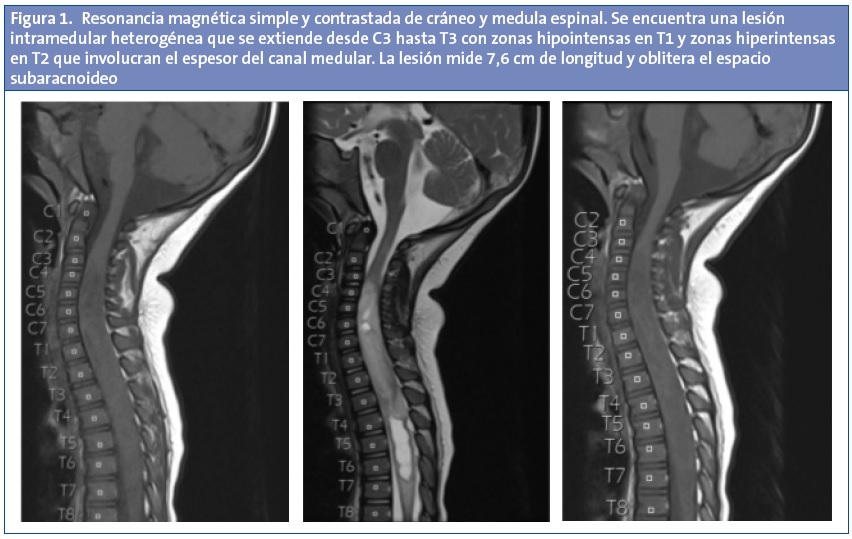
Se solicitan radiografías de columna y cadera, que se reportan como normales y se le solicita una tomografía computarizada (TC) simple de cráneo, sin encontrar datos radiográficos sugestivos del origen de la causa de la sintomatología, razón por la cual se le solicita una resonancia magnética (RM) simple y contrastada de cráneo y médula espinal, encontrándose una lesión intramedular heterogénea que se extiende desde C3 hasta T3 con zonas hipointensas en T1 y zonas hiperintensas en T2 que involucran el espesor del canal medular y la cual mide 7,6 cm de longitud y oblitera el espacio subaracnoideo (Fig. 1).
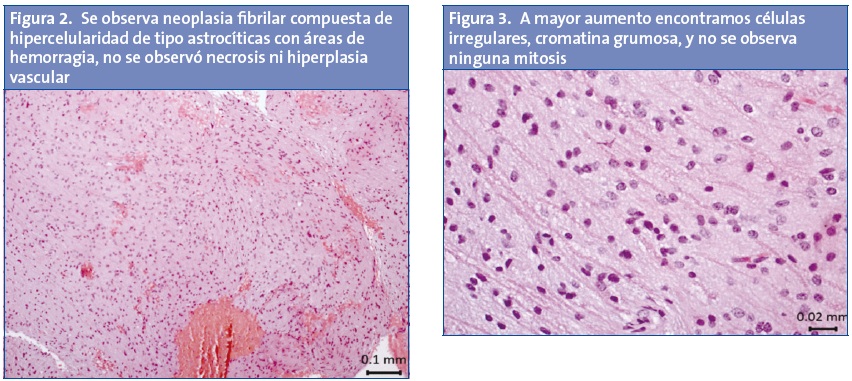
Se preparó a la paciente y se realizó biopsia, extrayéndose muestras para análisis por parte del Servicio de Patología, que observó neoplasia fibrilar compuesta de hipercelularidad de tipo astrocítica con áreas de hemorragia; no se observó necrosis ni hiperplasia vascular, se encontraron células irregulares, cromatina grumosa y no se observó ninguna mitosis, realizándose el diagnostico de astrocitoma fibrilar difuso grado II de la OMS de localización intramedular (Figs. 2 y 3).
Posteriormente se traslada la paciente a un centro especializado en la patología en los EE. UU., donde se realiza la extracción de la mayor cantidad de tumoración, aproximadamente un 80-90%, y se envía la muestra a patología donde se encuentran dos mitosis positivas, reclasificando la tumoración en un grado III de la OMS.
DISCUSIÓN
Por lo antes mencionado, los astrocitomas primarios intramedulares en la población pediátrica son una patología poco común, que puede pasar desapercibida por un tiempo indefinido.
Según la clasificación de McCormick modificada, nuestra paciente se puede clasificar en un grado II, dado el grado de incapacidad que presenta al momento de realizar el diagnóstico.
Es imperativo el alto índice de sospecha para poder llegar a un diagnóstico, sin embargo, en la actualidad no existe una clasificación realizada intencionadamente para la población pediátrica; la clasificación que actualmente existe y la más ampliamente usada es la de la Organización Mundial de la Salud (OMS), que se realizó con estudios en la población adulta, así que es necesario un mayor estudio de la presentación, tratamiento y pronóstico de esta patología en la edad pediátrica.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: OMS: Organización Mundial de la Salud; RM: resonancia magnética; SNC: sistema nervioso central; TC: tomografía computarizada.
BIBLIOGRAFÍA
- McGirt M, Chaichana K, Atiba A, Attenello F, Woodworth G, Jallo G. Neurological outcome after resection of intramedullary spinal cord tumors in children. Childs Nerv Syst. 2008;24:93-7.
- Constantini S, Houten J, Miller D, Freed D, Ozek M, Rorke L, et al. Intramedullary spinal cord tumors in children under the age of 3 years. J Neurosurg. 1996;85:1036-43.
- Zeleer S, Jeene D, Bartels U, Carret A, Crooks B, Eisentat D, et al. Spinal cord tumors in children under the age of 3 years: A retrospective Canadian review. Childs Nerv Syst. 2011;27:1089-94.
- Herkowitz H, Garfin S. Eismont F, Bell G, Balderston R. Intradural tumor. En: Rothman S. The Spine Expert Consult. 6.ª edición. Londres: Saunders; 2011. p. 1612-7.





