Vol. 28 - Num. 110
Notas clínicas
“Me duele la cabeza”: cuándo ir más allá
Judit Ibars Teixidóa, Pilar Román Deniaa, Paula Peris Ruizb, Sofía Zeballosa, Annabel Prigent Díaza
aPediatra. Servicio de Pediatría. Hospital del Mar. Barcelona. España.
bMédico de Familia. Servicio de Pediatría. Hospital del Mar. Barcelona. España.
Correspondencia: J Ibars. Correo electrónico: j.ibarsteixido@gmail.com
Cómo citar este artículo: Ibars Teixidó J, Román Denia P, Peris Ruiz P, Zeballos S, Prigent Díaz A. “Me duele la cabeza”: cuándo ir más allá . Rev Pediatr Aten Primaria. 2026;28:[en prensa].
Publicado en Internet: 12-05-2026 - Número de visitas: 776
Resumen
El síndrome de hipotensión intracraneal está causado por la fuga de líquido cefalorraquídeo (LCR) a través de la membrana dural, generando una cefalea ortostática. Se puede presentar de forma espontánea, iatrogénica o traumática, y en Pediatría se asocia en muchas ocasiones a conectivopatías. Se describe el caso de un niño de 8 años que, tras una caída, desarrolló cefalea occipital progresiva con vómitos y relación clara con la bipedestación. La resonancia magnética (RM) cráneo-medular confirmó la fuga de LCR a nivel lumbosacro. El tratamiento conservador con hidratación, cafeína y analgesia fue efectivo, y la evolución fue favorable.
En el control radiológico, se identificó un quiste de Tarlov, considerado un hallazgo incidental, pero posiblemente implicado en la fuga tras el trauma. El síndrome se explica por el desplazamiento del encéfalo y la dilatación vascular secundarios a la pérdida de LCR, lo que provoca dolor. La RM cráneo-medular es la prueba diagnóstica clave. El manejo inicial es conservador, reservando el parche hemático epidural para casos refractarios. Los quistes de Tarlov son sacos llenos de LCR que, aunque generalmente son asintomáticos, pueden causar síntomas neurológicos si comprimen estructuras nerviosas. Su origen es incierto, pudiendo ser congénitos o traumáticos, y su tratamiento varía según la sintomatología, desde medicación hasta cirugía.
Palabras clave
● Cefalea ortostática ● Hipotensión intracraneal ● Líquido cefalorraquídeo ● Quiste de TarlovINTRODUCCIÓN
La hipotensión intracraneal es una entidad en la que el paciente desarrolla cefaleas ortostáticas debido a una fuga de líquido cefalorraquídeo (LCR) a través de la membrana dural. Es más frecuente en adultos, especialmente en mujeres de mediana edad, que en la población pediátrica. Puede ser espontáneo, yatrogénico o traumático; los casos espontáneos en niños pueden asociarse a conectivopatías. Su prevalencia en Pediatría es desconocida, estimándose en 1/50 000 en adultos1.
CASO CLÍNICO
Niño de 8 años que acude a urgencias por una cefalea occipital de inicio progresivo en las últimas 12 horas, acompañada de vómitos ocasionales y sin otros signos de alarma. Niega fotofobia y sonofobia. Refiere una caída desde un metro de altura con contusión en zona lumbosacra hace 24 horas, sin traumatismo craneoencefálico. En urgencias, presenta constantes normales, y una exploración física y neurológica sin hallazgos. Se realiza analítica y fondo de ojo, que son normales, se administra sueroterapia intravenosa (IV) y se deja en observación. Ante la persistencia del dolor, se solicita TC craneal, que resulta anodino. Con analgesia e hidratación mejora clínicamente, por lo que es dado de alta. Reconsulta 24 horas después por reaparición de la cefalea, que se vuelve invalidante, con vómitos ocasionales. Esta vez refiere clara relación entre la cefalea y el ortostatismo. Se sospecha síndrome de hipotensión intracraneal secundario a fístula de LCR lumbosacra, por lo que se interconsulta con Neurología. Se inicia un tratamiento con hidratación IV, cafeína 2,5 mg/kg/día y analgesia, y se decide el ingreso hospitalario. Se realiza RM cráneo-medular, que confirma el diagnóstico (Figura 1). Se identifica una pequeña fuga de LCR a nivel epidural posterior S1-S2 (flechas azules) y restos hemáticos intradurales (flechas rojas), sin signos de hipotensión cerebral licuoral. El paciente mejora clínicamente a las 72 horas de tratamiento, es dado de alta y se programa un control radiológico a los 2 meses. En la RM de control (Figura 2), desaparece la colección sospechosa de fuga de LCR y se observa una estructura llena de LCR en el fondo de saco dural, compatible con quiste de Tarlov (flecha azul). Se interpreta el quiste como un hallazgo incidental, probablemente ya existente antes e implicado en la fuga de LCR tras la caída. Se deriva a Neurocirugía para seguimiento.
| Figura 1. Síndrome de hipotensión intracraneal |
|---|
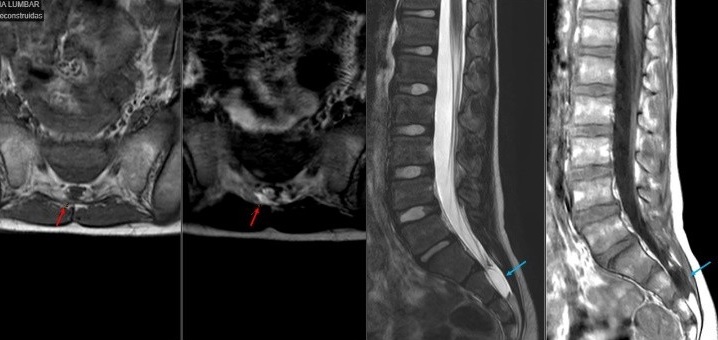 |

| Figura 2. Síndrome de hipotensión intracraneal |
|---|
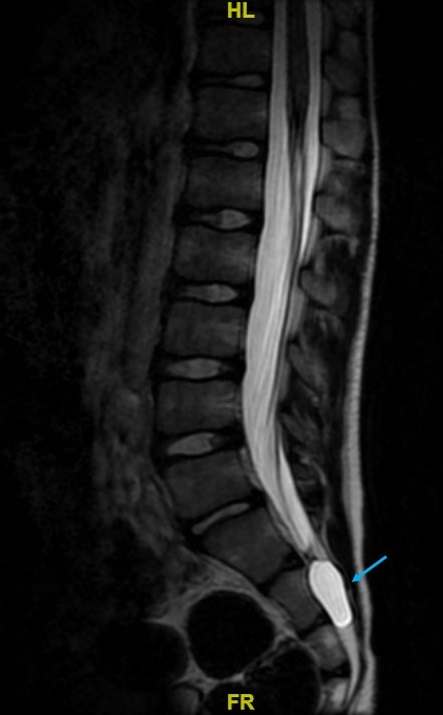 |

DISCUSIÓN
Existen varias teorías sobre la fisiopatología de la cefalea por hipotensión intracraneal. Una sugiere que la fuga de LCR provoca el desplazamiento caudal del encéfalo y la compresión de nociceptores. Otra teoría propone que la dilatación de los vasos intracraneales es la responsable de la cefalea, que se agrava con el ortostatismo. En casos espontáneos, se considera que una debilidad meníngea subyacente, más común en pacientes con conectivopatías, es lo que produciría la fuga de LCR2-4. Clínicamente, la fístula de LCR se manifiesta como cefalea ortostática que empeora con la bipedestación y mejora al acostarse. Suele ser holocraneal o suboccipital bilateral. Algunos pacientes presentan tinnitus o hipoacusia5. El diagnóstico es fundamentalmente clínico, especialmente si existe un evento desencadenante. La prueba de elección es la RM cráneo-medular, que puede mostrar realce meníngeo o evidencia directa de fuga de LCR1,5. En casos leves y sin complicaciones, se recomienda un tratamiento conservador: reposo en cama con posición Trendelemburg, hidratación, analgesia y cafeína oral. El uso de corticoides por vía IV, como la hidrocortisona, es controvertido. Solo en los casos refractarios se recurre al parche hemático epidural, realizado por anestesiología. Los quistes de Tarlov son sacos llenos de LCR, habitualmente localizados en la región caudal de la columna. Suelen ser asintomáticos, pero pueden causar clínica si comprimen raíces nerviosas, produciendo dolor lumbar, ciática, incontinencia urinaria, cefalea, estreñimiento, disfunción sexual o hipoestesias en las extremidades inferiores. Su origen es incierto, aunque existen diversas teorías, desde debilidades congénitas de la dura madre, hasta un origen traumático tras punciones raquídeas. En algunos casos, cuando hay un traumatismo en la región, los quistes asintomáticos pueden volverse sintomáticos debido a una inflamación y un acúmulo del LCR en el lugar. El diagnóstico es por técnicas de imagen (RM o TC). El tratamiento depende de si se dan síntomas de forma persistente, que en ese caso puede ser médico (con AINE, corticoides, o gabapentina) o quirúrgico, con la extirpación del quiste6.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Todos los autores han contribuido de forma equivalente en la elaboración del manuscrito publicado. Los autores han remitido un formulario de consentimiento de los padres/tutores para publicar información de su hijo/a.
Presentación previa en Reunión de la Sociedad Española de Urgencias de Pediatría (SEUP) en mayo de 2025 en Sevilla. La versión actual, publicada en esta revista, es más elaborada y completa, con una revisión extensa de bibliografía y desenlace del caso.
ABREVIATURAS
AINE: antiinflamatorio no esteroideo · IV: intravenosa · LCR: líquido cefalorraquídeo · RM: resonancia magnética · TC: tomografía computarizada.
BIBLIOGRAFÍA
- Özge A, Bolay H. Intracranial hypotension and hypertension in children and adolescents. Curr Pain Headache Rep. 2014;18:430. https://doi.org/10.1007/s11916-014-0430-7
- Schievink WI. Spontaneous spinal cerebrospinal fluid leaks and intracranial hypotension. JAMA. 2006;295:2286-96. https://doi.org/10.1001/jama.295.19.2286
- Schievink WI, Maya MM, Louy C, Moser FG, Sloninsky l. Spontaneous intracranial hypotension in childhood and adolescence. J Pediatr. 2013;163:504-10. https://doi.org/10.1016/j.jpeds.2013.01.055
- Syed NA, Mirza FA, Pabaney AH, Rameez-ul-Hassan. Pathophysiology and management of spontaneous intracranial hypotension: a review. J Pak Med Assoc. 2012;62:51-5. https://pubmed.ncbi.nlm.nih.gov/22352103/
- Pistacchi M, Pezzato A, Rudà R, Gioulis M, Contin F, Fragiacomo F, Marsala SZ. Spontaneous intracranial hypotension: a case series and literature review. Folia Neuropathol. 2023;61:225-34. https://doi.org/10.5114/fn.2023.126209
- Genetic and Rare Diseases Information Center (GARD). Quiste de Tarlov. Bethesda (MD): National Center for Advancing Translational Sciences (NCATS); 2018 [en línea] [consultado el 12/03/2026]. Disponible en https://rarediseases.info.nih.gov/espanol/12006/quiste-de-tarlov




