Vol. 28 - Num. 109
Notas clínicas
Onicomicosis blanca superficial en Pediatría: un desafío diagnóstico y terapéutico
Ana M.ª Escalona Gil

aServicio de Pediatría. Hospital Universitario Infanta Leonor. Hospital Universitario La Moraleja. Madrid. España.
bServicio de Pediatría. Hospital Universitario La Zarzuela. Aravaca. Madrid. España.
cServicio de Pediatría. Hospital Universitario La Moraleja. Hospital Infantil Universitario Niño Jesús. Madrid. España.
dPediatra. CS Elena Ginel Díez. Salamanca. España.
Correspondencia: AM Escalona. Correo electrónico: anaescal56@gmail.com
Cómo citar este artículo: Escalona Gil AM, Jiménez Domínguez A, Martín Galache M, García García JE. Onicomicosis blanca superficial en Pediatría: un desafío diagnóstico y terapéutico . Rev Pediatr Aten Primaria. 2026;28:55-60. https://doi.org/10.60147/52479f41
Publicado en Internet: 13-01-2026 - Número de visitas: 4703
Resumen
Las onicomicosis constituyen una infección fúngica infrecuente en la población pediátrica. Sin embargo, en los últimos años se ha objetivado un incremento en su incidencia. En consecuencia, el pediatra de Atención Primaria debe estar familiarizado con las diversas formas de presentación de las onicomicosis, así como con sus métodos diagnósticos y terapéuticos.
Dentro del grupo de las onicomicosis, se encuentra la onicomicosis blanca superficial, un subtipo particularmente infrecuente en la infancia. Por este motivo, resulta fundamental reconocer sus características clínicas y realizar un adecuado diagnóstico diferencial con otras entidades que cursen con manifestaciones similares.
Presentamos el caso clínico de un varón diagnosticado de onicomicosis blanca superficial, para dar a conocer su abordaje diagnóstico y terapéutico.
Palabras clave
● Infección fúngica ungueal ● Onicomicosis ● Onicomicosis blanca superficialINTRODUCCIÓN
Las onicomicosis representan una infección fúngica infrecuente en la población pediátrica. Su prevalencia varía significativamente en función del país y la metodología de estudio empleada. En España, los estudios realizados sitúan la prevalencia entre 0,2 y 2,6%1 en menores de 16 años. No obstante, se ha observado un incremento progresivo de su incidencia en las últimas décadas, asociado a factores ambientales y conductuales, como el uso de calzado sintético oclusivo, la exposición a piscinas públicas y vestuarios comunes, así como la transmisión de la infección por contacto con familiares afectados2.
Debido al aumento en la incidencia de esta patología, resulta primordial por parte del pediatra de Atención Primaria el conocimiento de las distintas formas de presentación clínica de las onicomicosis, así como sus factores predisponentes y principales agentes etiológicos. El conocimiento de estos aspectos permitirá realizar una adecuada aproximación diagnóstica inicial y la identificación precoz de aquellos casos que precisan de valoración por el especialista en Dermatología.
La onicomicosis blanca superficial constituye un subtipo poco frecuente en la infancia1. Por este motivo, es fundamental el reconocimiento de sus características clínicas distintivas y la realización de un adecuado diagnóstico diferencial con otras entidades clínicamente similares, dado que el abordaje terapéutico inicial difiere significativamente respecto a otros subtipos de onicomicosis.
Además, es esencial comprender los métodos diagnósticos disponibles para conocer el agente etiológico responsable y determinar el tratamiento más adecuado3.
El tratamiento empleado depende de la severidad de la infección y del número de uñas afectadas. Este incluye el uso de antifúngicos tópicos y, en determinados casos, la administración de tratamiento antifúngico oral. Además, una adherencia terapéutica y el mantenimiento de medidas de higiene adecuadas son imprescindibles para prevenir recurrencias3.
CASO CLÍNICO
Se presenta el caso clínico de un varón de 9 años, sin antecedentes de interés, que acudió a la consulta de Atención Primaria por la aparición de lesiones blanquecinas en la región ungueal, acompañadas de fragilidad distal. La afectación se localizaba en el tercer y cuarto dedo del pie derecho, sin asociar dolor, prurito ni antecedente traumático previo. No se identificaron carencias nutricionales.
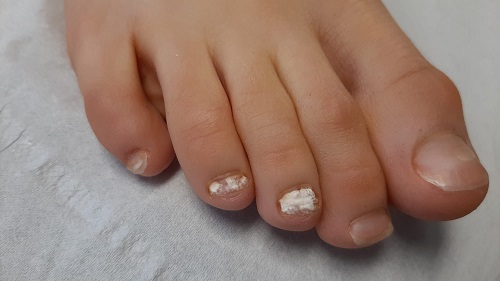
En la exploración física se identificaron lesiones de aspecto blanquecino y opaco, similares a tiza o yeso, con consistencia friable, localizadas en la porción dorsal de la placa ungueal. Estas alteraciones se acompañaban de pérdida del brillo habitual de la lámina ungueal y onicolisis en el borde libre distal (Figura 1). No se objetivó eritema en la región periungueal ni se detectaron otras lesiones similares en el resto de la superficie corporal.
| Figura 1. Paciente de 9 años. Onicomicosis. Lesiones blanquecinas y opacas, de aspecto similar a tiza, en la porción dorsal de la placa ungueal |
|---|
 |

Ante la sospecha clínica de onicomicosis blanca superficial, se realizó una interconsulta mediante teleconsulta con el servicio de Dermatología, aportando fotografías de las uñas afectadas. Se recomendó la toma de las muestras para cultivo y el inicio de tratamiento dirigido según los resultados. En el cultivo se aislaron colonias de Trichophyton rubrum, confirmando el diagnóstico de onicomicosis.
El tratamiento inicial consistió en la aplicación tópica de ciclopirox olamina al 8% en forma de laca de uñas4. También se incidió en la importancia de mantener una adecuada higiene, recomendando mantener las uñas limpias y bien recortadas.
A los tres meses del inicio del tratamiento, se contactó con el paciente para valorar la evolución y se constató una mala adherencia terapéutica. El tratamiento tópico había sido administrado de forma irregular. Persistían las lesiones blanquecinas y opacas en las placas ungueales los dedos tercero y cuarto, y habían aparecido nuevas lesiones de características similares en la uña del quinto dedo. Dada la evolución clínica, se insistió en la importancia de mantener una adecuada higiene y adherencia terapéutica, y se inició tratamiento con tioconazol y bifonazol tópicos durante 6 meses5.
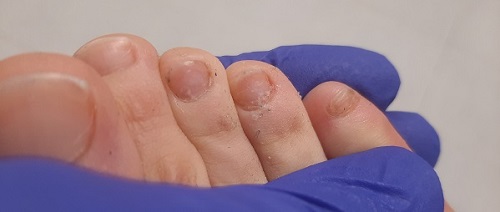
Tras el cambio del tratamiento, se observó una mejoría progresiva en la exploración física (Figura 2), con la desaparición completa de las lesiones a los 6 meses del inicio del tratamiento.
| Figura 2. Paciente de 9 años. Onicomicosis. Mejoría de las lesiones blanquecinas y opacas, con persistencia de algunos restos en las placas ungueales del tercer, cuarto y quinto dedo del pie |
|---|
 |

DISCUSIÓN
La onicomicosis blanca superficial, también denominada leuconiquia tricofítica, representa entre el 1,5 y el 7%6 de todos los casos de onicomicosis, según diversas series publicadas.
Se caracteriza por la afectación de la capa superficial de la lámina ungueal, con posible progresión hacia capas más profunda en los casos avanzados7.
Clínicamente, se manifiesta como leuconiquia en forma de lesiones blancas, opacas y bien delimitadas, localizadas en la superficie dorsal de la placa ungueal. Estas áreas blancas son blandas y friables y, debido a la mínima penetración en la placa ungueal, producen escamas al rasparse con curetaje suave o bisturí7.
Los dermatofitos constituyen los agentes etiológicos más comunes, siendo T. rubrum, T. mentagrophytes y T. interdigitale los agentes etiológicos más frecuentemente implicados3,8,9.
El diagnóstico es, en la mayoría de los casos, fundamentalmente clínico, mediante una anamnesis y exploración física adecuadas. Es imprescindible un examen sistemático de todas las uñas y la piel para descartar la presencia de otros signos que orienten el diagnóstico hacia afecciones cutáneas que puedan cursar con distrofia ungueal de origen no infeccioso, evitando de este modo errores diagnósticos y retrasos terapéuticos3.
En el estudio de esta entidad, es esencial escarificar la superficie ungueal para obtener una muestra adecuada de la porción más superficial de la lámina ungueal. En caso de existir supuración, se debe recoger la muestra mediante una torunda estéril10.
Si la lesión se encuentra localizada en los pies, es necesario explorar los espacios interdigitales y tomar muestras de estas zonas (sobre todo del cuarto espacio interdigital). También es común el aislamiento del hongo en zonas hiperqueratósicas del pie, como en el talón10.
El diagnóstico microbiológico puede realizarse mediante el examen microscópico directo de hifas o esporas en la muestra ungueal tras la fijación con hidróxido de potasio, y mediante el cultivo se puede identificar al agente etiológico causal. No obstante, aunque la combinación de ambas pruebas se ha considerado el gold standard en los últimos años, su sensibilidad es baja, con una tasa de falsos negativos que oscila entre el 15 y el 80%11, y actualmente no existe consenso sobre la combinación de pruebas diagnósticas más adecuada para mejorar la sensibilidad y la especificidad11.
Con respecto al tratamiento de las onicomicosis, la terapia tópica puede considerarse en aquellos casos con afectación inferior al 50% de la superficie ungueal, sin compromiso de la matriz y si el número de uñas afectadas es inferior a tres12. En la onicomicosis blanca superficial, este abordaje suele ser suficiente debido a la naturaleza superficial de la infección12.
No obstante, la prolongada duración del tratamiento tópico puede dificultar la adherencia terapéutica y, en determinados casos, particularmente si la infección es causada por hongos no dermatofitos, puede ser preciso el tratamiento con antifúngicos sistémicos12.
Es importante considerar que la tasa de respuesta al tratamiento tópico en los niños es superior a la de los adultos, y puede ser eficaz incluso en casos de afectación ungueal difusa, debido a que la lámina ungueal es más delgada, lo que permite una mejor penetración de los antifúngicos tópicos. Además, la mayor velocidad de crecimiento ungueal contribuye a una recuperación más rápida13.
Entre las diversas opciones de terapias tópicas, encontramos ciclopirox y amorolfina en forma de laca de uñas, ya que las soluciones o ungüentos no se diseminan adecuadamente por la placa ungueal10.
Ciclopirox presenta actividad antifúngica de amplio espectro contra T. rubrum, S. brevicaulis y algunas especies de Candida14. Se emplea en forma de laca de uñas al 8% y debe aplicarse sobre la uña afectada, el lecho ungueal, el hiponiquio y la superficie interna de la placa ungueal.
Su pauta de administración consiste en una aplicación cada 48 horas durante el primer mes. Posteriormente, se reduce a dos aplicaciones semanales durante el segundo mes y, a partir del tercer mes, se aplica una vez por semana hasta completar el tratamiento10. Este tratamiento debe complementarse con la limpieza de la uña con alcohol una vez por semana y la retirada periódica de la parte libre infectada. Es necesario mantener el tratamiento hasta la normalización de la uña, sin superar los 6 meses de tratamiento10.
En cuanto a la amorolfina, presenta actividad fungicida contra C. albicans y T. mentagrophytes, y está disponible en forma de laca de uñas al 5%14.
Este tratamiento debe aplicarse una vez por semana, tras limar la superficie de la uña y limpiarla con alcohol. La duración del tratamiento varía según la localización de la onicomicosis: en las uñas de las manos, el tratamiento suele durar aproximadamente 6 meses, mientras que en las uñas de los pies se prolonga hasta 9 y 12 meses13.
No existen ensayos directos que comparen los diversos tratamientos tópicos para la onicomicosis. No obstante, se ha observado que las tasas de curación con ciclopirox suelen ser inferiores a las de la amorolfina15.
Aunque los agentes terapéuticos más frecuentemente empleados son los anteriores, otras alternativas terapéuticas, como el efinaconazol, también han demostrado eficacia13.
En general, la terapia tópica para las onicomicosis presenta un buen perfil de tolerabilidad. Los efectos adversos son poco frecuentes y, en su mayoría, leves, siendo los más habituales el eritema periungueal en el sitio de aplicación y cambios temporales en las uñas los más habituales13.
Resulta fundamental asegurar una adecuada adherencia terapéutica de la terapia tópica pautada antes de iniciar el tratamiento farmacológico oral, para evitar posibles efectos adversos derivados del mismo. No obstante, si existe fracaso del tratamiento tópico, debe emplearse el tratamiento farmacológico oral13.
Los principales fármacos sistémicos empleados para el tratamiento de las onicomicosis en Pediatría son la terbinafina y el itraconazol, destacando la terbinafina por su eficacia y perfil de seguridad16. Este fármaco presenta actividad fungicida frente a dermatofitos y a especies de Candida14. Se emplean dosis de 62,5 mg diarios en niños con peso inferior a 20 kg, 125 mg diarios en aquellos con peso comprendido entre los 20 y 40 kg, y 250 mg diarios si el peso es superior a los 40 kg12. Debe mantenerse el tratamiento durante 6 semanas si existe afectación de las uñas de las manos y 12 semanas en caso de afectación de las uñas de los pies10. Entre los efectos secundarios más frecuentes de su uso se encuentran los efectos gastrointestinales (náuseas, diarrea) y dermatológicos (urticaria)12. Por otro lado, el itraconazol presenta actividad frente a dermatofitos y especies de Candida. Las dosis utilizadas son de 3-5 mg/kg en dosis única diaria durante 3-6 meses si el agente etiológico pertenece al género Candida; en aquellos casos de onicomicosis causadas por dermatofitos, debe emplearse la misma dosis diaria y mantenerse durante 8 semanas si existe afectación de las uñas de las manos, y 12 semanas en caso de afectación de las uñas de los pies12. Debe emplearse con precaución en neonatos, en niños con disfunción ventricular y si existe afectación hepática, por posibles efectos adversos a dichos niveles14.
CONCLUSIONES
Aunque la prevalencia de onicomicosis en la población pediátrica es baja, se ha observado un incremento progresivo en su incidencia en los últimos años7.
Los pediatras de Atención Primaria deben conocer su forma de presentación clínica, así como los agentes etiológicos más frecuentes, para poder realizar un abordaje diagnóstico precoz e instaurar el tratamiento adecuado de forma temprana, evitando así la extensión de la infección y el desarrollo de distrofia ungueal3.
La presencia de lesiones blanquecinas en la superficie de la placa ungueal, de consistencia blanda y extensión progresiva, debe hacernos sospechar el diagnóstico de onicomicosis blanca superficial7.
Es importante asegurar el adecuado cumplimiento terapéutico y la confirmación diagnóstica en aquellos casos de evolución tórpida, mediante el cultivo de la muestra ungueal, examen microscópico directo tras fijación con hidróxido de potasio y, en algunos casos, el diagnóstico anatomopatológico de la muestra11.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Todos los autores han contribuido de forma equivalente en la elaboración del manuscrito publicado.
Los autores han remitido un formulario de consentimiento de los padres/tutores para publicar información de su hijo/a.
BIBLIOGRAFÍA
- Rodríguez-Pazos l, Pereiro-Ferreirós MM, Pereiro M Jr, Toribio J. Onychomycosis observed in children over a 20-year period. Mycoses. 2011;54(5):450-3. Disponible en: http://dx.doi.org/10.1111/j.1439-0507.2010.01878.x
- Solís-Arias MP, García-Romero MT. Onychomycosis in children: a review. Int J Dermatol. 2017;56:123-30. Disponible en: https://doi.org/10.1111/ijd.13392
- Del Pozo Losada J, Rodríguez López-Sangil A. Onicomicosis. Barcelona: Elsevier España SLU; 2023 [en línea] [consultado el 09/01/2026]. Disponible en www.fisterra.com/guias-clinicas/onicomicosis/
- Alfaro SD, González FC. Onicomicosis pediátrica: actualización y manejo. Rev Chil Pediatr. 2020;91(1):131-8. http://dx.doi.org/10.32641/rchped.v91i1.1309
- Gupta AK, Taylor D. Pediatric dermatophyte onychomycosis: a review. Int J Dermatol. 2025;64(3):465-72. https://doi.org/10.1111/ijd.17495
- Yu G, Wang J. Superficial white onychomycosis due to Trichophyton rubrum in a two-year-old child. Indian J Dermatol Venereol Leprol. 2013;79:269.
- Wollina U, Nenoff P, Haroske G, Haenssle HA. Onychomycosis: epidemiology, clinical features, and diagnosis. En: UpToDate [en línea] [consultado el 09/01/2026]. Disponible en www.uptodate.com/contents/onychomycosis-epidemiology-clinical-features-and-diagnosis
- Nenoff P, Reinel D, Mayser P, Abeck D, Bezold G, Bosshard PP, et al. S1 guideline onychomycosis. J Dtsch Dermatol Ges. 2023;21(6):678-92. http://dx.doi.org/10.1111/ddg.14988
- Leung AKC, Lam JM, Leong KF. Onychomycosis: an updated review. Recent Pat Inflamm Allergy Drug Discov. 2020;14(1):32-45. https://doi.org/10.2174/1872213X13666191026090713
- Ramírez CE, Saucedo MEE, Arenas GR. Onicomicosis en pacientes pediátricos. Enf Infec Microbiol. 2019;39(1):28-35.
- Pihet M, Le Govic Y. Reappraisal of conventional diagnosis for dermatophytes. Mycopathologia. 2017;182:169-80. https://doi.org/10.1007/s11046-016-0071-y
- Conejo Fernández AJ, Martínez Chamorro MJ, Alfayate Miguélez S. Dermatofitosis o tiñas. En: Guía ABE [en línea] [consultado el 09/01/2026]. Disponible en https://www.guia-abe.es/temas-clinicos-dermatofitosis-o-tinas
- Goldstein AO, Bhatia N. Onychomycosis: management. En: UpToDate [en línea] [consultado el 09/01/2026]. Disponible en www.uptodate.com/contents/onychomycosis-management
- Ameen M, Lear JT, Madan V, Mohd Mustapa MF, Richardson M. British Association of Dermatologists’ guidelines for the management of onychomycosis 2014. Br J Dermatol. 2014;171(5):937-58. http://dx.doi.org/10.1111/bjd.13358
- Crawford F, Hollis S. Topical treatments for fungal infections of the skin and nails of the foot. Cochrane Database Syst Rev. 2007;(3):CD001434.
- Gupta AK, Mays RR, Versteeg SG, Piraccini BM, Takwale A, Shemer A, et al. Global perspectives for the management of onychomycosis. Int J Dermatol. 2019;58(10):1118-29. https://doi.org/10.1111/ijd.14346




