Vol. 27 - Num. 107
Originales
Análisis de las derivaciones por fimosis a atención especializada. ¿Qué sucede después?
Sara Fuentes Carreteroa, Carme Grande Moreillob, Alicia Arranz Martíc, Paula Salcedo Arroyod, Elena Robert Gilc, M.ª Esperanza Martín Castilloc, Nerea Vicente Sáncheze
aServicio de Cirugía Pediátrica. Hospital Universitario MútuaTerrasa. Terrasa. Barcelona. España.
bServicio de Cirugía Pediátrica. Hospital Universitario Mútua de Terrassa. Consorci Sanitari Alt Penedès i Garraf. Sant Pere de Ribes. Barcelona. España.
cServicio de Pediatría. Hospital Universitario MútuaTerrasa. Terrasa. Barcelona. España.
dServicio de Cirugía Pediátrica. Hospital Universitario MútuaTerrasa. Consorcio Sanitario de Terrassa. Terrasa. Barcelona. España.
eServicio de Cirugía Pediátrica. Hospital Universitario MútuaTerrasa. Terrasa. Centro Hospitalario de Manresa. Fundación Althaia. Manresa. Barcelona. España.
Correspondencia: S Fuentes. Correo electrónico: sfuentes@mutuaterrassa.cat
Cómo citar este artículo: Fuentes Carretero S, Grande Moreillo C, Arranz Martí A, Salcedo Arroyo P, Robert Gil E, Martín Castillo ME, et al. Análisis de las derivaciones por fimosis a atención especializada. ¿Qué sucede después? . Rev Pediatr Aten Primaria. 2025;27:237-43. https://doi.org/10.60147/2d10de96
Publicado en Internet: 29-08-2025 - Número de visitas: 8112
Resumen
Introducción: las derivaciones por fimosis a Cirugía Pediátrica son relativamente frecuentes. Suponen un importante número de pacientes que requieren una valoración hospitalaria. Dado que en la fimosis fisiológica asintomática la tendencia actual es un manejo conservador, nos planteamos analizar las características de estas derivaciones y el resultado final de la valoración quirúrgica.
Métodos: se seleccionó una muestra aleatoria de derivaciones a la consulta de Cirugía Pediátrica por fimosis entre los años 2019 y 2022. Se analizaron características del paciente, motivo de la derivación y el resultado posterior de la visita.
Resultados: se incluyeron 392 derivaciones. La edad media fue de 5,8 años. El 40,6% eran niños menores de 4 años. Un 79% de los casos no tenían sintomatología en relación con la fimosis. Un total de 24 pacientes (6,2%) se diagnosticaron de balanitis xerótica obliterante. Solo en un 25% de casos se indicó cirugía en una primera visita. La posibilidad de alta o seguimiento sin tratamiento activo fue significativamente mayor en menores de 6 años.
Conclusiones: la mayoría de los niños remitidos a Cirugía Pediátrica en el periodo analizado tenían fimosis fisiológica sin síntomas y solo en una cuarta parte de los pacientes valorados se indicó cirugía en la primera consulta. Para optimizar recursos y seguir las recomendaciones vigentes se podría plantear potenciar la información a familias y profesionales sobre cuidados del prepucio sano y manejo conservador de la fimosis y reservar derivaciones para casos sintomáticos o que no se resuelvan antes de la edad prepuberal.
Palabras clave
● Balanitis ● Fimosis ● Urología pediátricaINTRODUCCIÓN
Las derivaciones por fimosis se encuentran entre las más frecuentes en Cirugía Pediátrica. En las últimas guías europeas de Urología se insiste en que la fimosis fisiológica tiene margen de resolución espontánea durante la edad pediátrica, por lo que el tratamiento, tópico con corticoides o quirúrgico, se reserva para niños con fimosis patológica o sintomatología asociada1-3.
Estudios en países de nuestro entorno reflejan unas tasas de circuncisión más elevadas que la prevalencia estimada de fimosis por edad4,5. Si bien es cierto que las molestias o complicaciones del prepucio en la edad adulta no son deseables, hay un amplio margen de maniobra para tratar la fimosis fisiológica que no se resuelve espontáneamente antes de llegar al periodo puberal. El tratamiento tópico con corticoide en crema, que se puede instaurar desde Atención Primaria, tiene una alta tasa de eficacia6. Existen diferentes pautas igualmente efectivas que se pueden aplicar como primera opción cuando es preciso tratar la fimosis; idealmente cuando el niño colabora para su aplicación7. Incluso en los casos de respuesta parcial, la disminución del grado de fimosis permite una cirugía más conservadora tipo prepucioplastia en lugar de una circuncisión si los padres están de acuerdo. De esta forma, las derivaciones a atención especializada son fundamentales en casos seleccionados, aunque no siempre van a ser pacientes en los que se indique cirugía: la valoración por el especialista puede ser necesaria para información y refuerzo a los padres o para toma de decisiones en pacientes complejos o con sospecha de anomalías asociadas. Además, en el paciente con fimosis patológica o sintomática la opción quirúrgica deberá considerarse desde el primer momento; así como en niños con sospecha de balanitis xerótica obliterante8. En estos casos, el diagnóstico precoz clínico es fundamental. El aspecto del prepucio cicatricial es totalmente opuesto al de la mucosa sana del prepucio fimótico fisiológico. La piel se encuentra engrosada, blanquecina, puede presentar fisuras, y la mucosa no asoma por el orificio al intentar retraer. Es importante iniciar el tratamiento con corticoide tópico e identificar la afectación glandal y la estenosis de meato que puede asociarse en los casos más severos, además de la valoración por Cirugía8.
Por otra parte, la evaluación clínica de los niños con fimosis en atención especializada requiere una cita presencial en el hospital de referencia, lo que supone algunas desventajas como: permisos de trabajo y de escuela, coste asociado al uso del recurso en cuestión y un componente de preocupación en los padres que visitan al cirujano; cuando niños de corta edad con fimosis fisiológica asintomática probablemente no precisen intervención9.
Un estudio realizado en Reino Unido en 2022 apunta como posible área de mejora la reducción de las derivaciones por fimosis a Cirugía a aquellos casos sintomáticos o con fimosis patológica, o en el niño de más edad en el que el tratamiento tópico haya fracasado9.
El objetivo de este estudio es evaluar los datos en nuestro medio sobre las derivaciones a Cirugía Pediátrica por fimosis y síntomas prepuciales para analizar las indicaciones de derivación y la evolución posterior, así como proponer áreas de mejora en el circuito de manejo de estos pacientes.
MATERIAL Y MÉTODOS
Es un estudio descriptivo transversal. Se ha analizado una muestra seleccionada mediante aleatorización simple de derivaciones desde Atención Primaria a Cirugía Pediátrica por fimosis de niños entre 0 y 14 años entre los años 2019 y 2022 en nuestro centro.
Se incluyeron todos los subgrupos de codificación de fimosis de niños entre 0 y 14 años derivados desde Atención Primaria a Cirugía Pediátrica. Los criterios de exclusión fueron: derivación concomitante por otra patología asociada, derivaciones exclusivamente por frenillo peneano corto, presencia de anomalías urogenitales congénitas y derivaciones por motivos religiosos.
Las variables recogidas fueron: demográficas generales (edad y antecedentes); variables sobre la fimosis (grado según la clasificación de Meuli, tratamiento previo recibido y sintomatología); y el resultado de la visita con Cirugía Pediátrica (tratamiento recibido y evolución posterior). La clasificación de Meuli se refleja en la Tabla 1.
| Tabla 1. Clasificación de la fimosis de Meuli | |
|---|---|
| Grado | Descripción |
| Grado 0 | Prepucio completamente retráctil sin anillo fimótico. No fimosis |
| Grado 1 | Retracción completa con leve anillo fimótico |
| Grado 2 | Retracción parcial con exposición del meato uretral, anillo estrecho |
| Grado 3 | Retracción limitada, solo se expone parcialmente el meato uretral |
| Grado 4 | No se puede retraer el prepucio |

Los datos se almacenaron mediante la herramienta REDCap (Research Electronic Data Capture)10,11. Este sistema online permite la recogida de datos para investigación, proporcionando una interfaz para los mismos, además de herramientas para su gestión y control.
Se ha calculado un tamaño muestral para estimación de la proporción de indicación quirúrgica en pacientes derivados considerando una proporción esperada de un 20% del total de derivaciones de los últimos 5 años con una precisión del 3% y un nivel de confianza del 95%. Con una tasa de pérdidas estimada del 5%, el tamaño muestral es de 389 historias a revisar.
Se han agrupado los pacientes por edad según los siguientes conceptos:
- Menores de 3 años, en los que no se indicaría la cirugía salvo causa mayor.
- Entre 3 y 6 años, edad en la que, según la literatura, el prepucio debería ser retirable en un 90% de los casos, pero donde aún puede haber una resolución espontánea de la fimosis fisiológica12,13.
Estos dos grupos se han asociado para el análisis, ya que la indicación quirúrgica en ellos es muy limitada.
- Entre 7 y 10 años, en los que la resolución de la fimosis fisiológica es menos probable pero aún no han iniciado cambios puberales.
- Entre 11 y 14 años, cuando ya pueden presentar cambios puberales.
Para el análisis estadístico, se utilizó el programa Stata/SE 13.0. Las variables cuantitativas se describieron como media y desviación estándar. Las cualitativas se describieron como número absoluto porcentaje con sus respectivos intervalos de confianza. Se compararon las proporciones de las variables resultado entre los distintos grupos de edad mediante un análisis bivariado con la prueba de χ2 o prueba exacta de Fisher según correspondiera. Se consideró significativo una p <0,05.
No se ha recibido financiación para realizar el presente estudio de ninguna entidad pública o privada.
Este estudio fue aprobado por el Comité de Ética para la Investigación de nuestro centro con referencia P/24-002.
RESULTADOS
Entre 2019 y 2022 se recibieron un total de 2486 derivaciones en nuestro centro, de las que 803 (32,3%) cumplían los criterios de inclusión. Se revisaron un total de 392.
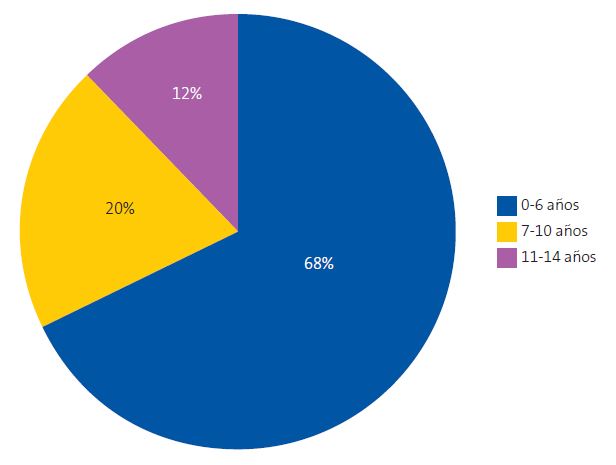
La edad media en el momento de la derivación fue de 5,81 (+/-3,12) años. Del total, 72 pacientes eran menores de 3 años (18,3%). En cuanto a la distribución por edades para los grupos de análisis, el 68,1% tenía entre 0 y 6 años; el 20,2%, entre 7 y 10 años; y el 11,7%, entre 11 y 14 años. Esta distribución se resume en la Figura 1.
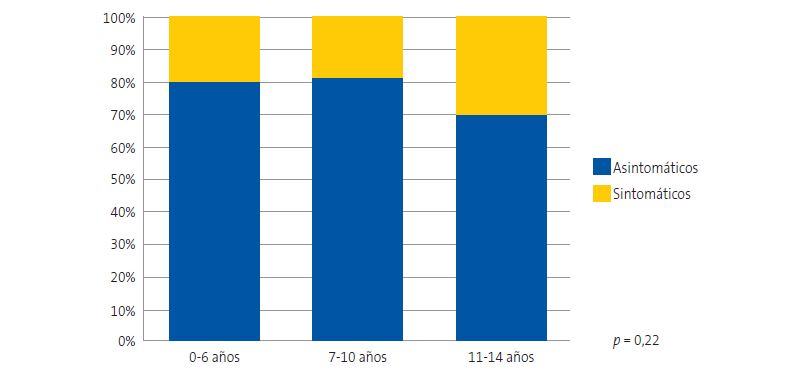
En lo que respecta a la sintomatología, un 79,3% se encontraba asintomático. Se detectó un porcentaje mayor de fimosis sintomáticas en el grupo de 11 a 14 años (30,4% vs. 19,5% en el grupo de 0-6 años y 19% en el grupo de 7 a 10 años). Estas diferencias no llegaron a la significación estadística (p = 0,22) (Figura 2). La clínica más frecuente en la serie global fue la balanitis de repetición seguida por las molestias con la erección. Por edades, en el grupo de 0 a 6 años fue más frecuente la balanitis en un 11% de casos en esta franja de edad. En el grupo de 7 a 10 años, la balanitis y molestias con la erección se presentaron por igual en un 9% de casos respectivamente y entre los 11 y los 14 años la clínica más frecuente fueron molestias con la erección en un 25% de los casos en este grupo.
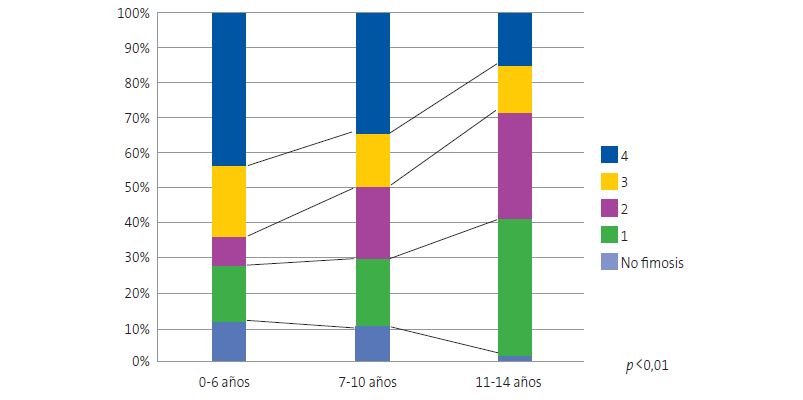
El grado de fimosis más frecuente fue el Meuli 4 (prepucio totalmente cerrado no retirable). La mayoría de los niños entre 0 y 6 años tenían fimosis grado 4 (43,8%) y la mayoría de los niños entre 11 y 14 años tenían fimosis grado 1 (39,1%), siendo estas diferencias estadísticamente significativas (p <0,01) (Figura 3).
Respecto al tratamiento previo con corticoides tópicos, solo un 35,7% lo había recibido antes de la derivación a Cirugía Pediátrica, sin detectarse diferencias entre los distintos grupos de edad (p = 0,34).
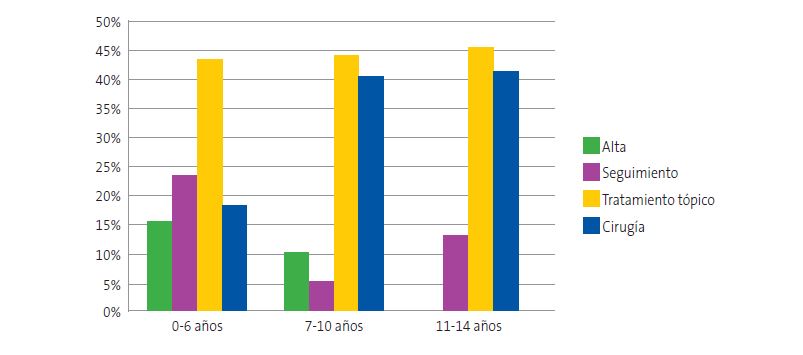
Una vez valorados en la consulta de Cirugía Pediátrica, la actitud se resume en la Figura 4. Globalmente, en solo el 25% de los niños valorados se indicó la cirugía en la primera visita. En el 43,9% se pautó tratamiento tópico y en el 30,9% (121 niños) no se indicó tratamiento activo, sino que fueron dados de alta o citados para un control posterior a largo plazo. La probabilidad de intervención quirúrgica fue mayor en los grupos de mayor edad (p <0,01). La efectividad del tratamiento tópico fue del 65,3%.
| Figura 4. Pacientes derivados por fimosis: actitud terapéutica tras la primera consulta de cirugía infantil |
|---|
 |

La balanitis xerótica obliterante se diagnosticó en 24 niños (6,5%) con una mayor incidencia estadísticamente significativa entre los 6 y 10 años (p = 0,01). En todos los casos la sospecha clínica se confirmó en el análisis anatomopatológico de la pieza.
En los niños que finalmente se sometieron a cirugía tras el fracaso del tratamiento tópico, la edad media en el momento de la intervención fue de 8,04 +/- 2,9 años y la media de tiempo transcurrido desde la primera visita hasta la cirugía fue de 8,97 +/- 7,3 meses (mediana 7 meses, cuartiles 25-75% 5-10).
Del total de 134 cirugías, un 14,2% fueron prepucioplastias y un 85,8%, circuncisiones.
DISCUSIÓN
Gracias a los estudios de calidad asistencial podemos evaluar si la evidencia científica se aplica a la práctica diaria14. Nuestro equipo se ha propuesto evaluar la asistencia proporcionada a los niños diagnosticados de fimosis ya que en los últimos años la tendencia es hacia un manejo cada vez más conservador y así se refleja en las guías internacionales de nuestro entorno2,3.
Se ha valorado el manejo en diferentes ámbitos sanitarios, incluyendo la Atención Primaria y la especializada15,16. Por último, en este estudio se ha analizado el nexo entre las dos para evaluar el proceso globalmente.
El resultado más remarcable de nuestros datos es que solo en un 25% de las derivaciones se indica cirugía en un primer momento. Además, en el 30% de los casos se da el alta o se revisan a largo plazo sin ninguna indicación precisa de tratamiento. Estos datos van en consonancia con los publicados previamente en Reino Unido, donde se está trabajando en implementar la información a familias y profesionales sanitarios para el cuidado del prepucio sano9. Para ello es necesario crear protocolos de actuación y coordinar jornadas de formación entre Atención Primaria y hospitalaria.
Dado que las derivaciones suponen una importante carga asistencial, así como una visita extra para los padres ─con los desplazamientos y el posible componente de preocupación o ansiedad que suponen─, consideramos importante reservarlas para pacientes con sintomatología asociada a la fimosis o fimosis patológica, o para aquellos que a cierta edad no consiguen retraer el prepucio. No se trata de dejar a los niños llegar a la pubertad con una fimosis que les va a ocasionar molestias, ya que existe un margen de intervención para identificar aquellos en los que la fimosis se resolverá sola y para operar a los que no, antes de que inicien cambios puberales4.
Al analizar los datos por edad se objetiva que los más pequeños, hasta los 6 años, es más probable que estén asintomáticos, aunque tengan fimosis de grado mayor; y, por tanto, el porcentaje de indicación quirúrgica en esta franja de edad es menor. Entre los 7 y 10 años ya se plantea la intervención, pero, por lo general, primero se opta por un intento de tratamiento tópico que no retrasa excesivamente la cirugía en caso de que sea finalmente necesaria, como se ve en los datos.
Llama la atención que solo un tercio de los pacientes había hecho tratamiento tópico antes de llegar a la consulta de Cirugía. Una encuesta publicada previamente en nuestro medio refleja que la mayoría de los pediatras participantes en el estudio afirmaban realizar un tratamiento tópico antes de derivar a los pacientes15. Creemos que el tratamiento tópico, cuando el niño colabora y participa en el cuidado del pene o tiene sintomatología, puede realizarse de manera satisfactoria y segura en el ámbito de la Atención Primaria con una tasa de respuesta que alcanza el 80%6. En nuestra serie, la tasa de éxito del tratamiento tópico fue del 65% y pensamos que este dato tan bajo puede ser debido a que los pacientes que han respondido desde Atención Primaria no llegan a la consulta de Cirugía y los que llegan tienen probablemente menos posibilidades de responder. Aun así, nos parece una buena opción volver a intentar el tratamiento tópico, siempre y cuando la sintomatología del niño lo permita. Incluso si ya se ha hecho previamente, podemos encontrar pacientes respondedores: los niños pueden colaborar más cuando son mayores (la implicación de un niño de 6 años probablemente es mayor que la de un niño de 3). También podemos reforzar a las familias en su aplicación y finalmente conseguir evitar cirugías o mejorar el grado de fimosis, de manera que se pueda ofrecer una cirugía conservadora tipo prepucioplastia frente a una circuncisión completa.
Cabe destacar la importancia del diagnóstico y tratamiento precoz de la balanitis xerótica obliterante. La incidencia en nuestra serie es del 6%, en consonancia con datos globales que alcanzan el 10% en algunas series. En estos casos consideramos que el inicio del tratamiento tópico puede ir ya acompañado de la derivación a Cirugía Pediátrica para valoración.
A la vista de nuestros datos, nos planteamos tomar medidas en nuestro medio para potenciar la información a los padres y profesionales, que nos permitan reforzar a las familias en el cuidado del prepucio sano, tomando como ejemplo las instauradas en Reino Unido. También consideramos importante una fluida comunicación entre la Atención Primaria y la especializada para trabajar en conjunto en la aplicación de las actuales recomendaciones y la mejora global de la calidad asistencial.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Todos los autores han contribuido de forma equivalente en la elaboración del manuscrito publicado.
BIBLIOGRAFÍA
- Wilcox D. Care of the uncircumcised penis in infants and children. En: UpToDate [en línea] [consultado el 14/02/2025]. Disponible en www.uptodate.com/contents/care-of-the-uncircumcised-penis-in-infants-and-children
- Management Of Foreskin Conditions. Statement from the British Association of Paediatric Urologists on behalf of the British Association of Paediatric Surgeons and The Association of Paediatric Anaesthetists [en línea] [consultado el 14/02/2025]. Disponible en www.baps.org.uk/wp-content/uploads/2017/03/MANAGEMENT-OF-FORESKIN-CONDITIONS.pdf
- European Association of Urology. Paediatric urology guideline. 2024 [en línea] [consultado el 14/02/2025]. Disponible en https://uroweb.org/guidelines/paediatric-urology
- Shahid SK. Phimosis in children. ISRN Urol. 2012;2012:707329. https://org/10.5402/2012/707329
- Rickwood AM, Walker J. Is phimosis overdiagnosed in boys and are too many circumcisions performed in consequence? Ann R Coll Surg Engl. 1989;71(5):275-7.
- Moreno G, Corbalán J, Peñaloza B, Pantoja T. Topical corticosteroids for treating phimosis in boys. Cochrane Database Syst Rev. 2014;2014(9):CD008973. https://doi.org/10.1002/14651858.CD008973.pub2
- Valdés Montejo I, Fuentes Carretero S, Pradillos Serna J, Ardela Díaz ED, Valladares Díez S, de Castro Vecino M. Éxito del tratamiento conservador de la fimosis, ¿la pauta de aplicación de corticoide tópico influye? Bol Pediatr. 2023;62(262):273-8.
- Tong LX, Sun GS, Teng JM. Pediatric Lichen Sclerosus: A Review of the Epidemiology and Treatment Options. Pediatr Dermatol. 2015;32(5):593-9. https://org/10.1111/pde.12615
- Sutton G, Fryer S, Rimmer G, Melling CV, Corbett HJ. Referrals from primary care with foreskin symptoms: Room for improvement. J Pediatr Surg. 2023;58(2):266-9. https://doi.org/10.1016/j.jpedsurg.2022.10.046
- Harris PA, Taylor R, Thielke R, Payne J, Gonzalez N, Conde JG. Research electronic data capture (REDCap) – A metadata-driven methodology and workflow process for providing translational research informatics support. J Biomed Inform. 2009;42:377-81. https://doi.org/10.1016/j.jbi.2008.08.010
- Harris PA, Taylor R, Minor BL, Elliott V, Fernandez M, O’Neal l, et al. REDCap Consortium, The REDCap consortium: Building an international community of software partners, J Biomed Inform. 2019;95:103208. https://doi.org/10.1016/j.jbi.2019.103208
- Gairdner D. The fate of the foreskin: A study of circumcision. BMJ 1949;2:1433-7. https://doi.org/10.1136/bmj.2.4642.1433
- Oster J. Further fate of the foreskin. Incidence of preputial adhesions, phimosis, and smegma among Danish schoolboys. Arch Dis Child. 1968;43(228):200-3. https://doi.org/10.1136/adc.43.228.200
- Sullivan GA, Schäfer WLA, Raval MV, Johnson JK. Implementation science for quality improvement in pediatric surgery. Semin Pediatr Surg. 2023;32(2):151282. https://doi.org/10.1016/j.sempedsurg.2023.151282
- Robert Gil E, Fuentes Carretero S, Gatell Carbó A, Arranz Martí A, Vicente Sánchez N, Grande Moreillo C. Fimosis fisiológica, ¿la manejamos en Atención Primaria de acuerdo con las recomendaciones actuales? Rev Pediatr Aten Primaria. 2025;27:21-6. https://doi.org/10.60147/3ab9a992
- Fuentes S, Vicente-Sánchez N, Martín-Castillo ME, Robert-Gil E, Arranz-Martí A, Grande-Moreillo C. A paradigm shift in the surgical treatment of phimosis in pediatric patients: Is practice aligned with current recommendations? Actas Urol Esp (Engl Ed). 2025;49(2):501710. https://doi.org/10.1016/j.acuroe.2025.501710