Vol. 25 - Num. 100
Notas clínicas
Traquioniquia, ¿de qué se trata?
Miriam Desvaux Garcíaa, M.ª Pilar Mallada Vianab
aMIR-Pediatría. Hospital Universitario Miguel Servet. Zaragoza. España.
bPediatra. CS Rebolería. Zaragoza. España.
Correspondencia: M Desvaux. Correo electrónico: mirdesgar@gmail.com
Cómo citar este artículo: Desvaux García M, Mallada Viana MP. Traquioniquia, ¿de qué se trata? . Rev Pediatr Aten Primaria. 2023;25:e113-e116. https://doi.org/10.60147/27bf6226
Publicado en Internet: 29-11-2023 - Número de visitas: 40962
Resumen
La traquioniquia es una afección ungueal de diagnóstico clínico y buen pronóstico, pero se ha de tener en cuenta que bajo su apariencia pueden subyacer otras enfermedades. Antes de plantear su tratamiento, es necesario valorar cómo afecta a la calidad de vida de los pacientes, ya que tiende a la resolución espontánea.
Palabras clave
● Pitting ● Corticoides ● Traquioniquia ● UñaINTRODUCCIÓN
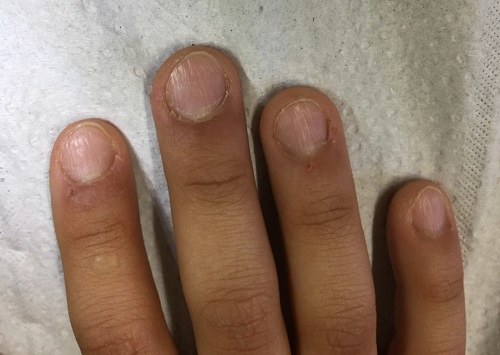
La patología ungueal es un motivo frecuente de consulta dentro del campo de la dermatología y se ha de tener en cuenta que las alteraciones ungueales pueden encontrarse asociadas a enfermedades sistémicas. La traquioniquia consiste en un trastorno crónico de las uñas caracterizado por uñas ásperas, quebradizas y delgadas con un exceso de surcos longitudinales o, con menos frecuencia, uñas uniformes, opalescentes y con fositas1,2.
CASO CLÍNICO
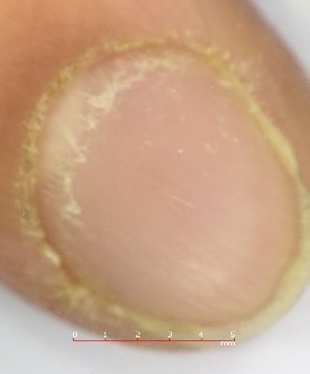
Se presenta el caso de un paciente de 10 años, sin antecedentes de interés, salvo prematuridad de 35 semanas. Acude a consulta para valoración de uñas deslustradas con aparente pitting en ambas manos (Figuras 1 y 2) de varios meses de evolución. Presenta una exploración física sin hallazgos y sin lesiones ungueales en los pies. Se reevalúa al paciente en varias ocasiones sin presentar mejoría, por lo que ante la evolución tórpida se decide iniciar estudio.
| Figura 2. Imagen de uña del primer dedo, en la que se aprecia la uña deslustrada, con surcos longitudinales y pitting |
|---|
 |

Como primer paso, se realiza analítica sanguínea para descartar patología subyacente, con estudio tiroideo, estudio del hierro, celiaquía, reactantes de fase aguda, vitamina D, perfil hepático, inmunoglobulinas, bioquímica, hemograma y estudio de orina que no presentan alteraciones.
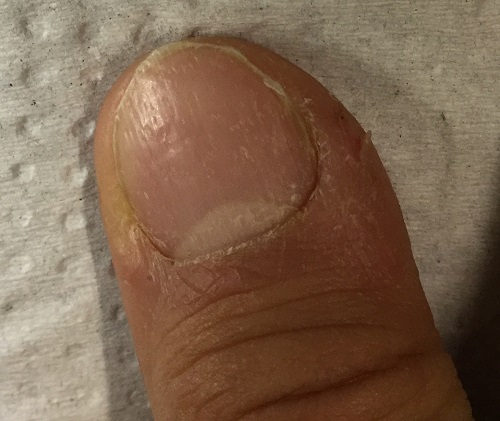
Se hace también interconsulta con Dermatología, que recomienda tratamiento tópico con corticoide y emoliente cada 24 horas durante 10 días en las lesiones ungueales. Tras finalizar el tratamiento, el paciente presenta persistencia de las lesiones. Ante la evolución tórpida se realiza de nuevo interconsulta a Dermatología, que informa de probable traquioniquia de las 20 uñas, recomendando tratamiento tópico con corticoide (metilprednisolona aceponato) en uña y zona periungueal. Tras dos meses de tratamiento, se reevalúa al paciente, impresionando de mejoría de la rugosidad y del pitting, especialmente a la palpación del lecho ungueal (Figura 3).
DISCUSIÓN
La traquioniquia es una afección más común en la edad pediátrica que en el adulto, con edad máxima de aparición entre los 3 y los 12 años, aunque se desconoce exactamente su incidencia2-4. Fue descrita en 1950 por Alkiewic, que la denominó traquioniquia idiopática, y posteriormente por Hazelrigg, como distrofia de las 20 uñas2. Así, la mayoría de los casos son de origen idiopático, aunque se ha asociado con otras enfermedades dermatológicas, entre las que se encuentran la alopecia areata, psoriasis, ictiosis vulgar, vitíligo y liquen plano1-3,5. Puede encontrarse asociado también a enfermedades sistémicas, como deficiencia selectiva de IgA, púrpura trombocitopénica, anemias hemolíticas y síndromes con poliendocrinopatías5. En la mayoría de los pacientes, estas alteraciones ungueales son autolimitadas, con menor duración en niños que en adultos2,3.
Existen dos subtipos diferentes de traquioniquia. El primero se conoce como traquioniquia opaca, es el subtipo más grave y caracterizado por uñas ásperas. El segundo subtipo es la traquioniquia brillante, en la que encontramos uñas brillantes u opalescentes con numerosas fositas (pitting). Este es el subtipo que presenta nuestro paciente. El subtipo de traquioniquia brillante se encuentra más frecuentemente relacionado con alopecia areata2,4.
El diagnóstico es clínico, teniendo en cuenta el diagnóstico diferencial con otras patologías ungueales, como la onicomicosis2. El primer paso es realizar una anamnesis completa, incluyendo antecedentes personales y familiares de trastornos de la piel, seguido de una exploración física de toda la superficie cutánea y mucosas. Puede resultar de ayuda el uso de la onicoscopia por mejor visualización de los patrones dermatoscópicos6. No suele realizarse biopsia ungueal, al tratarse de un proceso benigno. Las alteraciones que se han descrito en la biopsia consisten en leve infiltrado inflamatorio superficial con espongiosis de la matriz ungueal2,5,6.
Teniendo en cuenta que se trata de una enfermedad no dolorosa con alta tasa de resolución espontánea, lo más frecuente es que el tratamiento se lleve a cabo en función de cómo se vea afectada la calidad de vida del paciente por motivos estéticos4,5. No existe un tratamiento totalmente efectivo y es difícil la evaluación de los tratamientos investigados, ya que la afección suele mejorar con el paso del tiempo2,7.
Si el paciente desea recibir tratamiento, el primer paso es realizar un periodo de no intervención para ver si presenta tendencia a la resolución espontánea. Si esto no ocurre, se recomienda realizar un periodo de prueba con tratamiento tópico con corticoides durante 3-4 meses2. Un estudio realizado en 2015 por Park et al. propone la aplicación de pomada de dipropionato de calcipotriol/betametasona, ya que modula la reacción inflamatoria de la distrofia ungueal y la diferenciación de los queratinocitos, evitando así la monoterapia con corticoides que puede provocar atrofia ungueal y resorción ósea focal7.
Posteriormente, si no se ha producido respuesta, se puede considerar realizar biopsia longitudinal de la matriz ungueal7. Si a pesar de ello no se produce mejoría y el paciente precisa tratamiento, se pueden emplear otras opciones. Una de ellas fue reportada en un artículo del año 2009 de Arias Santiago S en un paciente de 9 años. Consiste en la colocación semanal de un apósito ungueal compuesto por una lámina ultradelgada con capa adhesiva de ácido láctico, dióxido de silicio, acetilacetonato de aluminio y copolímero acrilicoacetato de vinilo. Con la aplicación de este tratamiento, el paciente presentó mejoría a partir de los 3 meses5.
Otra opción son las inyecciones intralesionales de corticoides en el pliegue ungueal proximal, ya que esta localización es el lugar principal de inflamación en la traquioniquia8. Como tratamiento sistémico, se puede aplicar biotina, ciclosporina, retinoides y corticoides sistémicos, siempre teniendo en cuenta que el tratamiento se realiza por motivos estéticos y teniendo en cuenta los efectos secundarios de estos tratamientos4,7.
CONCLUSIONES
Como conclusiones, hay que destacar que la traquioniquia de las 20 uñas es una alteración ungueal de origen idiopático en la mayoría de los casos, aunque en un pequeño porcentaje de pacientes puede subyacer una enfermedad sistémica. Su diagnóstico es clínico, por lo que no se recomienda realizar pruebas invasivas. Tiende a la resolución espontánea y el motivo principal de tratamiento es estético y debe llevarse a cabo en casos en los que se vea afectada la calidad de vida del paciente.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Contribución de los autores: seguimiento del paciente (MPMV), redacción y revisión del manuscrito (MDG, MPMV). Los autores han remitido un formulario de consentimiento de los padres/tutores para publicar información de su hijo/a.
BIBLIOGRAFÍA
- Mahajan R, Kaushik A, De D, Handa S. Pediatric Trachyonychia-A Retrospective Study of 17 Cases. Indian J Dermatol. 2021;66(6):689-90. https://doi.org/10.4103/ijd.ijd_42_21
- Haber JS, Chairatchaneeboon M, Rubin AI. Trachyonychia: Review and Update on Clinical Aspects, Histology, and Therapy. Skin Appendage Disord. 2017 Jan;2(3-4):109-15. https://doi.org/10.1159/000449063
- Lee YB, Cheon MS, Park HJ, Cho BK. Clinical study of twenty-nail dystrophy in Korea. Int J Dermatol. 2012;51(6):677-81. https://doi.org/10.1111/j.1365-4632.2011.05118.x
- Jacobsen AA, Tosti A. Trachyonychia and Twenty-Nail Dystrophy: A Comprehensive Review and Discussion of Diagnostic Accuracy. Skin Appendage Disord. 2016;2(1-2):7-13. https://doi.org/10.1159/000445544
- Arias S, Fernández MA, Husein H, Girón MS, Naranjo R. Niño de 9 años con traquioniquia: buena respuesta al tratamiento con apósitos ungueales. An Pediatr (Barc). 2009;71(5):476-7. https://doi.org/10.1016/j.anpedi.2009.07.009
- Starace M, Alessandrini A, Bruni F, Piraccini BM. Trachyonychia: a retrospective study of 122 patients in a period of 30 years. J Eur Acad Dermatol Venereol. 2020;34(4):880-4. https://doi.org/1111/jdv.16186
- Park JM, Cho HH, Kim WJ, Mun JH, Song M, Kim HS, et al. Efficacy and Safety of Calcipotriol/Betamethasone Dipropionate Ointment for the Treatment of Trachyonychia: An Open-Label Study. Ann Dermatol. 2015;27(4):371-5. https://doi.org/10.5021/ad.2015.27.4.371
- Sakiyama T, Chaya A, Shimizu T, Ebihara T, Saito M. Spongiotic Trachyonychia Treated with Topical Corticosteroids Using the Paper Tape Occlusion Method. Skin Appendage Disord. 2016;2(1-2):49-51. https://doi.org/10.1159/000446375