Vol. 24 - Num. 94
Notas clínicas
Alopecia areata durante el confinamiento por la pandemia COVID-19: serie de casos
M.ª Vega Almazán Fernández de Bobadillaa, Jesús Tercedor Sánchezb
aPediatra. CS Maracena. Granada. España.
bServicio de Dermatología. Hospital Universitario Virgen de las Nieves. Granada. España.
Correspondencia: MV Almazán. Correo electrónico: vegalmazanfdb@gmail.com
Cómo citar este artículo: Almazán Fernández de Bobadilla MV, Tercedor Sánchez J. Alopecia areata durante el confinamiento por la pandemia COVID-19: serie de casos. Rev Pediatr Aten Primaria. 2022;24:163-8.
Publicado en Internet: 13-06-2022 - Número de visitas: 20657
Resumen
Contexto: la alopecia areata es un proceso adquirido de base autoinmunitaria con prevalencia del 25% en la población infantil. Es una alopecia no cicatricial que puede desencadenarse por estrés. Tiene alta incidencia y se asocia a otras condiciones autoinmunes. Los niños han estado sometido a altos niveles de tensión emocional durante la pandemia COVID-19.
Caso clínico: se presentan cuatro casos de pacientes pediátricos de una consulta de pediatría de atención primaria acontecidos durante el periodo de confinamiento por la pandemia COVID-19. Dos de los pacientes recibieron atención en la Unidad de Dermatología infantil debido a la rápida progresión. Uno de los casos, con placa alopecia aislada, presentó evolución favorable sin necesidad de tratamiento con resolución espontánea. Fue necesaria la atención psicológica en dos de los menores.
Conclusiones: la situación vivida en la pandemia ha desencadenado brotes de enfermedades dermatológicas con influencia psicológica, como psoriasis, urticaria crónica, dermatitis atópica, efluvio telógeno y alopecia areata. Es quizás el estrés agudo (menor de 2 meses de duración) el que puede influir más. La relación entre alopecia areata y desórdenes psiquiátricos es un círculo vicioso: tanto el estrés puede desencadenarla como, a su vez, la aparición de la misma puede derivar en trastornos ansioso depresivos con efectos sociales que influyen en la calidad de vida y que pueden requerir atención psicológica.
Palabras clave
● Alopecia areata ● COVID-19INTRODUCCIÓN
Aproximadamente el 90% de las alopecias en la infancia son no cicatriciales y adquiridas, siendo las causas más frecuentes en la población occidental la alopecia areata (AA), la tinea capitis, el efluvio telogénico y la tricotilomanía.
La alopecia areata, con una prevalencia del 0,1-6,9%, es una condición autoinmune crónica e inflamatoria mediada por linfocitos T, que afecta al folículo y a las uñas, produciendo la pérdida de cabello en personas genéticamente susceptibles y en respuesta a desencadenantes variables1. Se plantea la hipótesis de la producción de anticuerpos que actúen contra el folículo piloso y, por mediación de linfocitos CD8 y natural killer, generen un proceso inflamatorio que conlleve la caída del cabello2. Alrededor del 25% de los casos de alopecia areata ocurre en la población infantil. Los rangos de edad en que la AA se presenta oscilan entre los 4-5 años y los 15-40 años, con mayor predominio entre los 10 y los 25 años (60%)3,4.
La evaluación de un paciente pediátrico con alopecia requiere una historia clínica detallada sobre el momento de aparición, la distribución, los desencadenantes emocionales, los antecedentes familiares, y la presencia de enfermedades autoinmunes, dermatológicas y psiquiátricas. Es conveniente hacer una valoración conjunta de uñas (depresiones puntiformes o pitting ungueal) y de otras afecciones cutáneas, como dermatitis atópica o vitíligo y otras enfermedades autoinmunitarias como enfermedad celiaca, diabetes mellitus, Addison, lupus y trisomía 21. Existe incidencia familiar positiva hasta en un 40% de los casos. El 60% de los casos remiten en un año, pero en ocasiones toma un curso recurrente. Son marcadores de peor pronóstico la afectación ungueal, la afectación marginal del cuero cabelludo y la asociación con dermatitis atópica5.
El diagnóstico es fundamentalmente clínico, atendiendo a los factores precipitantes y a través de la exploración física, analizando distribución, extensión, signo de pilotracción y signo de Jacquet (signo del pliegue), y presencia de pelos pedálicos en forma de exclamación en la periferia del parche alopécico. Como factor desencadenante y agravante de esta enfermedad, se encuentra el estrés psíquico.
El 11 de marzo de 2020 la Organización Mundial de la Salud (OMS) declaró la COVID-19 como pandemia. El Gobierno de España aprobó un Real Decreto (RD 463/2020, de 14 de marzo) por el que se declaraba el estado de alarma para la gestión de la situación de crisis sanitaria ocasionada por la COVID-19, cuyo objetivo era proteger la salud de la ciudadanía, contener la progresión de la enfermedad y reforzar el sistema de salud pública. Esta decisión implicó el confinamiento de la población infantil en sus casas durante cerca de 2 meses y posteriores medidas de restricción social con el fin de evitar la transmisión comunitaria6, conllevando una situación de estrés a niños y jóvenes sin precedentes.
El objetivo de nuestro trabajo es describir una serie de casos de niños con AA ocurridos durante la época de confinamiento por la pandemia debida a la COVID-19, sugiriendo la hipótesis de relación causal entre ambos hechos.
CASO 1
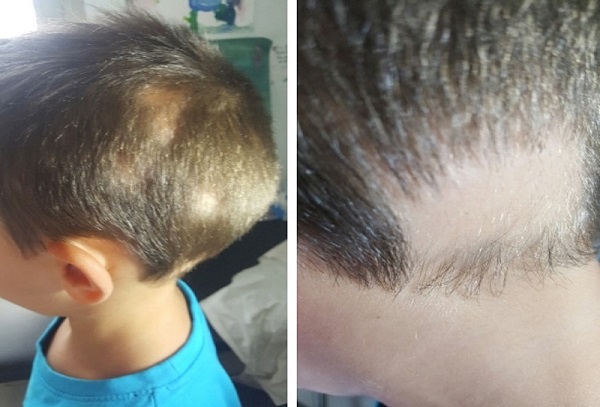
Paciente varón de 4 años de edad que comenzó con placa alopécica parietal que extendía a 5/7 placas occipito-temporales con buena respuesta a tratamiento tópico con minoxidil al 5% y propionato de clobetasol, sin afectación ungueal y con positividad a anticuerpos antinucleares (Fig. 1). Presentaba antecedentes familiares de padre con alopecia areata en barba años atrás.
CASO 2
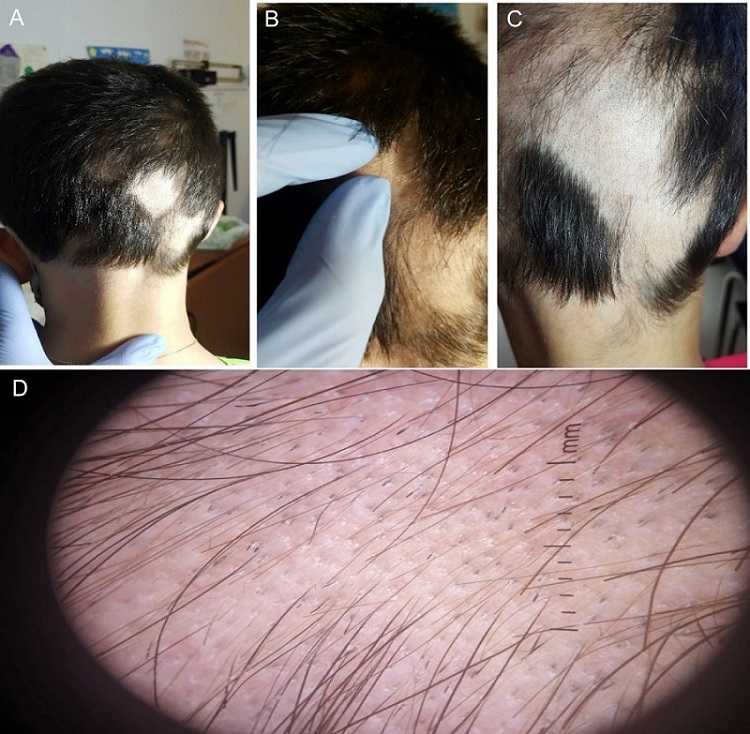
Paciente varón de 11 años que inició alopecia durante el mes de abril de 2020 con extensión a múltiples placas en corto periodo de tiempo (Fig. 2). Se inició tratamiento tópico con minoxidil al 5% y propionato de clobetasol, produciéndose extensión generalizada a cejas, pestañas y afectación ungueal en forma de pitting ungueal. Tenía antecedentes de atopia y alergia estacional y antecedentes familiares de AA en madre y en dos hermanos de la madre.
| Figura 2. Alopecia areata en placas de disposición ofiásica. (D): tricoscopia con abundantes folículos pilosos con puntos negros, pelos rotos y otros con morfología de signos de admiración |
|---|
 |

Las pruebas complementarias realizadas, incluyendo hemograma, bioquímica, estudio hematológico, metabolismo férrico, estudio tiroideo y vitamina D fueron normales, así como los estudios de autoinmunidad con anticuerpos antinucleares y enfermedad celiaca negativos.
Debido a la falta de respuesta al tratamiento, se inició tratamiento con corticoides orales con respuesta escasa de repoblación en periferia de las placas; posteriormente se indica, por parte de Dermatología, tratamiento pulsado con dexametasona dos veces por semana, tras observarse en tricoscopia signos de actividad (Fig. 2D). Durante la evolución desarrolló tricotilomanía en las cejas.
CASO 3
Paciente mujer de 10 años que inició placa alopécica única en región occipital durante el confinamiento en casa, coincidente con el nacimiento de una hermana. Se produjo repoblación de forma espontánea sin necesidad de tratamiento tópico.
CASO 4
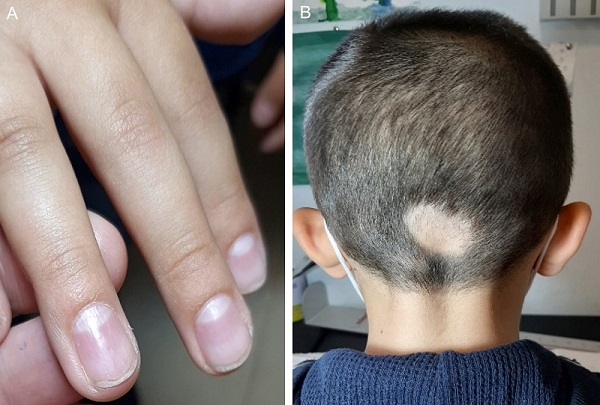
Paciente de 7 años con dermatitis atópica moderada, vitíligo y episodio de alopecia areata hace dos años autolimitada, que volvió a presentar nuevo brote en región occipital dos meses después del confinamiento (Fig. 3). Asociaba pits ungueales (Fig. 3A) y antecedente de alopecia areata en padre. Recibió tratamiento tópico con minoxidil y clobetasol con repoblación posterior. Este mismo paciente reinició enuresis nocturna y trastorno de conducta con déficit de atención en seguimiento por Unidad de Psicología Infantil.
| Figura 3. (A): piqueteado ungueal irregular. (B): placa alopécica única occipital con signos de actividad |
|---|
 |

DISCUSIÓN
Nuestro trabajo describe una serie de casos con AA con una más que probable asociación causal con el estrés vivido durante la época de confinamiento domiciliario. El estrés psíquico juega un papel fundamental en la desestabilización de la AA, provocando crisis y recurrencias de la enfermedad, especialmente entre sujetos con predisposición genética. Tres de nuestros pacientes presentaban antecedentes familiares de primer grado de formas menores y aisladas de alopecia areata. Existe una fuerte evidencia de que bajo esa predisposición genética el estrés es el trigger más involucrado en el desarrollo de la enfermedad mediante la activación neuroendocrina, importante en la conexión cerebro-piel en el ciclo de crecimiento capilar, estimulando la fase telógena, y en el cambio rápido de fase anágena a telógena. De esta forma, Koo y cols.7, clasifican la AA como un trastorno psicofisiológico dentro de las psicodermatosis, donde la esfera psíquica está implicada en su desarrollo, entre otros factores. Se plantea, además, que no es el estrés en su modalidad crónica el responsable directo de la aparición de casos de AA, sino los acontecimientos vitales estresantes los más involucrados, como ha ocurrido con la situación de confinamiento, jamás vivida hasta ahora por la población infantil.
Durante este confinamiento, los dos factores que más afectaron al bienestar físico y psicológico fueron la pérdida de hábitos y rutinas, y el estrés psicosocial, de acuerdo al primer estudio que analizó el impacto psicológico de la cuarentena por COVID-19 en China8. La interrupción de hábitos durante el confinamiento y la instauración de otros poco saludables (p. ej.: malos hábitos alimenticios, patrones de sueño irregulares, sedentarismo y un mayor uso de las pantallas) han podido derivar en problemas físicos. Las condiciones que acompañan a una pandemia incluyen distintas fuentes de estrés para las personas. Los estudios sobre situaciones de estrés y emergencias permiten resumir las principales variables implicadas en el impacto psicológico en las siguientes: el miedo a la infección por virus y enfermedades, la manifestación de sentimientos de frustración y aburrimiento, no poder cubrir las necesidades básicas y no disponer de información y pautas de actuación claras8,9. En nuestra serie de casos fue patente, incluso con necesidad de derivación a Salud Mental por enuresis y déficit de atención, la marcada afectación psicológica de los pacientes.
El primer estudio con población infantil española concluyó que el 89% de niños presentaban alteraciones conductuales o emocionales como resultado del confinamiento10. Según otro estudio, el 90% de los niños experimentaron, al menos una vez durante el primer mes y medio de confinamiento, miedo y preocupación, y el 74% parecía, al menos una vez, triste y deprimido. Los preadolescentes (11-13 años) experimentaron una mayor labilidad emocional (impulsividad, arrebatos de ira) y negatividad que los niños de 6-10 años11.
La situación emocional vivida por la población durante el confinamiento por la pandemia COVID-19 ha sido un detonante para el desarrollo de comorbilidad pediátrica, con el desarrollo de trastornos obsesivo compulsivos, ansiedad, insomnio, dificultad de concentración, trastornos digestivos menores y también empeoramiento o debut de enfermedades dermatológicas; entre ellas, la AA. Se suma, además, el impacto que una alopecia puede tener a estas edades con una influencia negativa muy importante, pudiendo a su vez causar ansiedad, depresión, baja autoestima en el paciente y en su entorno familiar, por lo que con frecuencia es necesario un soporte psicológico12.
Ningún estudio hasta la fecha ha tratado la influencia del tratamiento psicológico o psiquiátrico sobre el curso de la AA. Aunque la experiencia clínica indica que el tratamiento del problema mental subyacente no parece influir sobre el curso de la alopecia, sí puede ser necesario el apoyo psicológico para afrontar el cambio físico sufrido.
CONCLUSIONES
Durante la pandemia por COVID-19, la población pediátrica se ha visto sometida a una situación inusual de gran comorbilidad emocional, habiendo estado dos meses en condiciones de aislamiento con el exterior y con su entorno. Esta situación estresante ha incrementado la prevalencia de AA, entre otros trastornos dermatológicos. Es importante tener en cuenta la detección precoz de estos casos, el alivio psicológico de los niños expuestos a situaciones vitales estresantes y el tratamiento dirigido de la AA para evitar repercusiones negativas que, a su vez, agravan aún más la expresión clínica de la enfermedad y el sufrimiento del niño.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
AA: alopecia areata · AT: alopecia total · AU: alopecia universal.
BIBLIOGRAFÍA
- Azaña JM. Alteraciones del pelo y las uñas. Pediatr Integral. 2012;XVI:286-300.
- Gargallo V, Vanaclocha F. Alopecia en la infancia. An Pediatr Contin. 2014;12:210-5.
- Aguilera Nieto l, Ledesma Albarrán JM. Alopecia en Pediatría. Manejo diagnóstico y terapéutico. Form Act Pediatr Aten Prim. 2020;13:15-21.
- Strazulla LC, Wang EHC, Avila l. Alopecia areata. Disease characteristics, clinical evaluation and new perspectives on pathogenesis. J Am Acad Dermatol. 2019;78:1-12.
- Pedragosa R. Alteraciones del cabello. En: Asociación Española de Pediatría [en línea] [consultado en 05/03/2020]. Disponible en www.aeped.es/sites/default/files/documentos/cabello.pdf
- Kutlu Ö, Aktaş H, İmren IG, Metin A. Short-term stress-related increasing cases of alopecia areata during the COVID-19 pandemic. J Dermatolog Treat. 2020;33:1177.
- Koo J, Lebwohl A. Psychodermatology: the mind and skin connection. Am Fam Physician. 2001;64:1873-8.
- Cui PP, Wang PP, Wang K, Ping Z, Wang P, Chen C. Post-traumatic growth and influencing factors among frontline nurses fighting against COVID-19. Occup Environ Med. 2021;78:129-35.
- Kutlu Ö, Güneş R, Coerdt K, Metin A, Khachemoune A. The effect of the "stay-at-home" policy on requests for dermatology outpatient clinic visits after the COVID-19 outbreak. Dermatol Ther. 2020;33:e13581.
- Orgilés M, Morales A, Delvecchio E, Mazzeschi C, Espada JP. Immediate Psychological Effects of the COVID-19 Quarantine in Youth From Italy and Spain. Front Psychol. 2020;11:579038.
- Wang C, Pan R, Wan X. Immediate psychological responses and associated factors during the initial stage of the 2019 coronavirus disease (COVID-19) epidemic among the general population in china. Int J Environ Res Public Health. 2020;17:1729.
- Brajac I, Tkalcic M, Dragojevis DM. Roles of stress, stress perception and trait-anxiety in the onset and course of alopecia areata. J Dermatol. 2003;30:871-8.