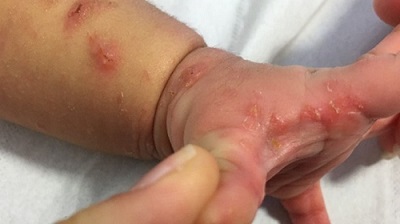
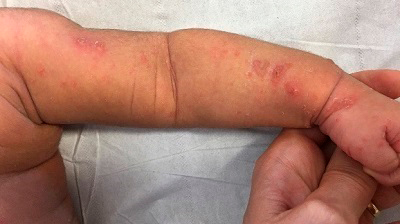
Exantema en neonato irritable
Laura Camats Marsola, Alba Martínez Ortizb, Iñigo Aranguren Lópezc
aMIR-Pediatría. Servicio de Atención Primaria de Pediatría. CS Loiola. San Sebastián. España.
bServicio de Atención Primaria de Pediatría. CS Loiola. San Sebastián. España.
cServicio de Dermatología. Hospital Universitario Donostia. San Sebastián. España.
Correspondencia: L Camats. Correo electrónico: laura_58_2@hotmail.com
Cómo citar este artículo: Camats Marsol L, Martínez Ortiz A, Aranguren López I. Exantema en neonato irritable. Rev Pediatr Aten Primaria. 2022;24:e125-e128.
Publicado en Internet: 12-04-2022 - Número de visitas: 11753
Resumen
La escabiosis es la infestación cutánea por el parásito Sarcoptes scabiei var. hominis. A diferencia de la forma clásica que afecta a niños y adultos, la escabiosis neonatal presenta una serie de características distintivas que dificultan su diagnóstico. Presentamos un caso de escabiosis neonatal cuyo diagnóstico supuso un reto ante la ausencia de antecedentes epidémicos familiares.
Palabras clave
● Escabiosis ● Exantema ● PruritoINTRODUCCIÓN
La escabiosis o sarna es la infestación cutánea por el parásito Sarcoptes scabiei var. hominis. Se transmite por contacto directo, y menos frecuentemente por fómites (toallas, ropas y sábanas)1. Se caracteriza por lesiones papulosas, vesiculares-papulosas o nodulares, que en los lactantes afectan a cara, cuero cabelludo, palmas y plantas (a diferencia de esta patología en otras edades). En los casos neonatales, la presentación clínica difiere de la habitual tanto en el tipo de lesiones predominantes como en su distribución. Debido al intenso prurito es frecuente encontrar lesiones por rascado con excoriaciones y lesiones impetiginizadas2. La falta de descanso y sensación de prurito con lesiones sobreinfectadas pueden causar una clínica de irritabilidad en el lactante.
El diagnóstico de sospecha es clínico y se confirma con la visualización del parásito, sus huevos o escíbalos, mediante microscopia (test de Müller)2.
El tratamiento de primera línea es tópico (del paciente y los convivientes), y se reserva la vía oral para casos resistentes o de tórpida evolución1,3.
CASO CLÍNICO
Neonato de 40 días de vida sin antecedentes prenatales ni perinatales de interés, que presentaba, desde los 20 días de edad unas lesiones vesiculares-ampollosas y papulosas que afectaban sobre todo a muñecas, antebrazos, piernas y cuero cabelludo (Figs. 1 y 2) que se extendían progresivamente, sin afectación de mucosas. El niño presentaba irritabilidad intermitente de predominio nocturno, permaneciendo afebril y sin asociar otra sintomatología. Los convivientes estaban asintomáticos. Se cursó cultivo aerobio de las lesiones y PCR para herpes simple 1 y 2, que resultaron negativos. Se inició tratamiento con ácido fusídico ante sospecha de eritema tóxico neonatal impetiginizado y se realizó interconsulta a Dermatología para completar estudio.
Ante la morfología del exantema con presencia de lesiones por rascado e irritabilidad intensa (sugestiva de prurito), se sospechó escabiosis. Mediante la prueba de Müller se visualizaron los ejemplares adultos de Sarcoptes scabiei por microscopía, lo que confirmó el diagnóstico de sospecha. Se inició tratamiento en nuestro paciente y sus convivientes con permetrina en crema al 5% en todo el cuerpo, incluyendo la cabeza. Se mantuvo el ácido fusídico en las zonas impetiginizadas. Además del tratamiento farmacológico se indicaron medidas complementarias de higiene, lavado de ropa de vestir y de cama, y a la semana se repitió el mismo proceso.
Tras una semana de inicio de tratamiento la irritabilidad del lactante había cedido y a las cuatro semanas presentó resolución completa de las lesiones.
DISCUSIÓN
La sarna o escabiosis es la infestación cutánea por el ácaro Sarcoptes scabiei var. hominis. Es un problema de salud mundial que afecta a más de 300 millones de individuos anualmente, con la mayor prevalencia en niños menores de 2 años1,4,5. La principal forma de transmisión es por contacto humano (contacto directo piel con piel), pero se han descrito casos de transmisión por fómites (toallas, ropas y sábanas)1 debido a su capacidad de supervivencia fuera de la piel humana, que se calcula en 2-3 días. En las formas neonatales lo más frecuente es la infestación a partir de los cuidadores afectados de sarna.
El periodo de incubación varía en función del sistema inmune del paciente, así como el tiempo transcurrido entre la sensibilización por contacto con el ácaro y la aparición de las lesiones, pudiendo ser desde días hasta meses2.
La hembra del ácaro causa la infestación excavando un túnel en el estrato córneo, denominado surco acarino, que suele localizarse en zonas de menor temperatura, como el área antecubital de la muñeca o cara interna del muslo, aunque en los lactantes puede localizarse en palmas, plantas y cuero cabelludo. Puede observarse una pequeña pápula al final de los surcos, conocida como eminencia acarina. Asimismo, se pueden observar vesículas perladas, de contenido claro, que corresponden a los puntos de entrada de las larvas en la piel3,4. La morfología de la erupción cutánea varía según la edad, lo que a menudo dificulta el diagnóstico. Los pacientes a menudo son diagnosticados de otras entidades y tratados de forma inadecuada debido a la gran variedad de presentaciones posibles5. La presentación clínica en los lactantes es diferente a la de los niños y adultos. En la escabiosis neonatal frecuentemente no suelen observarse surcos, siendo la presentación más habitual la aparición extensa de lesiones vesiculares-ampollosas en tronco, cara, cuero cabelludo, palmas y plantas. Típicamente presentan afectación de palmas, plantas, cara y cuero cabelludo, a diferencia de los adultos, los cuales no presentan afectación de cuello hacia arriba1-6.
La infestación por el parásito desencadena una reacción de hipersensibilidad pruriginosa muy intensa, de predominio nocturno, debida a la cual es frecuente encontrar lesiones por rascado con excoriaciones y, en los casos crónicos, engrosamiento epidérmico con liquenificación o bien lesiones nodulares granulomatosas. Secundariamente es común la impetiginización por Staphilococcus aureus o Streptococcus pyogenes. En el caso de los lactantes a menudo se observa irritabilidad por la falta de sueño secundario al prurito y las sobreinfecciones añadidas2,4. Es importante remarcar que el prurito puede persistir 1-2 semanas después del tratamiento, por una sensibilidad adquirida al ácaro.
En cuanto al diagnóstico diferencial en el lactante, hay que tener en cuenta otras entidades como el eritema tóxico neonatal, que tendría un inicio más precoz y una resolución temprana espontánea, respetando palmas y plantas; la melanosis pustulosa neonatal, que no afectaría a cuero cabelludo, palmas ni plantas y también se resolvería espontáneamente; y la acropustulosis infantil, que cursaría con lesiones similares en mismas localizaciones, pero con prueba de Müller negativa y resolución espontánea.
El diagnóstico de sospecha es eminentemente clínico y se establece por la topografía y la morfología de la erupción, el prurito (su típica historia y características, sobre todo su carácter nocturno) y el dato epidemiológico de la existencia de más casos entre los convivientes o contactos del niño. Para la confirmación diagnóstica se emplean técnicas como la microscopía (prueba de Müller) que muestra la presencia del S. scabiei o sus huevos en las lesiones. Otros métodos menos utilizados son la dermatoscopia o la reacción en cadena de la polimerasa2.
La crema de permetrina al 5% se considera el tratamiento de elección debido a su alta eficacia y seguridad, realizando dos aplicaciones separadas de 7-10 días. Debe aplicarse una capa fina por toda la superficie cutánea con un aclarado posterior a las 8-14 horas. Es importante incluir la cabeza en menores de 2 años, a diferencia de en los adultos dado que la afectación en estos es de cuello para abajo debido a que el sebo de cara y cuero cabelludo impide la proliferación del ácaro. Otras opciones como el lindano o la ivermectina se reservan para casos resistentes o de tórpida evolución, aunque no están indicados en lactantes. Deben ser tratados tanto los individuos infestados como sus contactos estrechos, aunque estén asintomáticos. Además, las sábanas, toallas y ropa utilizadas deben ser lavados en agua caliente a 60 °C o no utilizarse al menos durante 72 horas3.
CONCLUSIONES
Ante cualquier niño con una erupción cutánea pruriginosa, detectemos o no otras personas afectas en su entorno familiar, hay que incluir la escabiosis en el diagnóstico diferencial. Para ello, es imperativo que los profesionales reconozcan los diversos patrones clínicos de la sarna, destacando la afectación típica de cara y cuero cabelludo en lactantes, así como la presentación en forma de vesículas o ampollas, para permitir un diagnóstico y tratamiento tempranos, reducir la propagación a los contactos cercanos y minimizar el riesgo de complicaciones.
CONFLICTO DE INTERESES
Los autores declaramos no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
PCR: reacción en cadena de la polimerasa.
BIBLIOGRAFÍA
- García Dorado J, Alonso Fraile P. Sarna, pediculosis y picaduras de insectos. Pediatr Integral. 2012;XVI:301-20.
- Sánchez-Largo Uceda ME, Sanz Robles H, García Romero D, Zarco C. Sarna neonatal. An Pediatr 2007;66:542-3.
- Martínez Ruiz R, Morán Horna O, Millán Pérez R, Orden Martínez B. Escabiosis en lactante. An Pediatr 2004;60:184-93.
- Hill TA, Cohen B. Scabies in babies. Pediatr Dermatol. 2017;34:690-4.
- Anderson KI, Strowd LC. Epidemiology, Diagnosis, and Treatment of Scabies in a Dermatology Office. J Am Board Fam Med. 2017;30-78-84.
- Jin SP, Choi JE, Won CH, Cho S. Scabies in a 2-month-old Infant Successfully Treated with Lindane. Ann Dermatol 2009;21:200-2.