Electrocardiograma y evaluación predeportiva en el niño que practica deporte
Patricia González Ildefonsoa, Irene Real Gallegoa, Aurelia del Pozo Jiménezb, Isabel Hernández Lópezb, M.ª Soledad Garrosa Garcíac, Manuel Felipe Marrero Calvod, Almudena González Prietoe, Haydeé Expósito de Menae, Pablo Prieto Matose, Beatriz Plata Izquierdof
aPediatra. CS Ávila Norte. Ávila. España.
bEnfermera. CS Ávila Norte. Ávila. España.
cAuxiliar de enfermería. CS Ávila Norte. Ávila. España.
dPediatra. Hospital Nuestra Señora de Sonsoles. Ávila. España.
eServicio de Pediatría. Complejo Asistencial Universitario de Salamanca. Salamanca. España.
fCardiología Pediátrica. Servicio de Pediatría. Complejo Asistencial Universitario de Salamanca. Salamanca. España.
Correspondencia: P González . Correo electrónico: gonzalezp@saludcastillayleon.es
Cómo citar este artículo: González Ildefonso P, Real Gallego I, del Pozo Jiménez A, Hernández López I, Garrosa García MS, Marrero Calvo MF, et al. Electrocardiograma y evaluación predeportiva en el niño que practica deporte. Rev Pediatr Aten Primaria. 2022;24:e27-e35.
Publicado en Internet: 21-01-2022 - Número de visitas: 13290
Resumen
Introducción: existe consenso en la necesidad de realizar un cribado predeportivo, aunque con enormes diferencias en cuanto a protocolos. El objetivo de nuestro estudio es conocer el estado de los reconocimientos predeportivos en niños, conocer la prevalencia de anomalías cardiovasculares y valorar la utilidad del electrocardiograma (ECG).
Pacientes y métodos: estudio descriptivo transversal. Durante dos años se realizó el reconocimiento médico propuesto por la Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en Pediatría en las revisiones de niños mayores de seis años, incluyendo anamnesis, exploración física y electrocardiograma.
Resultados: se incluyeron 691 niños. El 62,5% realizaba deporte extraescolar con una mediana de 3 horas por semana (2-4,5). El 52,2% de los niños estaban federados. Existen diferencias en las horas de práctica deportiva y la edad entre niños federados y no federados (p <0,001). En los federados se realizó reconocimiento en el 68,1% y un ECG en el 19%, existiendo diferencias significativas entre los distintos tipos de deportes (p <0,001). El 13% de los niños estudiados presentaban antecedentes familiares de cardiopatía. El 3,5% de los ECG realizados fueron patológicos precisando valoración por Cardiología Pediátrica. El 6,6% de los niños con antecedentes familiares de cardiopatía y el 3% de los niños sin antecedentes necesitaron seguimiento cardiológico.
Conclusiones: en la mayoría de los reconocimientos deportivos de nuestro medio no se incluye ECG. Investigar en profundidad los antecedentes familiares de cardiopatía es importante.
Palabras clave
● Actividad física ● Electrocardiograma ● Reconocimiento deportivoINTRODUCCIÓN
Se define muerte súbita cardiaca (MSC) como la muerte natural que ocurre de manera inesperada por una causa cardiaca (conocida o no) durante la hora siguiente al inicio de los síntomas1,2. En cuanto a la MSC relacionada con ejercicio, no existe consenso en su definición, pero la más aceptada es aquella en la que los síntomas comenzaron durante el ejercicio físico o hasta una hora después de haber realizado dicho ejercicio físico3-6. La incidencia de MSC en la edad pediátrica no es bien conocida y varía según la edad, se estima entre 0,7 y 6,4/100 000 pacientes/año7. La incidencia de MSC relacionada con el ejercicio físico en deportistas jóvenes oscila entre 5-10 casos/millón/año8-10. En 2011 se describió en EE. UU. una incidencia de MSC relacionada con ejercicio de 1:43 000/año en estudiantes con edades comprendidas entre los 17 y los 23 años11.
Las causas más frecuentes de MSC en la edad pediátrica son las cardiopatías estructurales y las arritmias primarias12 y varios trabajos han mostrado una prevalencia de alrededor de 0,3% de anomalías cardiovasculares en jóvenes deportistas8,13-19.
Existe consenso general en la necesidad de realizar un cribado predeportivo, aunque con grandes diferencias en cuanto a los protocolos y las bases legales en distintos países.
En España se encuentra vigente la Ley Orgánica 3/201320 de protección de la salud del deportista y lucha contra el dopaje en la actividad deportiva. Esta ley regula los reconocimientos previos a la actividad deportiva en el deporte federado. No obstante, no existe en la actualidad ninguna legislación ni previsión reguladora alguna que aborde los reconocimientos previos a la actividad deportiva no federada, como puede ser el deporte local, municipal o escolar. En ninguna comunidad autónoma española existe obligatoriedad de obtener el certificado de aptitud médica para la práctica deportiva, siendo las federaciones deportivas quienes tienen la potestad de poder exigirlo21.
En un amplio estudio prospectivo realizado en Francia entre 2005 y 2010 se describió que el 90% de los casos de MSC relacionada con ejercicio se produjo en el ámbito del deporte recreativo22.
La mayoría de los autores recomienda incluir el electrocardiograma (ECG) en la sistemática de la evaluación predeportiva23-30.
En España disponemos del sistema de reconocimientos médicos para la práctica del deporte elaborado por el Consejo Superior de Deportes (CSD). Aunque pueden ser aplicados a niños, no fueros diseñados específicamente para este grupo de edad, y habitualmente no se realizan en el ámbito de las revisiones predeportivas pediátricas en nuestro país.
En 2015 se publicó la Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en Pediatría31 elaborada por la Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas (SECPCC) y la Subdirección General de Deporte y Salud del CSD y avalada por varias sociedades científicas (Asociación Española de Pediatría, Asociación Española de Pediatría de Atención Primaria, Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria, Sociedad Española de Cardiología, Fundación Española del Corazón, Sociedad Española de Medicina de Familia y Comunitaria, Sociedad Española de Médicos de Atención Primaria y Sociedad Española de Médicos Generales y de Familia). En esta guía se indica que todos aquellos individuos que practiquen o vayan a practicar deporte de competición en cualquier disciplina deben ser sometidos al reconocimiento cardiovascular básico detallado en el documento. Se recomienda incluir niños de 6 a 16 años y debe hacerse un reconocimiento inicial, repitiendo el mismo cada dos años, aunque no hay estudios previos que avalen esta recomendación.
El objetivo de nuestro estudio es conocer el estado de los reconocimientos médicos predeportivos en niños, conocer la prevalencia de anomalías cardiovasculares y valorar la utilidad del ECG en los controles de salud del niño sano.
PACIENTES Y MÉTODOS
Se diseñó un estudio descriptivo transversal que se llevó a cabo en nuestra zona básica de salud. Durante los años 2018 y 2019 se realizó el reconocimiento médico propuesto por la Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en Pediatría31, incluyendo anamnesis, exploración física y electrocardiograma a todos los niños mayores de seis años que acudieron a control del programa de salud infantil.
En la anamnesis se recogieron datos de edad, sexo, realización de deporte extraescolar, tipo de deporte, existencia de componente dinámico alto o riesgo vital si síncope según la clasificación de J. H. Mitchel32, recogida en la Tabla 1, horas de práctica deportiva, deporte federado o no, realización de reconocimiento predeportivo, realización de ECG en el reconocimiento predeportivo, antecedentes personales y familiares con especial hincapié en enfermedades cardiológicas y presencia de síntomas cardiológicos.
| Tabla 1. Clasificación de los deportes31 | |||
|---|---|---|---|
| Dinámico bajo | Dinámico moderado | Dinámico alto | |
| Estático bajo |
Billar Bolos Golf Petanca Tiro olímpico |
Béisbol Pelota Tenis dobles Tenis de mesa Vóleibol |
Atletismo fondo Atletismo marcha Badminton Esquí de fondo clásicoa,b Fútbola Hockey hierbaa Orientaciónb Squasha Tenis |
| Estático moderado |
Automovilismoa,b Buceob Hípicaa,b Motociclismoa,b Tiro con arco |
Atletismo saltos Atletismo velocidad Esgrima Fútbol americanoa Gimnasia rítmica Natación sincronizadab Patinaje artísticoa Rugbya Snowboarda,b Surfa,b |
Atletismo medio fondo Baloncesto Balonmano Esquí de fondo skating Hockey hielo Nataciónb |
| Estático alto |
Atletismo lanzamientos Artes marcialesa Escaladaa,b Esquí acuáticoa,b Halterofilia Gimnasia artísticaa,b Saltos de esquía,b Vela Windsurfa,b |
Culturismo Esquí alpinoa,b Luchaa |
Atletismo pruebas combinadas Boxeoa,b Ciclismoa,b Esquí de travesíaa,b Patinaje velocidada,b Piragüismo Remo Waterpoloa |

En la exploración física se recogieron datos de antropometría (peso, talla e índice de masa corporal), presión arterial sistólica y diastólica, frecuencia cardiaca, auscultación cardiaca, presencia de soplos, auscultación respiratoria, pulsos, deformidades torácicas y existencia de estigmas síndrome Marfan33 según un sistema de puntuación clínica específica34.
El electrocardiograma se llevó a cabo con los aparatos WelchAllyn y Cardiette ar1200adv y se efectúo una lectura sistemática según la Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en Pediatría31. En aquellos pacientes en los que hubo dudas sobre la interpretación del ECG se compartió este por vía telemática con especialistas en Cardiología pediátrica para su correcta interpretación.
Aquellos pacientes en los que se detectó una anomalía cardiovascular fueron derivados al siguiente nivel asistencial para su evaluación cardiológica completa.
Aspectos éticos
Los investigadores se comprometieron a respetar las normas de Buena Práctica Clínica vigentes, así como los requisitos de la Declaración de Helsinki. El presente estudio cuenta con la aprobación del Comité Ético de Investigación Clínica del Área de Salud de Ávila. Para ser incluido en el estudio se precisó de consentimiento por parte de alguno de los progenitores y por parte del propio niño si tenía madurez suficiente.
Manejo de datos y análisis estadístico
Con el fin de proceder a la informatización de los datos, se creó una base de datos en la que se incluyeron todas las variables del estudio con el programa informático IBM SPSS Statistics 21, donde quedaron registradas todas las variables de estudio. El análisis estadístico se realizó con el mismo programa en el que se creó la base de datos.
Se realizó un estudio descriptivo de todas las variables incluidas en el estudio construyendo histogramas, gráficos de caja, obteniéndose para cada variable medidas de tendencia central, de dispersión (para las variables cuantitativas continuas), y tablas de frecuencias (para las variables discretas o variables cualitativas).
RESULTADOS
Se recogen datos de 350 niños y 341 niñas de entre 6 y 14 años con una mediana de edad de 10,2 años (rango intercuartílico: 8-12,2).
En nuestra zona, el 62,5% de los niños realiza deporte extraescolar con una mediana de tres horas a la semana (rango intercuartílico: 2-4,5). No existen diferencias entre la mediana de edad de los niños que practican deporte extraescolar y aquellos que no (10,2 años [8,1-12,2] frente a 10,2 años [8-12,3]).
El 38,4% de los niños que hacen deporte extraescolar practican fútbol, el 10,1% natación, el 10% baile, el 7% gimnasia rítmica, el 5,3% artes marciales, el 7% tenis o pádel, el 5,3% atletismo, el 4,6% baloncesto y el 12,3% otro tipo de porte.
El 75% de los niños que hacen deporte extraescolar participan en un deporte con alto componente dinámico o con posible riesgo vital en caso de ocurrir un síncope, según la clasificación de los deportes de J. H. Mitchel32 (Tabla 1).
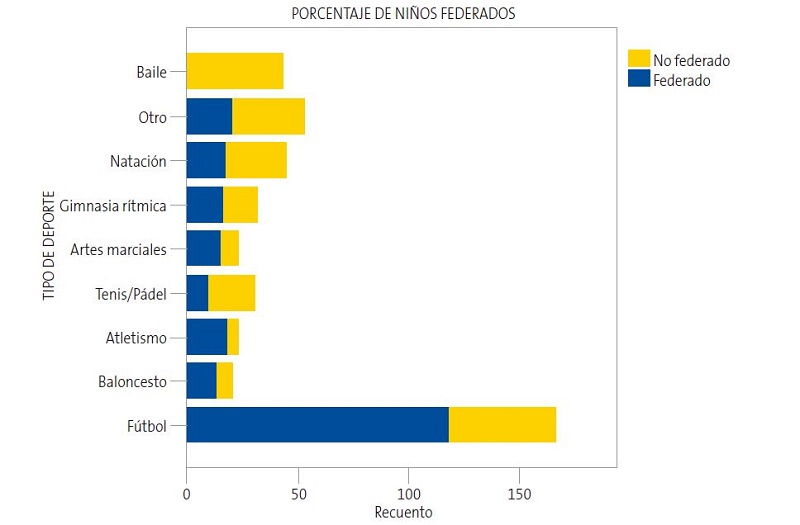
El 52,2% de los niños que practican deporte extraescolar están federados. Están federados más del 60% de los que practican fútbol, baloncesto, atletismo y artes marciales, siendo el porcentaje de niños federados menor en el resto de los deportes (Fig. 1).
Existen diferencias significativas (p <0,001) en las horas de práctica deportiva y la edad entre los niños federados y los no federados. En nuestro medio, los niños federados tienen una mediana de edad de 10,6 años (9,7-12,2) y los no federados de 10,1 años (7,8-12,2). Los niños federados practican una mediana de 4 horas (3-5) de deporte a la semana y los no federados 2 horas (2-3,5).
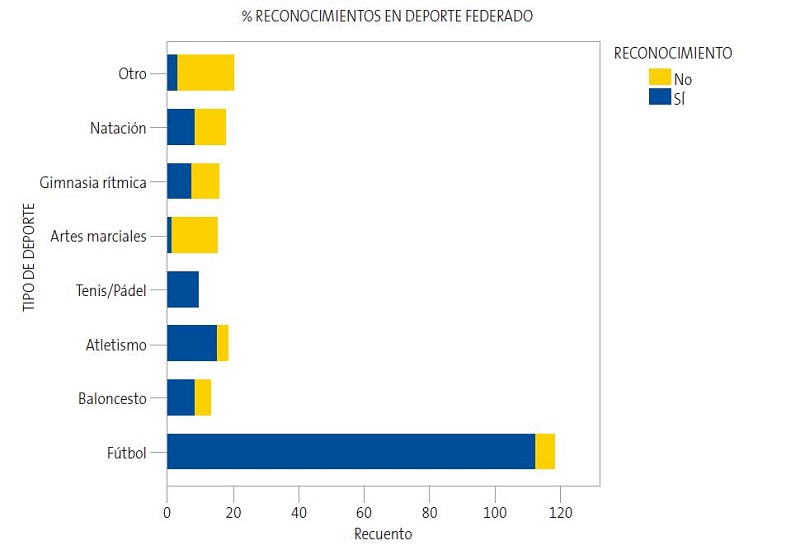
En los niños federados, se realizó reconocimiento predeportivo en el 68,1% de los casos existiendo diferencias significativas entre los distintos tipos de deportes (p <0,001). Se realizó reconocimiento predeportivo en el 95% de los niños federados en fútbol, en el 83% de los federados en atletismo, en el 62% en baloncesto, en el 47% en natación, en el 44% en gimnasia rítmica, en el 7% en artes marciales y en el 15% de los niños federados en otro tipo de deporte (Fig. 2).
| Figura 2. Distribución de la realización de reconocimientos en niños federados según el tipo de deporte |
|---|
 |

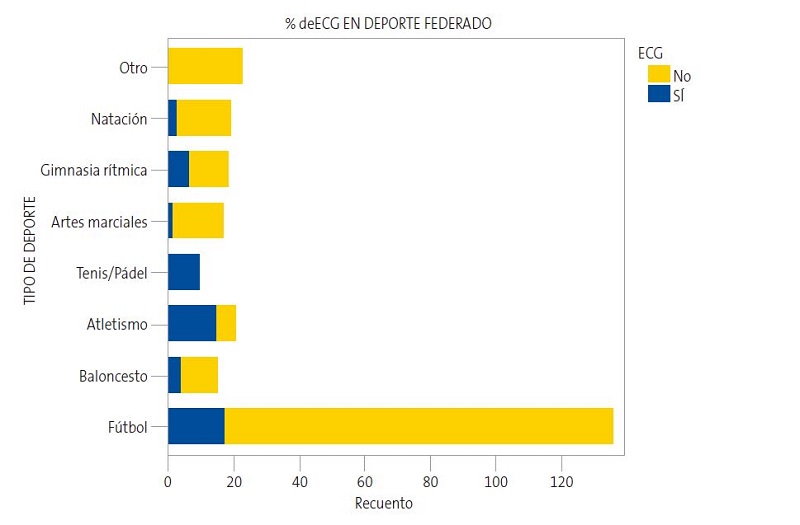
En los niños federados, se realizó ECG en el 19% de los casos, existiendo diferencias significativas entre los distintos tipos de deportes (p <0,001): en el 72% de los niños federados en atletismo, y en menos del 30% de los niños federados en otro tipo de deporte (Fig. 3).
El 13,2% (n = 91) de los niños estudiados presentaban antecedentes familiares de cardiopatía de primer o segundo grado. Entre ellos, 20 niños refirieron antecedentes familiares de arritmia, 13 de cardiopatía congénita, 18 de muerte súbita antes de los 50 años, 17 de enfermedad cardiovascular antes de los 50 años, seis de miocardiopatía y uno de canalopatía. El 35% de los niños con antecedentes familiares de cardiopatía estaban federados y en el 72% de ellos se había realizado reconocimiento predeportivo, pero solo en el 35% un electrocardiograma.
El 4,8% de los niños estudiados (n = 33) habían presentado algún síntoma cardiaco previo a la realización de nuestro estudio, entre ellos, 26 niños habían presentado síncope o presíncope en algún momento, tres niños referían palpitaciones, tres dolor precordial y uno refería disnea de esfuerzo. De ellos, el 67% practicaban deporte extraescolar y el 42,4% estaban federados. Se había realizado reconocimiento predeportivo a seis de estos niños y ECG a cinco de ellos.
De los 691 niños estudiados se realizó ECG a 624, ya que 67 niños (9,7%) no acudieron a la prueba. De los ECG hechos un 96,5% fueron normales o con variantes de la normalidad y un 3,5% alterados.
De los 33 pacientes que referían síntomas, uno no acudió a realizarse el electrocardiograma, 30 tenían un ECG dentro de la normalidad y dos niños presentaron un ECG alterado, uno de ellos diagnosticado de síndrome de Wolf-Parkinson-White (WPW) y otro con presencia de dudosa onda delta y antecedentes familiares de WPW que está en seguimiento.
Se consultaron por vía telemática un 5,6% de los ECG realizados y se derivaron a Cardiología para estudio un 3% de los niños estudiados.
En nuestro estudio, entre los 91 pacientes con antecedentes familiares de cardiopatía se derivaron siete pacientes a Cardiología (6,6%): cuatro pacientes con alteraciones en el ECG (4,5%), un paciente con taquicardia sinusal y palpitaciones, un niño con antecedentes familiares de Brugada y un paciente con antecedentes familiares de miocardiopatía hipertrófica.
Entre los 600 pacientes sin antecedentes familiares de cardiopatía se derivaron a cardiología 18 pacientes con alteraciones en el ECG (3,2%) y un paciente con disnea de esfuerzo cuyo ECG y estudio cardiológico completo resultó normal.
DISCUSIÓN
La prevención de la MSC en los jóvenes deportistas tiene especial relevancia, pues siendo poco frecuente, genera un gran impacto social. La identificación de pacientes de riesgo es difícil ya que la muerte súbita puede ser la primera manifestación.
Las causas más frecuentes MSC en menores de 30 años son las alteraciones estructurales y eléctricas12. El chequeo completo de prevención cardiovascular descartaría más del 95% de las causas de muerte súbita en deportistas jóvenes35.
En ninguna comunidad autónoma de nuestro país existe obligatoriedad de obtener el certificado de aptitud médica para la práctica deportiva, siendo las federaciones deportivas quienes tienen la potestad de poder exigirlo21. En nuestro medio, solo las federaciones de fútbol y atletismo realizan reconocimiento predeportivo a la mayoría de los niños.
En la mayoría de los reconocimientos deportivos infantiles de nuestro medio no se incluye ECG, aunque numerosos autores recomiendan incluirlo en la sistemática de la evaluación predeportiva23-30. En España no disponemos de sistemas de reconocimientos médicos para la práctica del deporte diseñados específicamente para este grupo de edad, y habitualmente no se realizan en el ámbito de las revisiones predeportivas pediátricas. En 2015 se publicó la Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en Pediatría31 pero aún no se ha conseguido su implantación en los reconocimientos predeportivos y en las consultas de Pediatría.
Investigar en profundidad los antecedentes familiares de cardiopatía de primer y segundo grado es importante ya que son un factor predictor importante en la aparición de enfermedades cardiacas.
De los 22 ECG clasificados como anormales por detectarse anomalías en ellos, solo un paciente no precisó seguimiento posterior al comprobarse que las anomalías eran debidas a un pectum excavatum. El resto precisan revisiones cardiológicas o seguimiento electrocardiográfico.
Un 3,6% de los niños estudiados precisaron un seguimiento cardiológico por presentar alteraciones en el ECG o referir antecedentes personales o familiares que precisaban estudio y, aunque no es un porcentaje muy alto, son 25 los niños que se han beneficiado de la realización de una prueba no invasiva.
En cuanto a la sobrecarga asistencial que podría generar la realización de esta prueba en Atención Primaria, en este caso hemos hecho ECG a todos los niños mayores de seis años y en un cupo de 1250 niños como el nuestro, se traduciría en unos 5-10 ECG semanales. En el caso de incluirse de forma sistemática a cierta edad, el número de ECG semanales se reduciría. En cuanto a la sobrecarga asistencial que podría generar en los servicios de Cardiología pediátrica, en nuestro estudio se consultaron telemáticamente un 5,6% de los ECG realizados (39 ECG en dos años) y se enviaron un 2,9% de los niños estudiados (20 niños en dos años) por lo que, a priori, la integración del ECG en los controles de niño sano no debería suponer una sobrecarga asistencial importante en Atención Primaria ni en las consultas de Cardiología pediátrica.
En nuestra opinión, con todos los datos aportados y aunque son necesarios más estudios, exponemos que quizá sea interesante realizar un ECG durante la época infantil coincidiendo con alguna de las revisiones del programa de salud infantil.
Limitaciones
Para minimizar los sesgos de información, la recogida de datos se realizó mediante entrevista personal con los sujetos de estudio y sus familiares. El ECG fue realizado siempre por la misma persona para minimizar sesgos en la técnica de realización. Podrían producirse sesgos en la interpretación del ECG que intentaron limitarse al mínimo posible mediante la lectura sistemática descrita y el envío de aquellos ECG dudosos a pediatras especialistas con dedicación a la Cardiología.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de interés en relación con la preparación y publicación de este artículo.
FINANCIACIÓN
Ayuda a la investigación clínica y epidemiológica en Pediatría de la Fundación Ernesto Sánchez Villares y la Sociedad de Pediatría de Asturias, Cantabria y Castilla y León. Proyecto 01/2018.
ABREVIATURAS
CSD: Consejo Superior de Deportes · ECG: electrocardiograma · MSC: muerte súbita cardiaca · WPW: síndrome de Wolf-Parkinson-White.
BIBLIOGRAFÍA
- Myerburg R, Castellanos A. Cardiac arrest and sudden cardiac death. En: BraunWald E (ed.). Heart disease: a textbook of cardiovascular medicine. 4.ª ed. Filadelfia: Saunders; 1992. p. 756-89.
- Zipes DP, Wellens HJ. Sudden cardiac death. Circulation. 1998;98:2334-51.
- Rai M, Thompson PD. The definition of exertion-related cardiac events. Br J Sports Med. 2011;45:130-1.
- Edwards CP, Yavari A, Sheppard MN, Sharma S. Anomalous coronary origin: the challenge in preventing exercise-related sudden cardiac death. Br J Sports Med. 2010;44:895-7.
- Van Hare G. Sudden Death. En: Behrman R (ed.). Kliegman: Nelson Textbook of Pediatrics. 19.ª edición. Filadelfia: Elsevier; 2011. p. 1619-22.
- Sherwin ED, Berul CI. Sudden Cardiac Death in Children and Adolescents. Card Electrophysiol Clin. 2017;9:569-79.
- Ackerman M, Atkins DL, Triedman JK. Sudden Cardiac Death in the Young. Circulation. 2016;133:1006-26.
- Corrado D, Basso C, Pavei A, Michieli P, Schiavon M, Thiene G. Trends in sudden cardiovascular death in young competitive athletes after implementation of a preparticipation screening program. JAMA. 2006;296:1593-601.
- Marijon E, Tafflet M, Celermajer DS, Dumas F, Perier MC, Mustafic H, et al. Sports-related sudden death in the general population. Circulation. 2011;124:672-81.
- Maron BJ, Doerer JJ, Haas TS, Tierney DM, Mueller FO. Sudden deaths in young competitive athletes: analysis of 1866 deaths in the United States, 1980-2006. Circulation. 2009;119:1085-92.
- Harmon KG, Asif IM, Klossner D, Drezner JA. Incidence of sudden cardiac death in National Collegiate Athletic Association athletes. Circulation. 2011;123:1594-600.
- Pilmer CM, Kirsh JA, Hildebrandt D, Krahn AD, Gow RM. Sudden cardiac death in children and adolescents between 1 and 19 years of age. Heart Rhythm. 2014;11:239-45.
- Fuller CM, McNulty CM, Spring DA, Arger KM, Bruce SS, Chryssos BE, et al. Prospective screening of 5,615 high school athletes for risk of sudden cardiac death. Med Sci Sports Exerc. 1997;29:1131-8.
- Wilson MG, Basavarajaiah S, Whyte GP, Cox S, Loosemore M, Sharma S. Efficacy of personal symptom and family history questionnaires when screening for inherited cardiac pathologies: the role of electrocardiography. Br J Sports Med. 2008;42:207-11.
- Bessem B, Groot FP, Nieuwland W. The Lausanne recommendations: a Dutch experience. Br J Sports Med. 2009;43:708-15.
- Baggish AL, Hutter AM, Wang F, Yared K, Weiner RB, Kupperman E, et al. Cardiovascular screening in college athletes with and without electrocardiography: a cross-sectional study. Ann Intern Med. 2010;152:269-75.
- Hevia AC, Fernández MM, Palacio JM, Martín EH, Castro MG, Reguero JJ. ECG as a part of the preparticipation screening programme: an old and still present international dilemma. Br J Sports Med. 2011;45:776-9.
- Corrado D, Zorzi A. Sudden death in athletes. Int J Cardiol. 2017;237:67-70.
- Semsarian C, Sweeting J, Ackerman MJ. Sudden cardiac death in athletes. Br J Sports Med. 2015;49:1017-23.
- Ley Orgánica 3/2013, de 20 de junio, de protección de la salud del deportista y lucha contra el dopaje en la actividad física. Ley orgánica 3/2013. Boletín Oficial del Estado, n.º 148, Madrid, España, 21 de junio de 2013.
- Drobnic F, Serra Grima JR. The sport preparticipation cardiovascular screening examination of the athlete. Med Clin (Barc). 2009;132:706-8.
- Marijon E, Tafflet M, Celermajer DS, Dumas F, Perier MC, Mustafic H, et al. Sports-related sudden death in the general population. Circulation. 2011;124:672-81.
- Corrado D, Pelliccia A, Bjørnstad H, Vanhees l, Biffi A, Borjesson M, et al. Cardiovascular pre-participation screening of young competitive athletes for prevention of sudden death: proposal for a common European protocol. Consensus Statement of the Study Group of Sport Cardiology of the Working Group of Cardiac Rehabilitation and Exercise Physiology and the Working Group of Myocardial and Pericardial Diseases of the European Society of Cardiology. European Heart J. 2005;26:516-24.
- Boraita A, Baño A, Berrazueta J, Lamiel R, Luengo E, Manonelles P, et al. Guías de práctica clínica de la Sociedad Española de Cardiología sobre la actividad física en el cardiópata. Rev Esp Cardiol. 2000;53:684-726.
- Manonelles P, Aguilera B, Boraita A, Luengo E, Pons C, Suárez M. Utilidad del electrocardiograma de reposo en la prevención de la muerte súbita del deportista. Documento de consenso de la Federación Española de Medicina del Deporte. Arch Med Deporte. 2007;24:159-68.
- Sarquella-Brugada G, Campuzano O, Iglesias A, Sánchez-Malagón J, Guerra-Balic M, Brugada J, et al. Genetics of sudden cardiac death in children and young athletes. Cardiol Young. 2013;23:159-73.
- Wellens H, Gorgels A. How important is the electrocardiogram in protecting and guiding the athlete? Circulation. 2011;124:669-71.
- Asif I, Drezner J. Sudden cardiac death and preparticipation screening: the debate continues-in support of electrocardiogram-inclusive preparticipation screening. Progress Cardiovascular Dis. 2012;54:445-50.
- Asif I, Rao A, Drezner J. Sudden cardiac death in young athletes: what is the role of screening? Curr Opin Cardiology. 2013;28:55-62.
- Sudden cardiovascular death in sport: Laussane Recommendations: Preparticipation cardiovascular screening. En: IOC Medical Comission, International Olimpic Comitee [en línea] [consultado el 12/01/2022]. Disponible en https://stillmedab.olympic.org/media/Document%20Library/OlympicOrg/IOC/Who-We-Are/Commissions/Medical-and-Scientific-Commission/EN-IOC-Consensus-Statement-on-Sudden-Cardiovascular-Death-in-Sport-2004.pdf
- Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas (SECPCC); Subdirección General de Deporte y Salud del Consejo Superior de Deportes (CSD). Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en Pediatría. En: AEPap [en línea] [consultado el 12/01/2022]. Disponible en www.aepap.org/biblioteca/guias/guia-clinica-de-evaluacion-cardiovascular-previa-la-practica-deportiva-en-pediatria
- Mitchell JH, Haskell W, Snell P, Van Camp SP. Task Force 8: classification of sports. J Am Coll Cardiol. 2005;45:1364-7.
- Loeys BL, Dietz HC, Braverman AC, Callewaert BL, De Backer J, Devereux RB, et al. The revised Ghent nosology for the Marfan syndrome. J Med Genet. 2010;47:476-85.
- Marfan Foundation. Calculation of systemic score. En: The Marfan Foundation [en línea] [consultado el 12/01/2022]. Disponible en www.marfan.org/dx/score
- McKinney J, Johri AM, Poirier P, Fournier A, Goodman JM, Moulson N, et al. Canadian Cardiovascular Society Cardiovascular Screening of Competitive Athletes: The Utility of the Screening Electrocardiogram to Predict Sudden Cardiac Death. Can J Cardiol. 2019;35:1557-66.