Vol. 23 - Num. 92
Notas clínicas
Afta de Bednar. La importancia de la sospecha diagnóstica
David Molina Herranza, Amelia Moreno Sáncheza, M.ª Violeta Fariña Jaraa, Sheila Miralbés Terrazaa
aServicio de Pediatría. Hospital Universitario Miguel Servet. Zaragoza. España.
Correspondencia: D Molina. Correo electrónico: dmolinaherranz@gmail.com
Cómo citar este artículo: Molina Herranz D, Moreno Sánchez A, Fariña Jara MV, Miralbés Terraza S. Afta de Bednar. La importancia de la sospecha diagnóstica. Rev Pediatr Aten Primaria. 2021;23:401-4.
Publicado en Internet: 17-12-2021 - Número de visitas: 25840
Resumen
El afta de Bednar o afta pterigoide es una úlcera oral de forma redondeada u ovalada, originada por presión mecánica. Suele ser bilateral y se localiza en el tercio posterior del paladar. Clínicamente puede pasar desapercibida o producir dolor e irritabilidad; en ocasiones también puede dificultar la alimentación de recién nacidos y lactantes. No precisa realizar pruebas complementarias. El tratamiento consiste en retirar el estímulo que las produce.
Se presenta el caso de un lactante con afta de Bednar. Su diagnóstico se prolongó en el tiempo y fue estudiado por varios especialistas. Inicialmente consultó por irritabilidad y rechazo de la ingesta, con posterior apreciación de dos aftas orales. Se trata de una entidad que el pediatra debe conocer, para evitar errores de diagnóstico y la solicitud de pruebas no indicadas o derivaciones innecesarias.
Palabras clave
● Afta de Bednar ● Afta pterigoide ● Paladar ● Úlcera de Bednar ● Úlcera oralINTRODUCCIÓN
Una úlcera oral es una solución en la continuidad del epitelio de la mucosa oral. El afta es un término comúnmente utilizado para describir las pequeñas ulceraciones en la boca1. A pesar de ello, en la bibliografía de las úlceras de Bednar, se usa el término úlcera o afta de forma indistinta. Debe su nombre al pediatra Alois Bednar que las describió en 1850. No obstante, la bibliografía de esta patología es limitada y mucho más la iconografía2,3.
Estas erosiones son típicamente dolorosas, de forma ovalada o redondeada, simétricas y poco profundas1. Se asocian generalmente con un agente traumático y el tratamiento consiste en retirar su causa. El pronóstico es benigno, con resolución completa en un plazo de una a cuatro semanas4,5. Es importante conocer esta patología para poder diagnosticarla y evitar tratamientos innecesarios4,7 y realización de pruebas no indicadas1.
CASO CLÍNICO
Lactante varón de cinco meses de vida, con antecedente de pliegue nucal alterado y oligoamnios detectados en ecografías prenatales. Biopsia corial con cariotipo y array-CGH normales. Parto a término, con peso al nacimiento de 3500 gramos. Resto de antecedentes personales y familiares sin interés.
A la edad de 1 mes aparecen de forma aparentemente casual dos úlceras simétricas en los pilares anteriores amigdalinos, en la zona de unión entre paladar duro y blando. Las lesiones presentan un borde bien definido, elevado e hiperémico, con un fondo de fibrina de color amarillo-grisáceo.
Recibe lactancia materna hasta la semana previa a la aparición de las úlceras, cuando se sustituye por fórmula artificial en biberón, presentando posteriormente rechazo de tomas e irritabilidad con las mismas. No presenta otra sintomatología asociada.
Este primer episodio duró aproximadamente dos meses. Tuvo un intervalo posterior de tres semanas en el que las lesiones involucionan espontáneamente, sin tratamiento ni ningún tipo de medida adicional, pero sin alcanzar la resolución completa, tras el cual las lesiones empeoran y reaparece la clínica inicial (Fig. 1).
| Figura 1. Evolución cronológica de las úlceras de Bednar. De izquierda a derecha: úlceras con aspecto amarillento por la capa de fibrina. Tras su desprendimiento la zona queda con un intenso eritema. Diminución de la intensidad hipéremica hasta su resolución |
|---|
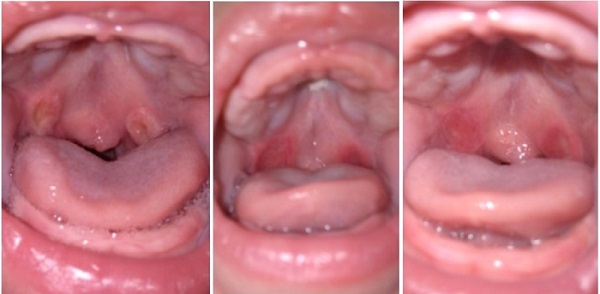 |

Fue valorado por varias especialidades médicas por la persistencia de las lesiones ulceradas, irritabilidad y rechazo de las tomas. Por Gastroenterología, por sospecha de posible alergia a las proteínas de la leche de vaca, con pauta de fórmula hidrolizada y elemental, sin clara respuesta; por Otorrinolaringología, que realiza estudio microbiológico de las lesiones con test rápido de detección de Streptococcus β-hemolítico del grupo A y frotis faríngeo que son negativos; por Enfermedades Infecciosas, con serologías y cultivos negativos. Ante la continuidad de la clínica aftosa, se consulta con Reumatología para descartar patología autoinmune. En este momento el lactante tenía cinco meses.
Se insistió en la anamnesis a los familiares, donde comentan que el niño realizaba las tomas del biberón con mucha fuerza, con una succión vigorosa y “generando mucho vacío”.
Ante la clínica y la anamnesis, se sospechó una posible úlcera de Bednar, proponiendo un cambio de la tetina del biberón por otra más ergonómica o con un orificio más ancho. No obstante, ante la interconsulta realizada, se decidió solicitar analítica sanguínea, que muestra proteína C reactiva, hemograma, bioquímica, estudio de autoanticuerpos y complemento sin alteraciones.
El paciente mostró mejoría evidente tras el cambio de tetina, con una resolución definitiva de las lesiones en un mes.
DISCUSIÓN
El afta o úlcera de Bednar, también llamada afta pterigoide6, es una úlcera oral de forma redondeada u ovalada, cuyo origen es atribuido a una presión mecánica o traumática. Se localiza en el tercio posterior del paladar, por lo general, desde el límite posterior del paladar duro hasta el paladar blando, medial a los pilares palatinos1,4. La presentación más frecuente es bilateral, en ocasiones unidas por un puente. También se han descrito unilaterales1-3.
La lesión está compuesta por un exudado central superficial, rodeado por una placa hiperémica e inflamatoria que en ocasiones precede al exudado. El componente central puede estar cubierto por una capa fibrinosa firmemente adherida a la base, de color blanco amarillento, que en ocasiones sangra al retirarla. Tiende a confluir y presentar aspecto necrótico por la presencia de exudado grisáceo o serosanguinolento1,5.
En nuestro caso, las úlceras fueron bilaterales y simétricas, sin presentar confluencia, pero sí una capa de fibrina inicial con halo eritematoso. Este halo fue aumentando de forma centrípeta a medida que se desprendía la zona fibrinosa, dejando una zona hiperémica. La intensidad del eritema disminuyó con el tiempo y las medidas recomendadas (Fig. 1).
La fisiopatología de esta entidad se desconoce, pero se ha relacionado con la acción traumática de la tetina del biberón, sobre todo cuando presentan tetinas duras o de orificios estrechos que generan succiones más vigorosas, con la posición horizontal del niño durante la lactancia, con la succión constante del chupete o de modelos no ortodóncicos, y con la limpieza con gasa de la cavidad bucal tras las comidas, ejerciendo presión en el límite del paladar duro favoreciendo la erosión de la mucosa1,7,8. En nuestro caso puede relacionarse con la introducción de la lactancia artificial mediante biberón al asociarse temporalmente con el inicio de la clínica.
Entre los factores de riesgo relacionados con la úlcera de Bednar se ha demostrado una mayor incidencia en recién nacidos por parto vaginal y alimentados con fórmula artificial3,4. Algunos estudios las relacionan con un proceso inmune por su mayor asociación con la alimentación de fórmula, la localización próxima a zonas linfoides orales y la baja frecuencia en recién nacidos pretérminos5.
Algunos autores limitan el rango de edad de estas úlceras a la época neonatal5 o desde los dos días hasta las seis semanas de vida1. Nuestro lactante presenta las aftas por primera vez al mes de vida, sin embargo, la clínica se prolonga hasta los cinco meses. Por tanto, debe considerarse la patología tanto en neonatos como en lactantes, siempre y cuando haya un desencadenante mecánico.
Clínicamente, la lesión puede pasar desapercibida o producir dolor en la succión, llegando a ser extremadamente dolorosa y generando un componente de irritabilidad que se incrementa en el momento de la toma. En estos casos, puede verse comprometida la alimentación1,2.
El diagnóstico diferencial más importante que se debe realizar es el infeccioso7,8. En el caso presentado, la ausencia de fiebre, el buen estado general, el tiempo de evolución y la negatividad de las pruebas complementarias hacen improbable la etiología infecciosa. La estomatitis herpética se caracteriza por un curso agudo y la presencia de pequeñas lesiones que afectan encías, lengua y mucosa oral anterior. La herpangina, causada por el virus Coxsackie, es otra lesión aguda que, aunque puede afectar a toda la cavidad, es de localización más posterior, en torno a los pilares amigdalinos. La fiebre aftosa o enfermedad de mano-pie-boca es una lesión oral concomitante con lesiones vesiculosas en pies y manos1,2,4. La estomatitis aftosa recurrente son lesiones superficiales frecuentes de la mucosa oral queratinizada de niños y jóvenes; son de pequeño tamaño y están rodeadas de un halo eritematoso, generalmente afectan al paladar duro y parte anterior de la cavidad oral. Otra lesión frecuente en los recién nacidos son las perlas de Epstein, que consisten en pequeñas pápulas blanquecinas que pueden localizarse a lo largo del paladar, incluida la región del afta de Bednar4. Otras patologías menos comunes a esta edad son lesiones por agentes físicos, exposición a fármacos, alteraciones inmunológicas o el síndrome PFAPA (fiebre periódica, aftas, faringitis y adenitis). Algunas enfermedades gastrointestinales como celiaquía, enfermedad de Crohn o colitis ulcerosa también pueden cursar con aftas bucales6. Mucho más infrecuente en estas edades serían las enfermedades autoinmunes con úlceras bucales, principalmente la enfermedad de Behçet y el lupus eritematoso sistémico2.
El tratamiento consiste fundamentalmente en eliminar aquellos factores con potencial de estimular de forma repetitiva la mucosa oral afectada. Entre las medidas consideradas eficaces se encuentra el aumento del orificio de la tetina, el cambio de esta y corregir la posición de lactancia del niño (preferible la posición semisentada a la horizontal)4. No obstante, la lactancia materna es la mejor alternativa. Entre las posibilidades de tratamiento en casos muy sintomáticos se describen los anestésicos tópicos y la glicerina, que actuaría a modo de lubricante disminuyendo la fricción y favoreciendo la alimentación.
Aunque tienen un curso benigno, las lesiones pueden afectar los hábitos de alimentación tal y como ocurrió en el caso que presentamos, debido a la molestia que genera la presión durante la succión en la zona lesionada. Una vez retirado el estímulo que las produce suelen presentar una evolución hacia la curación espontánea en unos días, sin dejar cicatriz, con un tiempo máximo de un mes4,5.
Las aftas de Bednar no son un fenómeno raro, en el estudio prospectivo realizado por Nebgen et al. detectaron presencia de estas úlceras en un 15,8% de un total de 1654 recién nacidos5.
Es esencial conocer esta entidad que, a menudo, está infradiagnosticada o mal diagnosticada, para poder alcanzar la sospecha clínica y reconocerla de forma inicial. De esta forma, en nuestro caso, hubiéramos evitado el retraso diagnóstico tras un peregrinaje por diferentes consultas de especialidades hospitalarias, con la realización de estudios complementarios innecesarios y tratamientos no adecuados.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Chaudhry A, Saluja P. Nostalgia of neonatal Bednar’s aphthae. J Clin Neonatol. 2019;8:1-4.
- Fariñas Salto M, Menéndez Hernando C, Martín Molina R, Galán Gómez V, García de Pedro FJ. Recién nacido con úlcera de Bednar. Arch Argent Pediatr. 2017;115:28-30.
- Tricarico A, Molteni G, Mattioli F, Guerra A, Mordini B, Presutti l, et al. Nipple trauma in infants? Bednar aphthae. Am J Otolaryngol. 2012;33:756-7.
- Nam SW, Ahn SH, Shin SM, Jeong G. Clinical features of Bednar’s aphthae in infants. Korean J Pediatr. 2016;59:30-4.
- Nebgen S, Kasper HU, Schäfer D, Christ H, Roth B. Bednar’s aphthae in neonates: incidence and associated factors. Neonatology. 2010;98:208-11.
- Rioboo Crespo M, Bascones Martínez A. Aftas de la mucosa oral. Av Odontoestomatol. 2011;27:63-74.
- Resa Serrano E, Almodovar Martín JL, González Jimeno A. Afta oral a los 52 días de vida, ¿qué es? En: Continuum [en línea] [consultado el 15/12/2021]. Disponible en https://continuum.aeped.es/screens/play/1225#.YbnB1lmCFPY
- Pathania YS. Palatal ulcer in an infant. Pediatr Dermatol. 2020;37:213-4.




