Importancia del diagnóstico y tratamiento precoz de la encefalitis herpética
Aída M.ª Gutiérrez Sáncheza, Myriam López Rojob, Marta Marín Andrésb, Carmelo Guerrero Laleonaa, Matilde Bustillo Alonsoc
aServicio de Pediatría. Hospital Infantil Universitario Miguel Servet. Zaragoza. España.
bMIR-Pediatría. Hospital Universitario Miguel Servet. Zaragoza. España.
cUnidad de Infectología Pediátrica. Servicio de Pediatría. Hospital Universitario Miguel Servet. Zaragoza. España.
Correspondencia: AM Gutiérrez. Correo electrónico: amgsjm@gmail.com
Cómo citar este artículo: Gutiérrez Sánchez AM, López Rojo M, Marín Andrés M, Guerrero Laleona C, Bustillo Alonso M. Importancia del diagnóstico y tratamiento precoz de la encefalitis herpética. Rev Pediatr Aten Primaria. 2020;22:e133-e138.
Publicado en Internet: 17-09-2020 - Número de visitas: 33058
Resumen
El virus del herpes simple (VHS) produce una encefalitis necrotizante aguda, afectando típicamente al lóbulo temporal. La existencia de un fármaco antiviral específico, así como el uso de medicación adyuvante como la corticoterapia, han mejorado el pronóstico de las infecciones graves. El retraso en el inicio del tratamiento con aciclovir es un factor claramente relacionado con mala evolución, así como las pautas cortas de tratamiento que se han asociado con mayor riesgo de recidivas.
Palabras clave
● Aciclovir ● Encefalitis ● Virus del herpes simpleINTRODUCCIÓN
El virus herpes simple (VHS) se encuentra con alta prevalencia en la población y causa desde entidades leves y frecuentes como la gingivoestomatitis herpética, hasta cuadros graves con elevada morbimortalidad como la encefalitis, la infección en periodo neonatal o la infección en pacientes inmunodeprimidos.
CASO CLÍNICO
Lactante de 13 meses con cuadro febril de hasta 39,5 °C de 9 días de evolución. Embarazo, parto y periodo neonatal sin incidencias. Cribado neonatal normal. Buen desarrollo psicomotor y ponderoestatural. No antecedentes familiares ni personales de interés.
Acude por primera vez al servicio de urgencias con cuadro febril de 72 horas de evolución, acompañado de un vómito, dos deposiciones de menor consistencia de la habitual y micropetequias aisladas. Se realiza análisis de orina que es normal y se extrae analítica sanguínea con marcadores de infección negativos, hemograma y hemostasia normal. Tras permanecer en observación durante cuatro horas, ante el buen estado general de la paciente, sin observarse aumento del número de petequias, se decide alta hospitalaria y control por su pediatra. Es valorada de nuevo en Urgencias tras una semana del inicio de la fiebre, siendo diagnosticada de gastroenteritis aguda; la paciente realiza un vómito y una deposición líquida diaria, sin productos patológicos. Se realiza en ese momento una gasometría capilar con equilibrio ácido-base normal y es dada de alta a domicilio. Acude por tercera vez al servicio de urgencias por persistencia de síndrome febril, de nueve días de evolución, asociado en esta ocasión a decaimiento y somnolencia, así como irritabilidad al despertar. Orexia disminuida. Los padres presentaron cuadro autolimitado de gastroenteritis aguda de inicio posterior a la sintomatología de la niña.
Exploración física: constantes: temperatura 36,3 °C, presión arterial 98/58 mmHg, frecuencia cardiaca 112 lpm, saturación de oxígeno del 98%. Triángulo de evaluación pediátrica estable. Buen estado general. Leve palidez cutánea. Mucosas húmedas. Bien perfundida. Eupneica. No presenta exantemas ni petequias. Signos meníngeos negativos. Auscultación cardiopulmonar y abdominal normales. Exploración orofaríngea y otoscopia sin alteraciones. Exploración neurológica: Glasgow del lactante de 15. Atenta, activa, reactiva, moviliza las cuatro extremidades. Impresiona de irritabilidad, aunque es intermitente. Rechaza deambulación y bipedestación. No presenta signos inflamatorios articulares ni limitación a la movilización pasiva de extremidades. No dolor a la palpación de apófisis espinosas vertebrales.
Pruebas complementarias y evolución: a su ingreso se realiza radiografía de tórax, que es normal y se extrae analítica sanguínea: reactantes de fase aguda negativos (proteína C reactiva 0,44 mg/dl; procalcitonina 0,09 ng/ml); bioquímica con glucosa, urea e iones normales; enzimas hepáticas: fosfatasa alcalina 146 U/l, GGT 15 U/l, GOT 102 U/l, GPT 12 U/l, LDH 670 U/l; hemograma con 13 800 leucocitos/µl (neutrófilos 54,2%, linfocitos 38,6%, monocitos 5,4%), hemoglobina 12,1 g/dl, plaquetas 361 000/µL. Se recoge hemocultivo, urocultivo, coprocultivo y aspirado nasofaríngeo para virus, que son negativos. Ingresa en planta de hospitalización para completar estudio.
Inicialmente la paciente recibe tratamiento antibiótico intravenoso con cefuroxima ante la sospecha de discitis, que se descarta a las 48 horas del ingreso mediante gammagrafía ósea en la que no se objetivan alteraciones de significación patológica. Posteriormente ante la sospecha clínica de meningoencefalitis con persistencia de fiebre, somnolencia e irritabilidad, se inicia tratamiento antibiótico empírico con cefotaxima, vancomicina y aciclovir intravenosos. Se realiza tomografía computarizada (TC) craneal en el que se observan hipodensidades en las áreas parietotemporal derecha y temporal izquierda, con discreto efecto de masa, con pequeños focos hiperdensos sugestivos de hemorragia en punta del temporal derecho (Fig. 1). Dichos hallazgos sugieren una posible encefalitis herpética. Tras la TC craneal se decide realizar punción lumbar con los siguientes resultados en el líquido cefalorraquídeo (LCR): hematíes 3500/mm3, células nucleadas 150/mm3 (segmentados: 1%, linfocitos: 82%, células mononucleares: 17%), glucorraquia 0,40 g/l y proteinorraquia 1,01 g/l.
| Figura 1. Tomografía computarizada craneal sin contraste. Cortes axiales. Extensa hipodensidad temporoparietal derecha, con discreto efecto de masa sobre sistema ventricular derecho y leve desplazamiento de la línea media. Pequeños focos hiperdensos en la punta del temporal derechos, sugestivos de focos hemorrágicos. Hipodensidad temporobasal izquierda sin efecto de masa significativo |
|---|
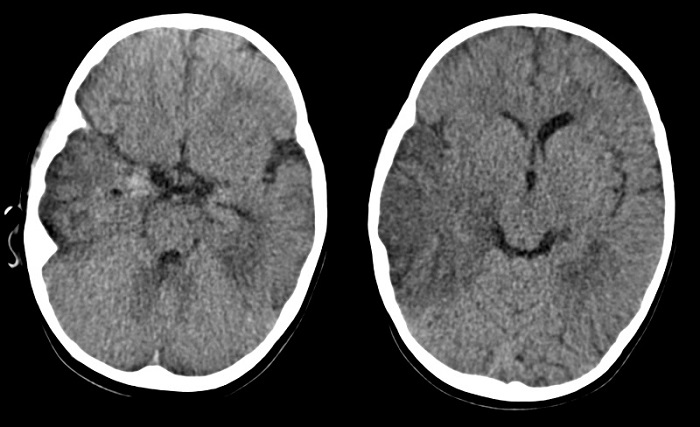 |

Tras los resultados microbiológicos de la punción lumbar, detectándose en LCR una reacción en cadena de la polimerasa (PCR) positiva para VHS tipo 1, se mantiene tratamiento con aciclovir intravenoso durante 21 días. A los 18 días de ingreso se realiza una resonancia magnética (RM) cerebral en la que se observan secuelas de encefalitis herpética con marcada pérdida de volumen del lóbulo temporal e hipocampo derechos con dilatación compensadora del ventrículo lateral. Así mismo se aprecia sutil pérdida de volumen con prominencia de espacios de LCR a nivel del hipocampo y giro parahipocampal izquierdos (Fig. 2).
| Figura 2. Resonancia magnética craneal. Cortes axiales y coronales. Secuelas de encefalitis herpética con importante destrucción fundamentalmente del lóbulo temporal e hipocampo derechos y de forma muy sutil hipocampo y giro parahipocampal izquierdos |
|---|
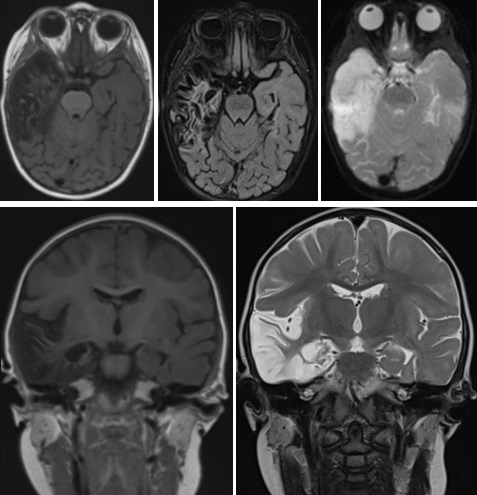 |

La paciente presenta durante su ingreso mejoría clínica con disminución de la irritabilidad y exploración neurológica normal, por lo que es dada de alta a domicilio. En el seguimiento clínico presenta buena evolución.
DISCUSIÓN
La encefalitis es un proceso inflamatorio del sistema nervioso central (SNC), asociado a disfunción neurológica, debido a múltiples agentes etiológicos, principalmente los virus. Debido a la contigüidad de las estructuras del SNC, se pueden presentar como cuadros mixtos1,2 afectándose estructuras próximas al cerebro como las meninges (meningoencefalitis), si bien puede afectar exclusivamente al cerebro (encefalitis) o la médula espinal (mielitis o encefalomielitis).
La encefalitis puede ser causada o desencadenada por múltiples agentes, fundamentalmente los virus. El agente infeccioso causal no se identifica en un tercio de los casos, aunque es posible orientar la etiología según la edad del paciente y la epidemiología3. La etiología más frecuente tras el periodo neonatal es la infección por enterovirus como Echovirus y Coxackie B5 que suelen tener una evolución benigna excepto algunos serotipos que pueden presentar mayor mortalidad como sucede con el serotipo 714,5.
La encefalitis herpética es la encefalitis primaria grave más frecuente en la infancia, por eso su tratamiento debe iniciarse de forma precoz. Causa el 10-20% de todas las encefalitis víricas en países desarrollados6. Es secundaria a la infección del SNC por VHS, que va a producir una encefalitis necrotizante aguda7,8. Su incidencia en la población general es de 1-4 casos/100 000 habitantes y año. Afecta a ambos sexos por igual y en cuanto a la edad de presentación encontramos una distribución bimodal con un pico de 5 a 30 años y otro por encima de los 50 años. En el neonato puede ser causada por el VHS-1 o el VHS-2, y en edades posteriores es casi siempre originada por el tipo 1. Puede ocurrir durante la primoinfección (30%) o más frecuentemente como reactivación (70%), y en este caso solo un 10% tienen antecedente de lesiones herpéticas previas9. La extensión del VHS al SNC se produce por vía hematógena, neurogénica, o a través de la mucosa nasal respiratoria. La lesión que se produce se debe tanto a un mecanismo directo del virus como indirecto a través de la respuesta inmunitaria.
Respecto a la clínica, la encefalitis herpética suele presentarse con fiebre o febrícula en el 90% de los casos, disminución del nivel de conciencia, cefalea, crisis convulsivas y signos de focalidad neurológica, afectando típicamente al lóbulo temporal6. El inicio de las manifestaciones clínicas puede ser brusco, en forma de crisis convulsivas, aunque es más frecuente un cuadro previo de varios días de un proceso febril inespecífico, como sucedía con nuestra paciente, al que se asocia una alteración progresiva del nivel de conciencia, con irritabilidad, somnolencia, etc.
El LCR en la encefalitis herpética suele presentar pleocitosis entre 10-500 células/ µl en un 85%, con predominio de linfocitos y eritrocitos, si bien la ausencia de celularidad no excluye el diagnóstico. También suele encontrarse hiperproteinorraquia (60-700 mg/dl) y ligera hipoglucorraquia (30-40 mg/dl). La PCR de VHS es positiva generalmente a partir de las 24 horas del inicio del cuadro. Esta técnica tiene una sensibilidad del 98% y una especificidad del 94%. La sensibilidad de esta prueba depende del momento de su realización, siendo esta mayor entre el 6.º y el 10.º día del inicio de la sintomatología y perdiendo sensibilidad (solo un 75%), si se realiza muy precozmente (<72 horas del inicio de la clínica). Si hay PCR negativa inicial y alta sospecha de encefalitis herpética por clínica o alteración en la RM se recomienda repetir la punción lumbar al tercero a séptimo día para valorar suspender o no el tratamiento.
Otras técnicas que apoyan el diagnóstico son la RM y el electroencefalograma (EEG). En la RM son típicas las imágenes de hiperseñal en T2 en la región inferomedial del lóbulo temporal extendiéndose hacia la ínsula. En el EEG podemos encontrar un enlentecimiento generalizado de la actividad cerebral, seguido posteriormente de ondas paroxísticas o procesos trifásicos de predominio temporal. Pueden aparecer descargas epileptiformes periódicas de 2-3 hercios de intensidad originadas en el lóbulo temporal. En el contexto de un cuadro de encefalitis, el hallazgo de alteraciones localizadas en la RM o en el EEG, nos debe plantear el origen herpético como primera opción. Sin embargo, la ausencia de alteración en el EEG no excluye la posibilidad de una encefalitis por VHS, así como la resolución de las anomalías tampoco se correlaciona con la recuperación clínica.
Ante la sospecha de encefalitis, se debe iniciar tratamiento empírico de forma precoz con aciclovir intravenoso (30 mg/kg/día cada 8 h) ya que se asocia a mejor pronóstico. Si se confirma la etiología herpética se mantiene el tratamiento con aciclovir durante 14-21 días (14 días en pacientes inmunocompetentes y 21 días en inmunocomprometidos y recien nacidos). La terapia antiviral puesta de forma empírica puede ser suspendida si la PCR para VHS en LCR es negativa después de las primeras 72 horas del inicio de los síntomas en un paciente con baja probabilidad de presentar una encefalitis10. El uso de corticoides asociados a aciclovir intravenoso, disminuye la inflamación cerebral y puede mejorar el pronóstico11. El porcentaje de recidiva en pacientes tratados es del 5%12. Sin tratamiento la mortalidad es >70% y la supervivencia sin secuelas del 2,5%; con tratramiento con aciclovir la mortalidad desciende al 0-10% y la supervivencia sin secuelas es del 18-42%. Es necesario realizar un seguimiento clínico para iniciar la intervención terapéutica o rehabilitadora de forma precoz.
Varios estudios sugieren la existencia de defectos en la inmunidad subyacentes en aquellos niños mayores que padecen una encefalitis por VHS9. Se ha relacionado especialmente con deficiencias en los receptores toll-like tipo 3 (TLR3), UNC93B1 y señalización dependiente de STAT-1. Por ello, en aquellos niños con infección del SNC por VHS se debe plantear descartar este tipo de inmunodeficiencias13,14.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
EEG: electroencefalograma · LCR: líquido cefalorraquídeo · PCR: reacción en cadena de la polimerasa · RM: resonancia magnética · SNS: sistema nervioso central · TLR3: toll-like tipo 3 · TC: tomografía computarizada · VHS: virus del herpes simple.
BIBLIOGRAFÍA
- Whitley RJ. Viral infections of the central nervous system. En: GershoAA, Hotez PJ Katz SL (eds.). Krugman´s Infectious Diseases of Children. 11.ª edición. Filadelfia: Mosby; 2004. p. 855-78.
- Willoughby RE. Encephalitis, meningoencephalitis and postinfectious encephalomyelitis. En: Long SS, Pickering LK, Prober CH G (eds.). Principles and practice of pediatric infectious diseases. 3.ª edición. Filadelfia: Churchill Livingston; 2008. p. 310-8.
- Navarro ML, González F, Santos M, Saavedra J, Hernández T. Encefalitis. En: AEP [en línea] [consultado el 15/09/2020]. Disponible en www.aeped.es/sites/default/files/documentos/encefalitis.pdf
- Chang LY, Huang LM, Gau SS, Wu YY, Hsia SH, Fan TY, et al. Neurodevelopment and cognition in children after enterovirus 71 infection. N Engl J Med. 2007;356:1226-34.
- Cheng MF, Chen BC, Huang TS, Hsieh KS, Chen SN, Liu YC. Clinical application of reverse-transcription polymerase chain reaction and intravenous immunoglobulin for enterovirus encephalitis. Jpn J Infect Dis. 2008;61:18-24.
- Muñoz E, Morillo B, Grupo de Patología Infecciosa de AEPap. Infecciones por virus herpes simple. En: AEPap [en línea] [consultado el 15/09/2020]. Disponible en www.aepap.org/grupos/grupo-de-patologia-infecciosa
- Steiner I, Kennedy PG, Pachner AR. The neurotropic herpes viruses: herpes simplex and varicella-zoster. Lancet Neurol. 2007;6:1015-28.
- Hsieh WB, Chiu NC, Hu KC, Ho CS, Huang FY. Outcome of herpes simplex encephalitis in children. J Microbiol Immunol Infect. 2007;40:34-8.
- Le Doare K, Menson E, Patel D, Lim M, Lyall H, Herberg J. Fifteen minute consultation: managing neonatal and childhood herpes encephalitis. Arch Dis Child Educ Pract Ed. 2015;100:58-63.
- Tyler KL. Herpes simplex virus infections of the central nervous system: encephalitis and meningitis, Including mollaret’s. Herpes. 2004;11:57A-64A.
- De Tiège X, Rozenberg F, Héron B. The spectrum of herpes simplex encephalitis in children. Eur J Paediatr Neurol. 2008;12:72-81.
- Alsweed A, Alsuhibani M, Casanova JL, Al-Hajjar S. Approach to recurrent Herpes Simplex Encephalitis in children. Int J Pediatr Adolesc Med. 2018;5:35-8.
- Sharland M, Cant AJ, Shingadia D. OSH manual of childhood infections: The Blue Book. 4.ª edición. Oxford: Oxford University Press; 2016. p. 595-601.
- Zhang SY, Abel L, Casanova JL. Mendelian predisposition to herpes simplex encephalitis. Handb Clin Neurol. 2013;112:1091-7.





