Vol. 22 - Num. 85
Casos clínicos en Digestivo
Estenosis esofágica congénita. La sospecha diagnóstica se inicia desde Atención Primaria
M.ª Leyre Román Villaizána, Iván Carabaño Aguadob, Indalecio Cano Novilloc, Gloria del Pozo Garcíad, Enrique Salcedo Lobatob, Raquel Núñez Ramose, Enrique Medina Benítezb
aServicio de Pediatría. Hospital Universitario 12 de Octubre. Madrid. España.
bSección de Gastroenterología, Hepatología y Nutrición Pediátrica. Servicio de Pediatría. Hospital Universitario 12 de Octubre. Madrid. España.
cServicio de Cirugía Pediátrica. Hospital Universitario 12 de Octubre. Madrid. España.
dServicio de Radiodiagnóstico Infantil. Hospital Universitario 12 de Octubre. Madrid. España.
eSección de Gastroenterología, Hepatología y Nutrición Infantil. Servicio de Pediatría. Hospital Universitario 12 de Octubre. Madrid. España.
Correspondencia: ML Román. Correo electrónico: mleyreroman@gmail.com
Cómo citar este artículo: Román Villaizán ML, Carabaño Aguado I, Cano Novillo I, del Pozo García G, Salcedo Lobato E, Núñez Ramos R, et al. Estenosis esofágica congénita. La sospecha diagnóstica se inicia desde Atención Primaria . Rev Pediatr Aten Primaria. 2020;22:63-6.
Publicado en Internet: 10-03-2020 - Número de visitas: 18379
Resumen
La estenosis esofágica congénita es una malformación rara que ocurre debido a la separación incompleta del esófago y del sistema respiratorio. Generalmente cursa con vómitos persistentes que suelen debutar o exacerbarse con la introducción de la alimentación complementaria y con ello de los alimentos sólidos. Dados los síntomas de presentación, la sospecha diagnóstica se puede realizar desde las consultas de Pediatría de Atención Primaria. El diagnóstico se realiza mediante una endoscopia digestiva alta que mostrará normalidad de la mucosa y un tránsito digestivo. Existe controversia en cuanto al tratamiento de elección, prefiriéndose el tratamiento conservador mediante dilataciones endoscópicas de inicio.
Palabras clave
● Estenosis esofágica ● VómitosINTRODUCCIÓN
La estenosis esofágica congénita es una entidad rara que se presenta con uno de los síntomas más frecuentes en la edad pediátrica, los vómitos. La sintomatología suele debutar en el primer año de vida, con la introducción de los alimentos sólidos en la dieta. Se necesita un alto grado de sospecha para hacer el diagnóstico precoz. A continuación, se presenta un caso clínico de un lactante diagnosticado de esta patología y se realiza una revisión de ella.
CASO CLÍNICO
Lactante de ocho meses derivado a consultas de Gastroenterología Infantil por presentar un cuadro de vómitos y regurgitaciones de contenido alimentario desde el nacimiento. Los vómitos ocurren durante la realización de las tomas, son precedidos siempre de náuseas y en ocasiones de ruidos de atragantamiento, motivo por el cual ha precisado ingreso en dos ocasiones. Fue alimentado con lactancia materna exclusiva el primer mes de vida, posteriormente con lactancia mixta. Muestra un claro empeoramiento del proceso con la introducción de la alimentación complementaria (fruta y cereales sin gluten). El desarrollo ponderoestatural fue bueno.
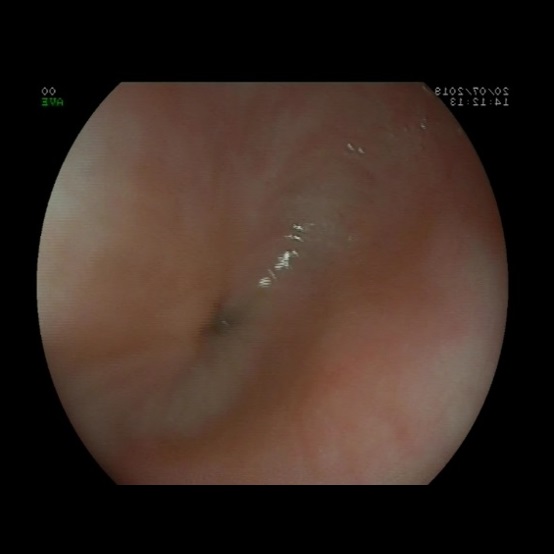
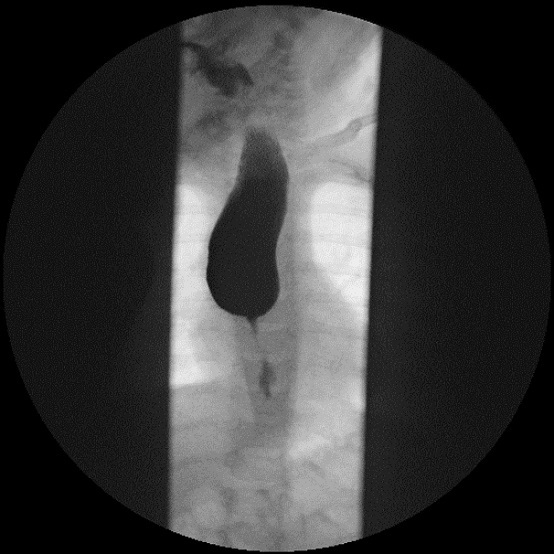
Como parte del estudio se realiza un estudio analítico y una ecografía abdominal, que no muestran alteraciones. Dada la persistencia del cuadro de vómitos, se decide realizar una endoscopia digestiva alta (Fig. 1) en la que se evidencia una estenosis esofágica que impide el paso del endoscopio. El tercio proximal del esófago se muestra dilatado, sin estrías ni anillos. Se completa estudio con tránsito digestivo superior (Fig. 2), donde se confirma estenosis esofágica en el tercio medio-distal, con escaso paso del contraste. En la anatomía patológica de la mucosa se observan cambios inflamatorios de características inespecíficas, sin metaplasia intestinal.
Una vez realizado el diagnóstico, se decide iniciar tratamiento mediante dilataciones endoscópicas periódicas. A los seis meses de evolución, dada la tendencia a la reestenosis, se opta por hacer una resección del tramo afectado con anastomosis término-terminal. El análisis anatomopatológico de la pieza revela la presencia anómala de tejido fibromuscular.
DISCUSIÓN
La estenosis esofágica congénita es un tipo de malformación rara. La verdadera incidencia es desconocida, aunque se postula una incidencia aproximada de 1 entre 25 000 y 50 000 nacidos vivos, sin diferencias en cuanto a sexo1,2. Consiste en un estrechamiento circunferencial de la luz esofágica, causado por una alteración en la estructura de su pared. El proceso, por tanto, se debe a un proceso mural y no a una compresión extrínseca1.
Existen tres variantes anatómicas en función del tipo de afectación mural y su localización1,2 (Tabla 1). La estenosis por presencia de tejido ectópico traqueobronquial en la pared esofágica es la variante más frecuente.
| Tabla 1. Variantes anatómicas de la estenosis esofágica | ||
|---|---|---|
| Variantes anatómicas | Afectación esofágica | Origen embrionario |
| Tejido ectópico traqueobronquial | Tercio distal | Separación incompleta del tracto traqueobronquial |
| Diafragma membranoso | Tercio superior y medio | Canalización incompleta de la luz esofágica |
| Estenosis fibromuscular | Tercio medio | Posible disminución de neuronas mientéricas murales |

Los mecanismos por los que se produce la estenosis esofágica no son todavía bien conocidos. Las malformaciones congénitas del esófago se originan en las primeras semanas del desarrollo embrionario. El proceso de división del tubo de intestino primitivo en el esófago y el sistema tráqueobronquial ocurre entre la cuarta y quinta semana de la embriogénesis1. Este proceso parece ser clave para el desarrollo normal del esófago y el sistema respiratorio.
Se postula que la estenosis esofágica debida a un remanente tráqueobronquial es el resultado de una separación incompleta del tracto respiratorio en torno al día 25 de la embriogénesis. Los mecanismos por los cuales este proceso no ocurre adecuadamente son todavía desconocidos1. Del mismo modo, los casos debidos a la presencia de un diafragma membranoso se explicarían por una canalización incompleta de la luz esofágica1.
En cuanto a la variante de estenosis fibromuscular, los mecanismos son aún menos conocidos. Se postula la posibilidad de una presencia reducida de neuronas mientéricas en la pared esofágica que impidieran una completa relajación. Este mecanismo sería similar a la etiopatogenia de la enfermedad de Hirschprung1.
El comienzo de los síntomas suele coincidir con la introducción de la alimentación complementaria, y con ella de los alimentos sólidos, en el primer año de vida1. Por este motivo, es raramente diagnosticado en el periodo neonatal, aunque si la estenosis es significativa puede originar una disfagia para líquidos desde las primeras semanas de vida con lactancia exclusiva.
Los síntomas más comúnmente descritos son secundarios a la obstrucción de la luz esofágica, principalmente vómitos y disfagia1. Los vómitos suelen contener restos de alimentos sin digerir. Se debe sospechar en cualquier caso de sintomatología recurrente que no responde al tratamiento antirreflujo o se asocia a fallo de medro. Otros síntomas que se pueden asociar son salivación excesiva, distrés respiratorio, infecciones respiratorias recurrentes o impactaciones de alimentos1.
La estenosis esofágica puede asociarse a otras malformaciones como atresia de esófago, anomalías cardiacas y atresia de intestino entre el 17 y el 33% de los pacientes2,3. En estos casos es más frecuente el diagnóstico precoz debido a la comorbilidad1.
El diagnóstico suele ser tardío, dado que se trata de una entidad poco frecuente. Un alto grado de sospecha y una adecuada anamnesis serán claves para el diagnóstico3. Una historia de atragantamientos, disfagia con sólidos o sintomatología que no responde a tratamiento antirreflujo deben hacer sospechar al pediatra de Atención Primaria una estenosis esofágica.
El principal diagnóstico diferencial incluye otras causas de obstrucción esofágica adquirida. Estas pueden ser la estenosis secundaria a reflujo gastroesofágico, la esofagitis eosinofílica, la acalasia, o la compresión extrínseca por un anillo vascular, cuerpo extraño o neoplasia1,3.
El esofagograma con contraste es la maniobra diagnóstica inicial, junto con la radiografía de tórax anteroposterior y lateral3. Generalmente muestra una dilatación proximal seguida de un área corta de estrechamiento concéntrico aperistáltico, con imposibilidad para el paso del contraste.
La endoscopia suele mostrar un estrechamiento concéntrico, sin alteraciones macroscópicas en la mucosa4. La histología de la mucosa también debe ser normal, sin datos de reflujo, esofagitis péptica o esofagitis eosinofílica. Por este motivo, esta entidad debe ser sospechada siempre que exista una estenosis con visualización de una mucosa normal4.
Las opciones de tratamiento de la estenosis esofágica incluyen la cirugía y la dilatación endoscópica con balón. En general, el tratamiento conservador debería ser siempre la primera opción, reservando la cirugía para aquellos casos en los que no responden a la dilatación4.
La principal limitación de la dilatación endoscópica es la recurrencia de la estenosis, por lo que suelen ser necesarias la realización de dilataciones periódicas hasta la restauración definitiva de la luz esofágica. La perforación de la pared esofágica es una posible complicación durante el procedimiento, sobre todo si la estenosis se debe a la presencia de un remanente traqueobronquial, aunque raramente ocurre4.
La cirugía consiste en una esofaguectomía segmentaria con una anastomosis de los extremos término-terminal. El reflujo gastroesofágico se ha descrito como una morbilidad frecuente secundaria a la cirugía, y en ocasiones se recomienda realizar una funduplicatura de Nissen en el acto quirúrgico de manera profiláctica, sobre todo en los casos en los que la unión esófago-gástrica está implicada1.
Las estenosis debidas a la presencia de remanentes traqueobronquiales y las reestenosis de repetición son los únicos casos en los que se contempla de entrada la cirugía, dado el mayor riesgo de perforación2,3.
La importancia de conocer el origen embrionario de la estenosis previamente a establecer un tratamiento es discutida. La principal ventaja sería conocer si la estenosis se debe a un remanente traquobronquial, ya que la estrategia terapéutica sería distinta. Esta determinación puede hacerse tan solo por medio del estudio de la pieza quirúrgica, o mediante la realización de una ecoendoscopia, ya que ambas nos permiten evaluar la integridad de la pared esofágica4.
Por lo general, el pronóstico es bueno si el diagnóstico es precoz y no existen complicaciones durante los procedimientos terapéuticos.
Por último, es importante resaltar que, a pesar de ser una entidad rara, dada la clínica con la que se manifiesta, el diagnóstico de sospecha puede iniciarse desde Atención Primaria, facilitando el diagnóstico y tratamiento precoces.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Trappey AF, Hirose S. Esophageal duplication and congenital esophageal stenosis. Semin Pediatr Surg. 2017;26:78-86.
- Krishnan Y, Mousa H, Dall’Oglio L, Homaira N, Rosen R, Faure C, et al. ESPGHAN-NASPGHAN guidelines for the evaluation and treatment of gastrointestinal and nutritional complications in children with esophageal atresia-tracheoesophageal fistula. J Pediatr Gastroenterol Nutr. 2016;63:550-70.
- Serrao E, Santos A, Gaivao A, Tavares A, Ferreira S. Congenital esophageal stenosis: a rare case of dysphagia. J Radiol. 2010;4:8-14.
- Romeo E, Foschia F, de Angelis P, Caldaro T, Federici di Abriola G, Gambitta R, et al. Endoscopic management of congenital esophageal stenosis. J Pediatr Surg 2011;46:838-41.