Lesión lingual negra en un lactante, ¿qué es?
Elena Resa Serranoa, Alicia González Jimenob
aMIR-Pediatría. Hospital General La Mancha Centro. Alcázar de San Juan. Ciudad Real. España.
bServicio de Pediatría. Hospital General La Mancha Centro. Alcázar de San Juan. Ciudad Real. España.
Correspondencia: A González. Correo electrónico: alicia.gonzalez.jimeno@gmail.com
Cómo citar este artículo: Resa Serrano E, González Jimeno A. Lesión lingual negra en un lactante, ¿qué es? Rev Pediatr Aten Primaria. 2020;22:e31-e34.
Publicado en Internet: 09-03-2020 - Número de visitas: 85197
Resumen
La lengua negra vellosa es una patología benigna y autolimitada, rara en Pediatría, ocasionada por la colonización de bacterias y levaduras cromógenas y la presencia concomitante de factores exógenos. Clínicamente se caracteriza por la coloración pardo-negruzca del dorso lingual, asociada a hipertrofia, hiperqueratosis y elongación de papilas filiformes, dándole a la lengua un aspecto velloso. Su diagnóstico es fundamentalmente clínico, sin ser necesarios otros estudios complementarios. Presentamos un caso de un lactante de dos meses con lengua vellosa negra con buena respuesta a urea tópica.
Palabras clave
● Hipertrofia de papilas gustativas ● Lengua vellosa negraINTRODUCCIÓN
La lengua negra vellosa consiste en una hipertrofia de las papilas filiformes linguales asociado a hiperqueratinización, otorgándole un color pardo negruzco al dorso de la lengua. Es una patología benigna, autolimitada, relativamente frecuente, aunque existen pocos casos descritos en Pediatría1. Su diagnóstico es fundamentalmente clínico, reservando los estudios complementarios para los casos con historia clínica o examen físico atípicos o refractarios a tratamiento. Es importante el diagnóstico diferencial con la pigmentación simple de lengua, muguet y leucoplaquia oral vellosa2. El tratamiento es controvertido; se recomienda evitar factores precipitantes y una buena higiene bucal. En algunos casos se requieren queratolíticos, antibióticos o antifúngicos en caso de sobreinfección2.
CASO CLÍNICO
Lactante de dos meses, sin antecedentes de interés, que acude al servicio de urgencias hospitalarias por cuadro de una semana de evolución de accesos de tos no cianosantes y dificultad respiratoria en aumento, que fue valorado al inicio del cuadro por su pediatra. Es diagnosticado de bronquiolitis aguda. Toma lactancia materna exclusiva desde el nacimiento y se encuentra afebril.
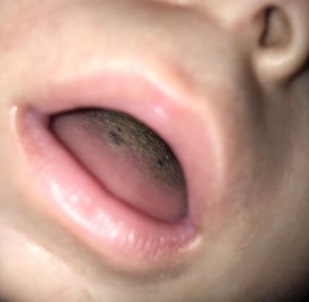
En la exploración física se detecta una lesión de aspecto velloso y color negruzco localizada en la parte dorsal y central de la lengua, respetando el tercio anterior y posterior y bordes linguales. No presenta otras lesiones bucales ni cutáneas (Fig. 1).
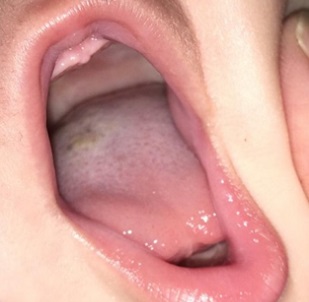
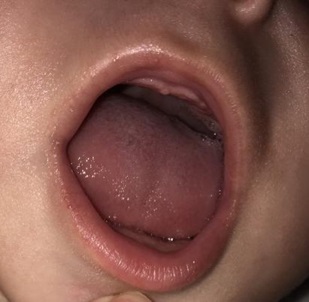
Los cultivos bacterianos y fúngicos fueron negativos. Fue diagnosticado clínicamente de lengua vellosa negra y se inició tratamiento tópico con urea al 10%, con buena evolución (Figs. 2 y 3).
DISCUSIÓN
La lengua negra vellosa es una patología benigna y autolimitada1, que se caracteriza por la hipertrofia de las papilas filiformes linguales con importante acumulación de queratina, asociada a un aspecto velloso y una coloración pardo-negruzca2,3. También conocida como hiperqueratosis lingual, queratomicosis lingual, lingua villosa nigra, linguae nigrites y lingua melanotrihia4.
La prevalencia varía geográficamente y oscila entre el 0,6% y el 11%, aumentando con la edad, debido a la mayor presencia de factores desencadenantes, existiendo pocos casos pediátricos descritos1,2. Se trata de una patología poco frecuente, pero por la que pocas veces se consulta, por lo que suele ser desconocida o mal diagnosticada en los distintos niveles de atención sanitaria3.
Se trata de una entidad de etiología multifactorial; se atribuye a la colonización de bacterias y levaduras cromogénicas, con la presencia concomitante de diversos factores exógenos, tales como consumo de café, alcohol, tabaco, té, antibióticos tópicos y sistémicos, bismuto, factores que inducen a la sequedad de la boca (respiración bucal, deshidratación, hiposalivación, etc.), mala higiene bucal y radioterapia2.
Dentro de las enfermedades sistémicas que favorecen su desarrollo, se consideran la diabetes mellitus, infección por virus de inmunodeficiencia humana, hepatitis B y C, enfermedad de injerto contra el huésped, enfermedad de Addison, anemia perniciosa, deficiencia de vitamina A y C, neuralgia del trigémino, neurofibromatosis de Von Recklinhausen y síndrome de Peutz-Jeghers, entre otros; no obstante, con mayor frecuencia se asocia al uso de antimicrobianos4.
En la fisiopatología de la lengua negra vellosa se ha descrito una descamación disminuida de la capa córnea de las papilas filiformes y una tasa incrementada de formación de queratina con la consecuente hipertrofia y elongación, que favorece el atrapamiento de alimento y desarrollo de microorganismos, incluyendo tanto levaduras (principalmente Candida albicans) como bacterias cromogénicas productoras de porfirinas, responsables del color oscuro del dorso de la lengua4.
La lengua vellosa negra se manifiesta con hipertrofia, hiperqueratosis y elongación de las papilas filiformes del dorso de la lengua, con una coloración pardo-negruzca de la superficie, lo que le confiere un aspecto lingual velloso4. Generalmente presenta un inicio rápido que afecta al dorso de la lengua por delante de la “V” lingual, respetando punta y bordes laterales, donde el número de papilas filiformes es menor. Suele ser asintomática, aunque no es raro que curse con xerostomía, halitosis y disgeusia4.
Su diagnóstico es fundamentalmente clínico, reservando los estudios complementarios para los casos con historia clínica o examen físico atípicos o refractarios a tratamiento.
En cuanto al diagnóstico diferencial hay que distinguirla de la simple pigmentación de la lengua, en la que no existe hipertrofia papilar ni hiperqueratosis, del muguet (infección candidiásica) y de la leucoplaquia oral vellosa (generalmente en pacientes infectados por el virus de la inmunodeficiencia humana)2.
El pronóstico es bueno, ya que en la mayoría de los casos se trata de una entidad benigna y autolimitada. La primera medida terapéutica de la lengua negra vellosa consiste en eliminar o corregir los factores desencadenantes que la han motivado si es posible (candidiasis, fármacos, tabaco) y una adecuada higiene bucal. En algunos casos se requiere el uso de queratolíticos (ácido retinoico al 0,1%, urea al 10-40%)1,2 así como el empleo de antibióticos o antifúngicos en caso de sobreinfección3,4. En la literatura médica también se evidencia el uso de retinoides tópicos solos o combinados con urea3. En pacientes con candiadiasis se deben administrar antimicóticos por vía oral o tópica4.
En el caso clínico presentado, las lesiones desaparecieron por completo con urea tópica al 10%.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Beltrán García S, Cemeli Cano M. Lengua vellosa negra en Pediatría. Form Act Pediatr Aten Prim. 2016;9:128-9.
- González Gómez JM, Peláez Cantero MJ, de la Mota y Bancos JL, Vera Casaño Á, Milano Manso G. Lengua vellosa negra en lactante. An Pediatr (Barc). 2012;77:209-10.
- Parra Cares J, Navarrete Gallegos C, Ugarte Zuaznabar T, Andino Navarrete R. Lengua negra vellosa. Arch Argent Dermatol. 2016;66:9-11.
- Cardona Hernández MA, Padilla Desgarennes MC, Fernández Cuevas L, Salazar Villegas KN, Landini Enríquez V. Lengua negra vellosa. Comunicación de un caso. Rev Cent Dermatol Pascua. 2018;27:92-5.