Vol. 21 - Num. 84
Casos clínicos en Digestivo
Colitis eosinofílica: hay que pensar en ella
Aránzazu Recio Linaresa, Iván Carabaño Aguadob, Enrique Salcedo Lobatoc, Clara García Rodríguezd, Gonzalo Botija Arcose, Ana Lucía Valencia Mesaf
aSección de Gastroenterología, Hepatología y Nutrición Pediátrica. Hospital Universitario 12 de Octubre. Madrid. España.
bSección de Gastroenterología, Hepatología y Nutrición. Servicio de Pediatría. Hospital Universitario 12 de Octubre. Madrid. España.
cSección de Gastroenterología, Hepatología y Nutrición Pediátrica. Servicio de Pediatría. Hospital Universitario 12 de Octubre. Madrid. España.
dServicio de Pediatría. Hospital Universitario Fundación Alcorcón. Madrid. España.
eSección de Gastroenterología, Hepatología y Nutrición. Servicio de Pediatría. Hospital Universitario Fundación de Alcorcón. Madrid. España.
fServicio de Anatomía Patológica. Hospital Universitario Fundación de Alcorcón. Madrid. España.
Correspondencia: A Recio. Correo electrónico: aran.recio.linares@gmail.com
Cómo citar este artículo: Recio Linares A, Carabaño Aguado I, Salcedo Lobato E, García Rodríguez C, Botija Arcos G, Valencia Mesa AL. Colitis eosinofílica: hay que pensar en ella. Rev Pediatr Aten Primaria. 2019;21:405-10.
Publicado en Internet: 18-10-2019 - Número de visitas: 23472
Resumen
La colitis eosinofílica es un trastorno gastrointestinal primario de etiología desconocida y ligada a procesos alérgicos. Se define por la presencia de un número anormal de eosinófilos en la mucosa colónica junto con síntomas de disfunción intestinal. Su incidencia ha aumentado en los últimos años debido a un mayor reconocimiento. El diagnóstico es endoscópico y requiere la exclusión de otras causas de eosinofilia colónica, como la enfermedad inflamatoria intestinal entre otras. Los criterios diagnósticos no están bien establecidos ya que no se conoce con certeza el número normal de eosinófilos en los distintos tramos del tubo digestivo. El tratamiento, de la misma manera, se basa en la opinión de expertos. Se presentan dos casos de colitis eosinofílica en la edad infantil con el objetivo de mejorar el conocimiento de esta enfermedad y poner de manifiesto la necesidad de realizar estudios que permitan homogeneizar el manejo de esta patología.
Palabras clave
● Colitis ● EosinofiliaINTRODUCCIÓN
La colitis eosinofílica forma parte de los trastornos gastrointestinales eosinofílicos primarios, conocidos en inglés con las siglas EGID (eosinophilic gastrointestinal disease). Estos trastornos comprenden un grupo de enfermedades del tracto gastrointestinal caracterizados por la presencia de síntomas de disfunción, infiltrado eosinofílico mucoso y ausencia de causas secundarias de eosinofílica colónica. Pertenecen a este grupo otras entidades como la esofagitis eosinofílica, la gastritis eosinofílica y la enteritis eosinofílica. La colitis eosinofílica es el EGID menos frecuente, pero ha aumentado el número de casos en las últimas dos décadas, probablemente en relación con un mayor reconocimiento1.
A continuación, se exponen dos casos de colitis eosinofílica de presentación en la edad pediátrica.
CASO CLÍNICO 1
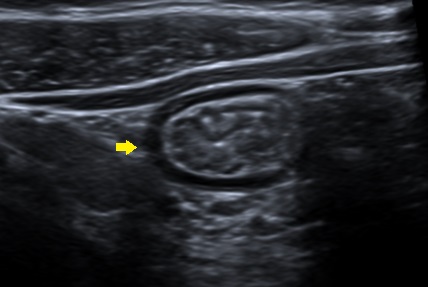
Niño de 13 años que ingresa por dolor abdominal en el hemiabdomen izquierdo y la fosa ilíaca derecha, intermitente, de dos semanas de evolución, asociando 1-2 deposiciones al día de consistencia líquida, con sangre roja al limpiarse en una ocasión, y vómitos y febrícula en los últimos tres días. No tiene tratamiento farmacológico habitual. Asma de esfuerzo. La familia describe otros tres episodios similares al descrito en los últimos 12 meses, de unas 3-4 semanas de duración, y por los que estaba siendo estudiado en otro centro. Durante el ingreso se realizan las siguientes pruebas complementarias: coprocultivo, parásitos en heces y toxina de C. difficile (negativos); calprotectina fecal: 90 mg/kg; bioquímica sanguínea (normal); hemograma (eosinofilia de 10 900/mm3); ecografía abdominal: engrosamiento de asas en fosa iliaca derecha e hipocondrio izquierdo (Fig. 1); gastroscopia sin hallazgos y colonoscopia con datos macroscópicos de ileítis terminal. Se recibe estudio anatomopatológico, que muestra una eosinofilia tisular intensa, más marcada en el íleon terminal y el ciego. En la ecografía de control a los tres meses persiste cierto engrosamiento de asas, con ligera mejoría respecto a imagen previa y analítica de control con normalización de la cifra de eosinófilos. El noveno mes de seguimiento el paciente presenta un episodio de febrícula, dolor abdominal intenso en fosa ilíaca derecha y vómitos, que es manejado con prednisona oral a 1 mg/kg. Evolución clínica posterior favorable.
| Figura 1. Ecografía abdominal. Se señala un asa intestinal de íleon terminal con un notable engrosamiento mucoso |
|---|
 |

CASO CLÍNICO 2
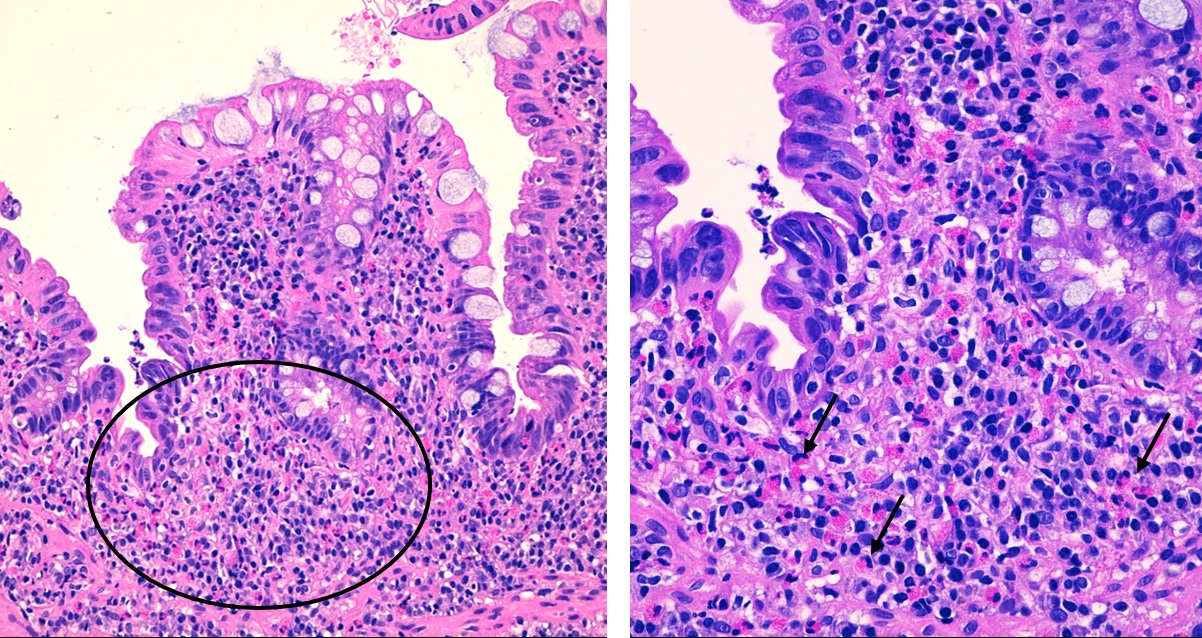
Niño de nueve años con antecedente de alergia a frutos secos, fruta y tomate natural, en seguimiento por Alergología. Consulta por dolor abdominal y deposiciones en número de 3-4 al día, de consistencia blanda, con sangre entremezclada, de dos meses de evolución. Niega ingesta de fármacos. No presenta astenia, pérdida de peso ni fiebre. En el estudio inicial destacan una eosinofilia periférica de 800/mm3 y una calprotectina fecal de 1230 mg/kg. En el estudio de heces no se observan parásitos, bacterias o virus y la toxina de C. difficcile es negativa. Se repite calprotectina fecal al mes, con nuevo valor de 1930 mg/kg y analítica con eosinofilia de 800/mm3. Se decide colonoscopia, que macroscópicamente es normal, pero el estudio anatomopatológico es compatible con colitis eosinofílica (Fig. 2). Se inicia tratamiento con budesonida oral, con mejoría clínica.
| Figura 2. Mucosa colorrectal. Izquierda: leve distorsión arquitectural e incremento de la densidad celular en la lámina propia a expensas de un infiltrado inflamatorio crónico con predominio de eosinófilos (ver indicador). Derecha: a mayor aumento se observan células binucleadas con gránulos específicos citoplasmáticos que se tiñen de rojo brillante con eosina (flechas). Se contabilizan hasta 63 eosinófilos por campo de gran aumento |
|---|
 |

DISCUSIÓN
Dentro de los EGID, la colitis eosinofílica es la modalidad menos frecuente, si bien ha aumentado el número de casos descritos en las últimas dos décadas1. Dos estudios estadounidenses han descrito prevalencias de colitis eosinofílica de 1,6/100 000 en niños2 y de 3,3/100 000 en niños y adultos3, respectivamente. Cabe reseñar que, aunque existen importantes lagunas sobre la etiología de los EGID, existe una clara relación con procesos alérgicos subyacentes. Se ha descrito concomitancia con atopia en el 80% de los casos, sensibilización alimentaria en el 62% de los casos y antecedentes familiares de alergia alimentaria/ambiental en el 16%4.
Los eosinófilos son células efectoras del sistema inmune que participan en la homeostasis tisular y la defensa frente a patógenos. Fueron descritas por primera vez por Paul Ehlrich en 1879 y en personas sanas se localizan en el bazo, los ganglios linfáticos, el timo y la lámina propia del tracto gastrointestinal, salvo el esófago. Los eosinófilos son activados mediante la producción de citocinas (IL-4, IL-5, IL-13 y TNF) por parte de linfocitos TH2 y células plasmáticas. Dicha activación promueve la producción de IgE y la degranulación del eosinófilo, con la consiguiente liberación de gránulos preformados que contienen cuatro proteínas catiónicas con efectos proinflamatorios5.
La primera descripción de un caso de eosinofilia gastrointestinal se hizo por Kaijser en 19376, y fue en 1959 cuando Dunstone acuñó el término de “colitis eosinofílica” en un varón de 17 años7. Ya en 1970 Klein clasificó los EGID en función de la profundidad del infiltrado: mucoso, muscular o subseroso8.
Existe cierta confusión con la terminología referida a esta patología: en general llamamos eosinofilia colónica a la infiltración del colon por eosinófilos. Dicha infiltración puede deberse a múltiples causas (eosinofilia secundaria) o ser idiopática, para lo cual reservamos el término de “colitis eosinofílica”. Muchos autores dividen además la colitis eosinofílica idiopática en dos grupos, la colitis eosinofílica per se, que describe a los pacientes con infiltrado eosinofílico y síntomas gastrointestinales, y la colitis eosinofílica primaria, de similares características, pero en pacientes asintomáticos5.
Las causas más frecuentes de eosinofilia colónica secundaria se recogen en la Tabla 1. En ocasiones supone un desafío el diagnóstico diferencial entre la colitis eosinofílica y la enfermedad inflamatoria intestinal (EII) donde la clínica se superpone. La presencia de estas células, junto con un infiltrado linfoplasmocitario en la lámina propia, es un hallazgo a favor de la EII9. Morgenstern et al. y otros autores demuestran que la magnitud del infiltrado en la colitis ulcerosa se relaciona de forma significativa con el grado de actividad de la enfermedad y el pronóstico a corto plazo, de manera que, a mayor infiltrado eosinofílico, mayor gravedad del brote y peor respuesta al tratamiento10.
| Tabla 1. Relación de causas de eosinofilia colónica1 | |
|---|---|
| Parasitosis intestinal | Strongyloides spp., Ancylostoma spp., Schistosoma spp., Enterobius spp. |
| Enfermedades gastrointestinales | Colitis eosinofílica, enfermedad inflamatoria intestinal, colitis linfocítica, colitis colágena |
| Fármacos | Antiinflamatorios no esteroideos, clozapina, carbamacepina, azatioprina, micofenolato, tacrolimus, rifampicina |
| Conectivopatías | Esclerodermia, dermatomiositis, polimiositis, lupus eritematoso sistémico, artritis reumatoide, síndrome de Sjögren |
| Vasculitis | Poliarteritis nodosa, síndrome de Churg-Strauss |
| Otros | Neoplasias, radioterapia, trasplante de médula ósea, síndrome hipereosinofílico primario |

Los síntomas más frecuentes son el dolor abdominal, la diarrea con o sin sangre y la pérdida de peso, aunque varían en función del estrato afecto; así, a nivel mucoso predominan la diarrea, la malabsorción y el síndrome pierde-proteínas, a nivel seroso la ascitis y a nivel transmural la invaginación, el vólvulo y la perforación. Son frecuentes en todas sus formas la eosinofilia periférica (puede no estar presente en hasta el 23% de los casos) y la elevación de la IgE total.
El diagnóstico de colitis eosinofílica es de exclusión y requiere estudio endoscópico. En un alto porcentaje de casos no se observan hallazgos macroscópicos, lo cual pone de manifiesto la importancia de la toma de biopsias. En caso de estar presentes, destacan el eritema, el edema, las lesiones sobreelevadas y las aftas. A nivel histológico tiene importancia la densidad del infiltrado (expresado habitualmente como número de eosinófilos por campo de gran aumento) y son típicos los cambios regenerativos o degenerativos, la hiperplasia críptica, la atrofia vellositaria, los abscesos de eosinófilos y los signos de degranulación11.
De forma fisiológica existe un gradiente negativo de eosinófilos desde el ciego hasta el recto. Según la mayoría de los autores, la densidad del infiltrado no permite distinguir la colitis eosinofílica de otras causas de eosinofilia colónica, como por ejemplo la EII12,13.
Hasta el momento no se ha podido definir el número normal de eosinófilos para cada segmento del tubo digestivo por lo que no se han establecido criterios cerrados para el diagnóstico de colitis eosinofílica. Con el objetivo de homogeneizar criterios, se han elaborado numeroso estudios al respecto. En niños destaca el metaanálisis de Kiss14, que engloba los trabajos de Morgenstern10, Chernetsova15, DeBrosse16, Behjati17 y Saad18, que incluyen series de niños sanos sometidos a endoscopia. Los resultados de dicho metaanálisis se exponen en la Tabla 2. En adultos destacan dos trabajos: el de Turner et al., que establece el límite para colon derecho en 50, para colon transverso en 35 y para colon izquierdo en 25; y el de Collins et al. que establece el límite en 100 para colon derecho, 84 para colon transverso e izquierdo, y 64 para rectosigma19.
| Tabla 2. Punto de corte de normalidad según el metaanálisis de Kiss et al.14 | ||
|---|---|---|
| Tramo intestinal | Punto de corte (n.º de eosinófilos por campo de gran aumento) | Intervalos (n.º de eosinófilos por campo de gran aumento) |
| Íleon | <11 | 0-60 |
| Ciego | <14 | 0-38 |
| Colon ascendente | <13 | 0-35 |
| Colon transverso | <11 | 0-25 |
| Colon descendente | <10 | 0-49 |
| Sigma | <8 | 0-32 |
| Recto | <8 | 0-22 |

Además, se han descrito diferencias estacionales20 y geográficas21 en el número normal de eosinófilos tisulares.
En cuanto a la historia natural de la enfermedad, existen pocas publicaciones. La mayoría de los casos de colitis eosinofílica presentan remisión espontánea o responden a la primera línea de tratamiento y casi en el 50% de los casos no existen recaídas19.
El tratamiento se basa en series de casos y en la opinión de expertos, y no está debidamente protocolizado. De este modo, no se puede precisar en el momento actual ni el principio activo de elección, ni la dosis ni la duración de la medida establecida. En los casos descritos se empleó corticoterapia oral, con una excelente respuesta. Se han empleado con éxito prednisona oral, dietas de eliminación, antihistamínicos como el ketotifeno, antileucotrienos como el montelukast, estabilizadores de las células plasmáticas como el cromoglicato sódico, fármacos con efecto local como la budesonida y la mesalazina, inmunomoduladores como la azatioprina y biológicos como el mepolizumab (anticuerpos anti-IL-5) y el omalizumab (anticuerpos anti-IgE)22.
En resumen: cabe pensar en una colitis eosinofílica en pacientes con historia de dolor abdominal recurrente asociada a cambios en el hábito intestinal y rectorragia, en un contexto analítico de eosinofilia o si coexiste una base alérgica-atópica. Se necesita estudios prospectivos controlados y aleatorizados que permitan elaborar unos criterios diagnósticos universales y conocer la eficacia de ciertos fármacos para así homogeneizar su manejo terapéutico.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
EGID: trastornos eosinofílicos digestivos primarios · EII: enfermedad inflamatoria intestinal.
BIBLIOGRAFÍA
- Koutri E, Papadopoulou A. Eosinophilic gastrointestinal disease in childhood. Ann Nutr Metab. 2018;73:18-28.
- Mansoor E, Abou Saleh M, Cooper G. Prevalence of eosinophilic gastroenteritis and colitis in a population-based study, from 2012 to 2017. Clin Gastroenterol Hepatol. 2017;15:1733-41.
- Jensen E, Martin C, Kappelman M, Dellon E. Prevalence of eosinophilic gastritis, gastroenteritis, and colitis: estimates from a national administrative database. J Pediatr Gasstroenterol Nutr. 2016;62:36-42.
- Díaz del Arco C, Taxonera C, Olivares D, Fernández Aceñero MJ. Eosinophilic colitis: case series and literatura review. Pathol Res Pract. 2018;214:100-4.
- Impellizzeri G, Marasco G, Henry Eusebi L, Salfi N, Bazzoli F, Maurizio Zagari R. Eosinophilic colitis: a clinical review. Dig Liver Dis. 2019;51:769-73.
- Kaiser R. Zur Kenntnis Der Allergischen Affektionen Des Verdauungskanals Vom Standpunkt Des Chirurgen Aus. Arch Klin Chir. 1937:188:36-64.
- Dunstone G. A case of eosinophilic colitis. Br J Surg. 1959;46:474-6.
- Klein N, Hargrove R, Sleisenger M, Jeffries G. Eosinophilic gastroenteritis. Medicine. 1970;49:299-319.
- McCarthy AJ, Sheahan K. Classification of eosinophilic disorders of the small and large intestine. Virchows Arch. 2018;472:15-28.
- Morgenstern S, Brook E, Rinawi F, Shamir R, Assa A. Tissue and peripheral eosinophilia as predictors for disease outcome in children with ulcerative colitis. Dig Liver Dis. 2017;49:170-4.
- Pineton de Chambrun G, Dufour G, Tassy B, Rivière B, Bouta N, Bismuth M, et al. Diagnosis, natural history and treatment of eosinophilic enteritis: a review. Curr Gastroenterol Rep. 2018;20:37.
- Mark J, Fernando SD, Masterson JC, Pan Z, Capocelli KE, Furuta GT, et al. Clinical implications of pediatric colonic eosinophilia. J Pediatr Gastroenterol Nutr. 2018;66:760-6.
- DiTommaso LA, Rosenberg CE, Eby MD, Tasco A, Collins MH, Lyles JL. Prevalence of eosinophilic colitis and the diagnoses associated with colonic eosinophilia. J Allergy Clin Immunol. 2019;143:1928-30.
- Kiss Z, Tél B, Farkas N, Garami A, Vincze Á, Bajor J, et al. Eosinophil counts in the small intestine and colon of children without apparent gastrointestinal disease: a meta-analysis. J Pediatr Gastroenterol Nutr. 2018;67:6-12.
- Chernetsova E, Sullivan K, de Nanassy J, Barkey J, Mack D, Nasr A, et al. Histologic analysis of eosinophils and mast cells of the gastrointestinal tract in healthy Canadian children. Hum Pathol. 2016;54:55-63.
- DeBrosse CW, Case JW, Putnam PE, Collins MH, Rothemberg ME. Quantity and distribution of eosinophils in the gastrointestinal tract of children. Pediatr Dev Pathol. 2006;93:210-18.
- Behjati S, Zilbauer M, Heuschkel R, Phillips A, Salvestrini C, Torrente F, et al. Defining eosinophilic colitis in children: insights from a retrospective case series. J Pediatr Gastroenterol Nutr. 2009;49:208-15.
- Saad AG. Normal quantity and distribution of mast cells and eosinophils in the pediatric colon. Pediatr Dev Pathol. 2011;14:294-300.
- Walker M, Potter M, Talley NJ. Eosinophilic gastroenteritis and other eosinophilic gut diseases distal to the oesophagus. Lancet Gastroenterol Hepatol. 2018;3:271-80.
- Polydorides AD, Banner BF, Hannaway PJ, Yantiss RK. Evaluation of site-specific and seasonal variation in colonic mucosal eosinophils. Hum Pathol. 2008;39:832-6.
- Pascal RR, Gramlich TL, Parker KM, Gansler TS. Geographic variations in eosinophil concentration in normal colonic mucosa. Mod Pathol. 1997;10:363-5.
- Okpara N, Aswad B, Baffy G. Eosinophilic colitis. World J Gastroenterol. 2009;15:2975-9.




