Hematuria macroscópica: ¿qué puede esconder?
Júlia Morata Albaa, Laia Morata Albab
aServicio de Pediatría. Hospital Lluís Alcanyís. Játiva. Valencia. España.
bMédico de Familia. CS Enguera. Departamento Xàtiva-Ontinyent. Valencia. España.
Correspondencia: J Morata. Correo electrónico: juliamorataalba@gmail.com
Cómo citar este artículo: Morata Alba J, Morata Alba L. Hematuria macroscópica: ¿qué puede esconder? Rev Pediatr Aten Primaria. 2019;21:e71-e75.
Publicado en Internet: 18-06-2019 - Número de visitas: 18712
Resumen
El síndrome del cascanueces se caracteriza por la compresión extrínseca de la vena renal izquierda, lo que impide su drenaje sanguíneo normal en la vena cava inferior. En la mayoría de los casos, la compresión de la vena renal izquierda se produce entre la aorta y la arteria mesentérica superior, denominándose síndrome del cascanueces anterior. Con menor frecuencia, la vena renal izquierda se encuentra en posición retroaórtica por lo que ocurre la compresión entre la aorta y el cuerpo vertebral, denominándose entonces síndrome del cascanueces posterior. La clínica característica es de hematuria microscópica o más frecuentemente macroscópica, sobre todo después de estar en bipedestación o tras realizar ejercicio físico. La proteinuria ortostática o la combinación de hematuria y proteinuria, dolor abdominal y varicocele izquierdo pueden ser otras manifestaciones del síndrome.
Palabras clave
● Hematuria ● Síndrome de cascanuecesINTRODUCCIÓN
Fue descrito inicialmente en la década de 1930 por Grant, quien describió la característica anomalía anatómica. Sin embargo, no fue hasta 1950 cuando se describió el primer paciente con manifestaciones clínicas asociadas, aunque la compresión de la vena que pudo ser demostrada por flebografía no ocurrió hasta dos décadas más tarde. El término de “cascanueces” fue introducido por Chait, si bien todavía es frecuente encontrar en la literatura que se le acredita a Schepper1.
Chait describió que la aorta y la arteria mesentérica superior forman los brazos del cascanueces y pueden comprimir la vena renal izquierda, por ello el nombre de síndrome del cascanueces. La compresión de la vena renal puede producir ruptura de la fina pared del vaso, presentándose en forma de hematuria no glomerular macroscópica intermitente o microhematuria, varicocele y proteinuria ortostática2.
Suele producirse en personas jóvenes, durante la tercera y cuarta década de la vida, y previamente sanas; es algo más frecuente en mujeres. La incidencia exacta del síndrome del cascanueces es desconocida, pero se debe tener en cuenta dentro del diagnóstico diferencial en casos de dolor en fosa renal y dolor abdominal, con o sin hematuria macroscópica o microscópica unilateral.
Las pruebas de imagen son imprescindibles para su diagnóstico. Una ecografía abdominal Doppler realizada por personal con experiencia, una resonancia magnética o una angiotomografía (angio-TC) permiten visualizar la compresión de la vena renal izquierda entre la aorta y la arteria mesentérica superior, así como la distensión de la vena renal izquierda y la evidencia de congestión renal3.
Las opciones de tratamiento disponibles en la actualidad son: vigilancia y tratamiento conservador; procedimientos quirúrgicos abiertos (transposición de la vena renal izquierda, bypass de vena renal…) o stents. Siendo recomendable en la mayoría de los casos, sobre todo en menores de 18 años, el tratamiento conservador.
CASO CLÍNICO
Adolescente niño de 12 años que fue remitido a consultas por hematuria macroscópica recurrente desde un mes y medio antes de acudir. Sin antecedentes personales ni familiares de interés, permanece asintomático hasta el momento del inicio de la hematuria. Referían que, estando previamente bien, un día inició emisión de orinas de color rojo a lo largo de toda la micción, refiriendo y aportando fotos donde se podía apreciar dicha hematuria, con algún coágulo de sangre al final de la micción. No presentaba clínica miccional, ni fiebre, ni procesos infecciosos previos, no refieren traumatismos ni dolor en ninguna localización. Desde ese momento, los episodios de hematuria se repitieron sin una periodicidad clara y sin poder determinar un desencadenante.
La exploración clínica fue normal, sin lesiones en glande, testes normales para la edad y con abdomen no doloroso, sin masas, ni megalias. Presión arterial: 118/74 mmHg (percentil 50), peso y talla en percentil 75-90 con índice de masa corporal (IMC) de 20 kg/m2.
El sedimento de orina mostró microhematuria no glomerular (10 hematíes por campo), pH 5, densidad 1020, sin proteinuria y sin hipercalciuria.
La frecuencia de los episodios de hematuria se redujo discretamente al disminuir la intensidad del ejercicio físico y aumentar la ingesta de líquidos. En los sedimentos de orina realizados no se objetivaron más de 10 hematíes por campo, ni proteinuria (solo en una ocasión proteinuria de 25 mg/dl), pero es de destacar que ninguna de las muestras de orina recogidas fue con hematuria macroscópica. Urinocultivo negativo. El estudio analítico en sangre (creatinina, urea, electrolitos, hemoglobina, complementos C3 y C4, inmunoglobulinas, anticuerpos antinucleares) fue normal.
El estudio ecográfico abdomino renal fue informado como normal, pero ante la sospecha de síndrome del cascanueces, dada la evolución y la normalidad del resto de pruebas complementarias, se solicitó angio-TC.
Por la edad del paciente (por evitar la irradiación) y la sospecha clínica, se decidió realizar primero nueva ecografía Doppler (Fig. 1) por personal experto y dirigida con la sospecha de síndrome del cascanueces, observándose una mínima dilatación de la vena renal izquierda en su salida y provocada posiblemente por la salida de la arteria mesentérica superior (pinza aortomesentérica). Se identificó también una disminución de la velocidad con respecto a la vena renal derecha. Estos hallazgos confirmaron la sospecha clínica de síndrome del cascanueces por compresión de vena renal izquierda por pinza aortomesentérica.
| Figura 1. Imagen ecografía Doppler. Mínima dilatación de la vena renal izquierda en su salida, provocada posiblemente por la salida de la arteria mesentérica superior (pinza aortomesentérica) |
|---|
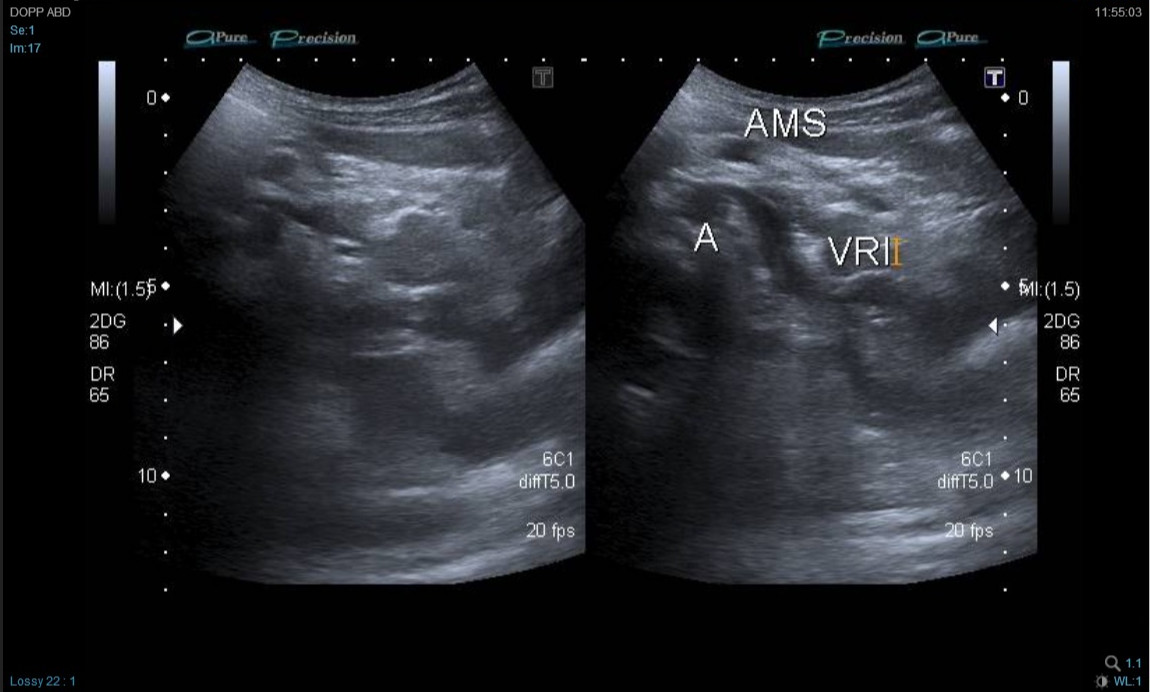 |

El diagnóstico de síndrome del cascanueces fue confirmado con la prueba de imagen y ante la edad y estabilidad clínica del paciente se decidió tratamiento conservador, recomendando aumento del IMC. De modo progresivo y a lo largo de los siguientes 6-12 meses hubo una disminución marcada de los episodios de hematuria, manteniendo estudios de orina normales y sin hipertensión.
DISCUSIÓN
A través del caso clínico descrito podemos recordar el diagnóstico diferencial de la hematuria macroscópica y microscópica que puede llegar a ser frecuente en la consulta. En primer lugar, debemos saber distinguir hematuria glomerular de la no glomerular para posteriormente seguir con el diagnóstico diferencial según el tipo de hematuria.
De un modo práctico sin necesidad de estudios de laboratorio, que no siempre están disponibles, podemos distinguir hematuria no glomerular (orina de coloración rojiza e incluso con coágulos de sangre), de la glomerular (ausencia de coágulos de sangre y de coloración marronácea, tipo “coca-cola o coñac”).
Con la ayuda de un estudio de orina en el laboratorio podemos objetivar la presencia de cilindros hemáticos, hematíes dismórficos mayor a 80%, volumen corpuscular medio (VCM) menor a 60-70 fl, acantocitos en más de 5% y proteinuria mayor de 100-500 mg/dl. Si estos datos están presentes, podremos diagnosticar una hematuria glomerular, cuyas causas más frecuentes en Pediatría son: glomerulonefritis aguda posinfecciosa u otras causas de glomerulonefritis como focal y segmentaria, proliferativa, mesangial, membranosa…, nefropatía IgA, nefropatía lúpica, nefropatía diabética, nefropatía asociada a púrpura de Schönlein-Henoch y síndrome hemolítico urémico. En los casos con incidencia familiar se deben tener en cuenta diagnósticos como el síndrome de Alport y la nefropatía por membrana basal fina entre otras nefropatías.
La hematuria no glomerular, a diferencia de la glomerular, se caracteriza por la ausencia de cilindros hemáticos y de proteinuria. Los hematíes en orina son eumórficos (dismórficos en menos de un 20%), con VCM similar al de los hematíes circulantes en sangre y con menos de un 5% de acantocitos.
Como causas de hematuria no glomerular, destacan las de origen renal: nefropatías intersticiales (infecciosas, metabólicas, tóxicas), enfermedades quísticas renales, trombosis de vasos renales, malformaciones vasculares, traumatismos, tumores (Wilms, neuroblastoma). Otras causas de hematuria no glomerular pero de origen extrarrenal frecuentes en Pediatría son: hipercalciuria, hiperuricosuria, infección urinaria, malformaciones urinarias, uropatía obstructiva, reflujo vesicoureteral, litiasis, traumatismos, fármacos como la ciclofosfamida, coagulopatías, malformaciones vasculares como el síndrome del cascanueces y la hematuria por ejercicio.
El caso descrito fue diagnosticado de síndrome del cascanueces, a raíz de una hematuria macroscópica recurrente no glomerular.
Describían episodios de orina rojiza, con coágulos en alguna ocasión, en un niño de 12 años sano previamente, como suele ser lo habitual según la bibliografía. Nuestro caso era un adolescente varón de constitución delgado, aunque la presentación clínica clásica es en paciente del sexo femenino en la segunda o tercera décadas de la vida con peso promedio y constitución delgada1.
El síndrome del cascanueces es una entidad poco frecuente que requiere un alto índice de sospecha. Como ya hemos comentado el diagnóstico del síndrome del cascanueces debe ser considerado en casos de hematuria no glomerular4 (orina de coloración roja, a veces con coágulos, ausencia de cilindros hemáticos, hematíes no dismórficos y ausencia de proteinuria o leve) con dolor abdominal en el flanco izquierdo e irradiado al glúteo ipsilateral. El dolor se acentúa al sentarse, al ponerse de pie o caminar. La hematuria macroscópica no está presente en todos los casos, pero en nuestro paciente fue la única manifestación clínica.
Generalmente es diagnosticada una vez que se han descartado otras causas de dolor pélvico o hematuria1,3. En nuestro caso se descartaron otras causas de hematuria no glomerular dada la normalidad inicial de la ecografía abdominal-renal, urinocultivo negativo, no hipercalciuria, normotensión…) y el síndrome del cascanueces finalmente pudo demostrarse en estudios de imagen por personal experto como describe la bibliografía.
Las pruebas de imagen deben ser realizadas por radiólogos con experiencia (ecografía Doppler, angio-TC o resonancia magnética), que permiten la visualización de la compresión de la vena renal izquierda5,6. A propósito de esto, Buchi et al. observaron una distensión de la vena renal izquierda en las tomografías computarizadas y ecografías en un 72% de los pacientes sometidos a esta prueba, hipotetizando que la compresión asintomática mesoaórtica de la vena renal izquierda es relativamente prevalente. A pesar de esto, la incidencia exacta del síndrome del cascanueces es poco conocida y debemos tenerla presente en el diagnóstico diferencial ante casos clínicos de hematuria no glomerular, como el presentado, para poder llegar a su diagnóstico, pues si no lo sospechamos difícilmente llegaremos a diagnosticarlo.
Es importante remarcar que, en la mayoría de los casos, sobre todo en menores de 18 años, el tratamiento es conservador, debido a la posibilidad de remisión espontánea, mejorando con el crecimiento y el aumento de peso. Este manejo conservador se debe mantener por lo menos seis meses antes de considerar un tratamiento invasivo3.
CONCLUSIÓN
Hay que destacar la importancia de saber distinguir la hematuria glomerular de la no glomerular y, dentro de esta segunda, conocer las causas posibles como diagnóstico diferencial, entre las que se encuentra el poco conocido síndrome del cascanueces. Para su diagnóstico es imprescindible la sospecha clínica y una correcta interpretación de las pruebas de imagen (ecografía abdominal en bipedestación y angio-TC) por personal experimentado.
En la mayoría de los casos, como el descrito, el tratamiento es conservador, con controles clínicos y mejorando con el incremento del IMC, probablemente debido a un aumento de la grasa retroperitoneal, que mejora el ángulo aortomesentérico de la vena renal izquierda, disminuyendo su compresión. En los casos con proteinuria ortostática asociada, el tratamiento con inhibidores de la enzima convertidora de angiotensina puede ser necesario. En los casos de evolución progresiva y persistente, con anemia marcada secundaria a la hematuria, está indicado un tratamiento quirúrgico con colocación de un stent en la zona estrecha de la vena renal izquierda o incluso cirugías para transposición de la vena renal izquierda o de la arteria mesentérica superior.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
Angio-TC: angiotomografía · IMC: índice de masa corporal · VCM: volumen corpuscular medio.
BIBLIOGRAFÍA
- Alaygut D, Bayram M, Soylu A, Cakmakci H, Türkmen M, Kavukcu S. Clinical course of children with nutcracker syndrome. Urology. 2013;82:686-90.
- Del Canto Peruyera P, Vaquero Lorenzo F, Vallina-Victorero Vázquez MJ, Álvarez Salgado A, Vicente Santiago M, Botas Velasco M. Recurrent hematuria caused by nutcracker syndrome. Ann Vasc Surg. 2014;28:1036.e15-9.
- Venkatachalam S, Bumpus K, Kapadia SR, Gray B, Lyden S, Shishehbor MH. The nutcracker syndrome. Ann Vasc Surg. 2011;25:1154-64.
- Velásquez-Jones A, Medeiros M, Patiño-Ortega M, Guerrero-Kanan R, Valadez-Reyes MT, Valverde-Rosas S. Síndrome del cascanueces: causa de hematuria y proteinuria masiva no glomerular. Bol Med Hosp Infant Mex. 2014;71:298-302.
- Bates CM, Adler BM, Schwaderer A, Coley BD. Clinical quiz. A patient with recurrent episodes of red urine. Pediatr Nephrol. 2007;22:187-91.
- He Y, Wu Z, Chen S, Tian L, Li D, Li M, et al. Nutcrackersyndrome - how well do we know it? Urology. 2014;83:12-7.





