Vol. 21 - Num. 81
Notas clínicas
Herpes zóster tras primera dosis de vacuna de varicela en paciente inmunocompetente
Ramona Martín Martína, Gabriela Quezada Carrióna
aServicio de Pediatría. ABS Marià Fortuny. Reus. Tarragona. España.
Correspondencia: R Martín. Correo electrónico: rmartin@grupsagessa.com
Cómo citar este artículo: Martín Martín R, Quezada Carrión G. Herpes zóster tras primera dosis de vacuna de varicela en paciente inmunocompetente . Rev Pediatr Aten Primaria. 2019;21:53-6.
Publicado en Internet: 15-02-2019 - Número de visitas: 21395
Resumen
La varicela es una enfermedad de distribución universal. La vacunación universal ha disminuido la incidencia de varicela en los últimos años. El herpes zóster en los vacunados es posible, pero su incidencia es entre 4 y 12 veces menor que entre los no vacunados. En la infancia, el herpes zóster suele ser leve, autolimitado, bien tolerado y habitualmente solo requiere tratamiento sintomático. Se presenta un caso de herpes zóster en una niña vacunada cinco meses antes, con buena evolución.
Palabras clave
● Herpes zóster ● Vacuna antivaricelaINTRODUCCIÓN
La incidencia de herpes zóster (HZ) en la infancia es baja. Este se puede producir tanto si el contacto inicial es con el virus salvaje o secundario a la vacunación. Es menor en los niños vacunados que en los no vacunados por la menor capacidad de reactivación del virus vacunal.
CASO CLÍNICO
Niña de 20 meses cuyos padres acuden al servicio de urgencias por la aparición de una erupción cutánea en el brazo izquierdo y la espalda de 24 horas de evolución.
Se trata de la primera hija de unos padres jóvenes, de madre sana y padre asmático. Nacida a término, con peso y talla correctos para su edad gestacional. Tuvo una bronquiolitis al mes y medio de vida y cuatro episodios de bronquitis posteriores que solo requirieron manejo ambulatorio. Su desarrollo pondoestatural ha sido correcto desde su nacimiento y el calendario vacunal está actualizado. A los 15 meses se le administró la primera dosis de vacuna de la varicela en el brazo izquierdo.
Las lesiones cutáneas, motivo de la consulta, eran grupos de vesículas sobre fondo eritematoso localizadas en la espalda y la muñeca izquierda. En las horas previas a la visita apareció otra zona en la región deltoidea. La diagnosticaron de herpes simple cutáneo y le prescribieron tratamiento tópico sintomático.
A los dos días acudieron a nuestro centro por nuevas lesiones en el brazo, el antebrazo y la axila izquierdos. Las lesiones eran placas de vesículas de contenido claro sobre fondo eritematoso, sin costras, compatible con HZ en el trayecto de los dermatomas C7-C8. En todo momento permaneció afebril, con buen estado general y no referían dolor. Se citó para control tres días después. Las lesiones no aumentaron en número, algunas vesículas desaparecieron y otras tenían un aspecto más costroso (Figs. 1 y 2). Dado el buen estado general, no precisó otros tratamientos. Las lesiones desaparecieron unos días después sin complicaciones.
| Figura 1. Lesiones vesiculosas con fondo eritematoso y costras en el trayecto de los dermatomas C7 y C8 |
|---|
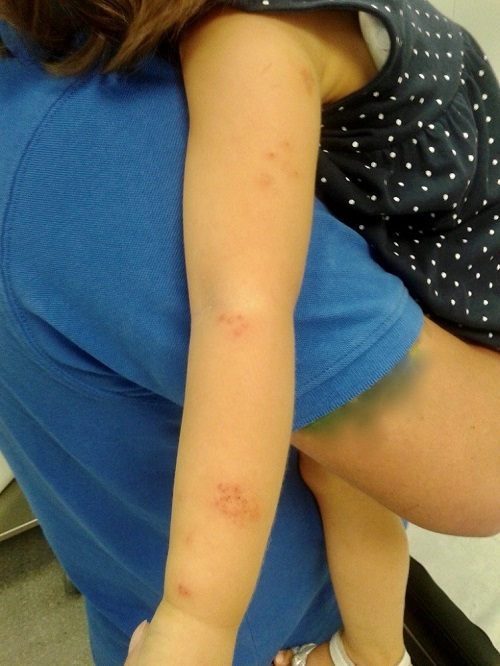 |

| Figura 2. Lesiones vesiculosas con fondo eritematoso y costras en el trayecto de los dermatomas C7 y C8 |
|---|
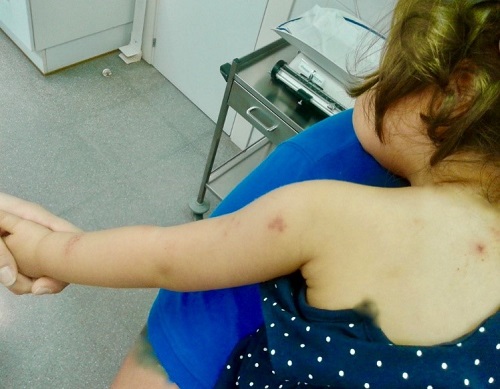 |

DISCUSIÓN
El virus de la varicela-zóster puede causar dos entidades clínicamente diferentes: la primoinfección o varicela y la reactivación a nivel local o HZ.
La varicela es una enfermedad de distribución universal. En nuestro medio, el 90-95% de los casos se produce antes de los 12 años, con máxima incidencia entre los dos y los diez años. Tiene habitualmente un curso clínico leve, aunque pueden ocurrir complicaciones en un 2-6% de los casos, sobre todo sobreinfecciones de la piel y tejidos blandos y en menor medida trastornos neurológicos y pulmonares1.
En España, la incidencia anual de varicela, en ausencia de vacunación, era aproximadamente igual a la cohorte de niños nacidos cada año. En la década de los ochenta y primeros años de la de los noventa se estimaba que se producían de 350 000 a 400 000 casos cada año, unas 1000-1500 hospitalizaciones y 5-6 fallecimientos. La tasa de mortalidad en niños inmunocompetentes se estimaba en 1/100 000. En los últimos, años el número de casos se ha reducido a medida que se ha extendido la vacunación1.
La experiencia de EE. UU., Alemania y España con la vacunación infantil universal es contundente respecto a la disminución de la carga de enfermedad y sus complicaciones, tanto en los vacunados como en los no vacunados1.
Con la generalización de la vacuna se ha sugerido un posible desplazamiento de la varicela a edades más avanzadas y un aumento del HZ en la población adulta. Con la experiencia acumulada hasta ahora en diversos países, esta suposición no se ha constatado1. De hecho, existen estudios que sugieren que el uso generalizado de la vacuna contra la varicela podría reducir la incidencia de HZ entre las poblaciones vacunadas2. Una publicación de 2016 afirma que un programa de vacunación frente a la varicela en la primera infancia se asocia a una reducción de la incidencia de HZ en los primeros diez años de vida3.
Las vacunas frente a la varicela son en general muy seguras y bien toleradas, tanto en sujetos sanos como en inmunodeprimidos. Las reacciones adversas son generalmente leves y afectan a entre el 5 y el 35% de los vacunados. Las más frecuentes son reacciones locales (el 3-5% de los niños vacunados tienen exantema localizado en el lugar de la punción). Los efectos sistémicos, infrecuentes, suelen ser fiebre y exantemas leves que aparecen entre los 5 y 30 días siguientes a la vacunación. En adolescentes y adultos las reacciones exantemáticas pueden ser un poco más elevadas, sobre todo tras la primera dosis1.
La incidencia de HZ es menor con el virus vacunal que con el virus salvaje. Se estima que en los niños vacunados es de 4 a 12 veces menor que la de niños no vacunados, por la menor capacidad de reactivación del virus vacunal1. En 2008, una revisión del perfil de seguridad de la vacuna lo cifró en 1,4 casos por 100 000 pacientes vacunados al año. En estos casos, la latencia media de aparición del HZ fue de 1,5 a 10 meses tras la administración de la vacuna, aunque puede ocurrir años después. También se observó que la edad (menores de cuatro años) y el lugar de punción podrían ser determinantes para sospechar que el HZ se debió a una reactivación de la cepa vacunal desde el ganglio espinal, y no a la adquisición del virus salvaje en la comunidad4, sobre todo en aquellos casos en los que aparezca en dermatomas cercanos al punto de vacunación. En 2008, se publicó un estudio en el que una serie de pacientes pediátricos con HZ presentaba estas características5.
En la infancia, el HZ suele ser leve, autolimitado y bien tolerado, a diferencia del adulto, en el que puede causar una importante morbilidad, sobre todo por los cuadros neurálgicos que desencadena, tanto durante el proceso agudo como posteriormente.
En niños inmunocompetentes, el manejo es sintomático, con soluciones tópicas astringentes y analgesia pautada6. Algunos autores defienden que, si la zona afectada se sitúa por encima de los dermatomas C6 y C7 o afecta a las ramas del trigémino, el aciclovir oral estaría indicado. Además, ante lesiones necróticas, bilaterales o diseminadas se debe descartar inmunosupresión subyacente y tratar con aciclovir6.
Cuando el HZ aparece tras la primera dosis de la vacuna, se considera completamente inmunizado y el paciente no requerirá la segunda dosis.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
HZ: herpes zóster.
BIBLIOGRAFÍA
- Comité Asesor de Vacunas (CAV-AEP). Varicela. En: Manual de vacunas en línea de la AEP [en línea] [consultado el 15/02/2019]. Disponible en http://vacunasaep.org/documentos/manual/cap-41
- Civen R, Marín M, Zhang J, Abraham A, Harpaz R, Mascola L, et al. Update on incidence of herpes zoster among children and adolescents after implementation of varicella vaccination, Antelope Valley, CA, 2000 to 2010. Pediatr Infect Dis J. 2016;35:1132-6.
- Ochoa Sangrador C, Andrés de Llano JM. La vacuna de la varicela parece reducir el herpes zóster en la población vacunada. Evid Pediatr. 2016;12;65.
- Galea S, Sweet A, Beninger P, Steinberg S. Postmarketing safety profile of varicella vaccine. J Infect Dis. 2008;197:S165-9.
- Song H, Morley K, Trowbridge R. Herpes zoster at the vaccination site in immunized healthy children. Pediatr Dermatol. 2018;35:230-3.
- Díaz-Rueda L, Núñez-Ramos R, Maroñas Jiménez L, Rojo Conejo P. Herpes zóster en inmunocompetente vacunada frente a varicela. An Pediatr (Barc). 2015;82:e217-e218.




