Vol. 20 - Num. 78
Notas clínicas
Tumefacción en partes blandas; no es malo todo lo que lo parece
Cristina Elipe Maldonadoa, M.ª Rosa Albañil Ballesterosb, Jorge Cabezudo Pedrazoc
aMIR-Pediatría. Hospital Universitario de Fuenlabrada. Madrid. España.
bPediatra. CS Cuzco. Fuenlabrada. Madrid. España.
cServicio de Radiodiagnóstico. Hospital Universitario de Fuenlabrada. Fuenlabrada. Madrid. España.
Cómo citar este artículo: Elipe Maldonado C, Albañil Ballesteros MR, Cabezudo Pedrazo J. Tumefacción en partes blandas; no es malo todo lo que lo parece. Rev Pediatr Aten Primaria. 2018;20:169-72.
Publicado en Internet: 12-06-2018 - Número de visitas: 64291
Resumen
La presencia de cuerpos extraños en partes blandas es un diagnóstico frecuente en Pediatría. La mayor parte de las veces penetran en el organismo de forma accidental y la consulta se produce tras percibir el traumatismo que propició su entrada o cuando aparecen complicaciones. Ante la sospecha diagnóstica, es importante la realización de las pruebas complementarias que nos permitan caracterizar la lesión, así como delimitar la extensión de esta, siendo la ecografía de partes blandas el procedimiento de elección para ello.
Palabras clave
● Cuerpos extraños ● Neoplasias de los tejidos blandosINTRODUCCIÓN
Una tumefacción de probable origen óseo sin antecedente traumático es un dato de alarma de patología tumoral. Los tumores óseos malignos suponen un 6% de las neoplasias infantiles; los más frecuentes son el osteosarcoma y el sarcoma de Ewing. Su pronóstico depende de un diagnóstico precoz, por lo que es importante un alto índice de sospecha, así como la realización de pruebas complementarias de forma urgente, para lo que es necesaria una adecuada coordinación entre niveles asistenciales.
Si bien la historia clínica es fundamental en el diagnóstico de cualquier proceso, en Pediatría la ausencia de antecedentes o desencadenantes en relación con una patología no descarta la existencia de esta.
CASO CLÍNICO
Niño de cinco años que acude a consulta del centro de salud por un bultoma en la zona superior de pierna derecha de un mes de evolución. En la anamnesis dirigida, la madre cuenta que no existe antecedente traumático. No refieren presencia de síntomas generales como fiebre, pérdida de peso o astenia. Además, no hay dolor a la palpación o de forma espontánea. No han observado un aumento de tamaño en el tiempo de evolución.
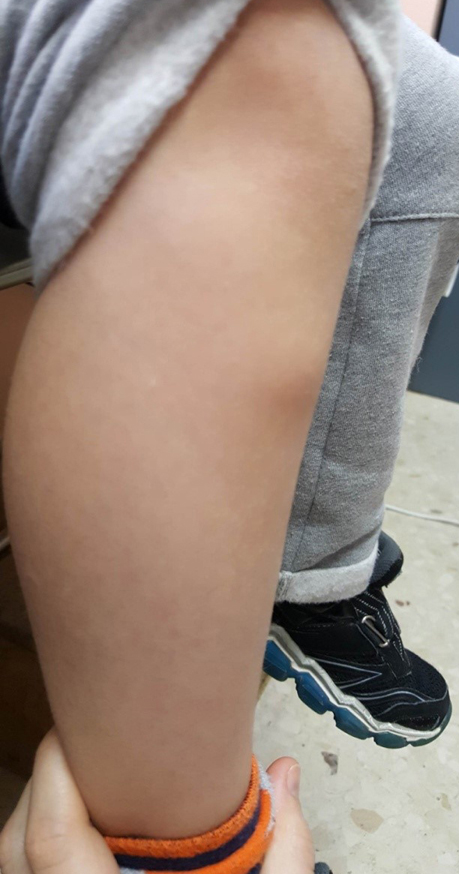
En la exploración física se aprecia una tumoración de consistencia dura, indolora e inmóvil que parece depender de zona proximal de tibia derecha (Fig. 1), con ausencia de signos inflamatorios locales. No se palpa hepatoesplenomegalia ni adenopatías a ningún nivel. El resto de la exploración física es normal.
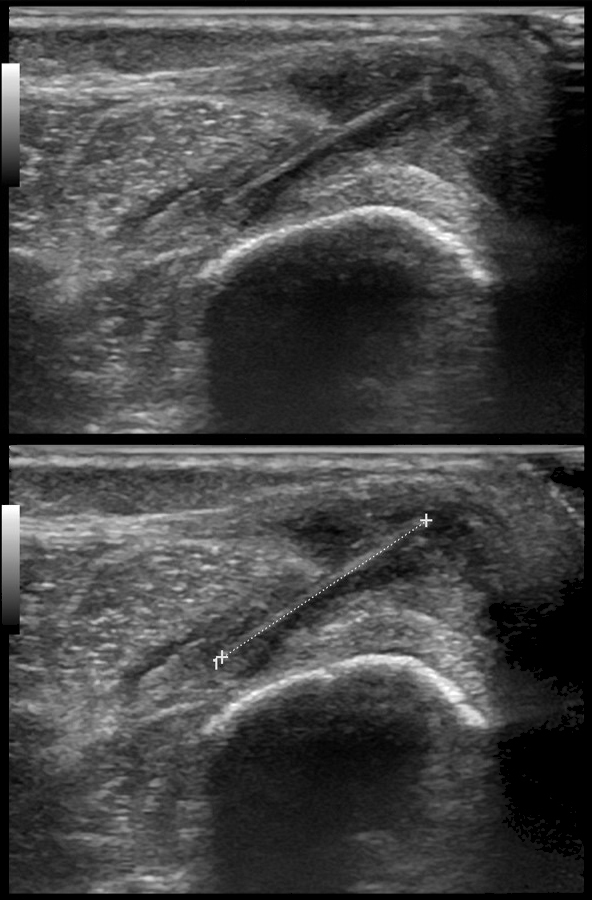
Ante estos hallazgos se realizan radiografía y ecografía de partes blandas (Fig. 2) de forma urgente; en esta última se observa una lesión sólida compatible con granuloma de cuerpo extraño. Además, en el centro de la lesión se puede apreciar una lesión lineal hiperecogénica con sombra posterior, siendo esta imagen muy característica de espina de palmera.
| Figura 2. Ecografía de partes blandas donde se identifica una lesión sólida lineal hiperecogénica con sombra posterior, imagen característica de espina de palmera |
|---|
 |

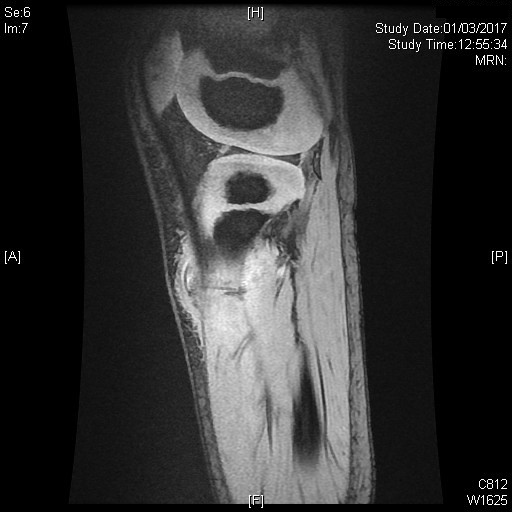
Para caracterizar y determinar la extensión de la lesión se realiza una resonancia magnética de partes blandas y se concluye que el cuerpo extraño corresponde a una espina lineal que afecta a tejido celular subcutáneo, fascia, músculo tibial anterior y posterior y membrana interósea (Fig. 3).
| Figura 3. Resonancia magnética de partes blandas. Cuerpo extraño lineal (espina) que afecta a tejido celular subcutáneo, fascia, músculos tibial anterior y posterior y membrana interósea |
|---|
 |

Interrogando de nuevo al paciente tras conocer este hallazgo, refiere que dos meses antes se había caído en una zona donde había hojas de palmera.
Con este diagnóstico, fue derivado a cirugía pediátrica, donde se procedió a extirpar el cuerpo extraño, extrayendo una espina de palmera.
DISCUSIÓN
La presencia de cuerpos extraños en partes blandas es un diagnóstico frecuente en Pediatría1-3. La naturaleza de dichos cuerpos es variada, lo más frecuente es que sean de origen vegetal, metálicos o de vidrio1.
La mayor parte de las veces penetran en el organismo de forma accidental a través de los tegumentos y la consulta se produce tras percibir el traumatismo que propició su entrada2,3.
Sin embargo, no es excepcional, como ocurrió en nuestro caso, que el paciente y la familia consideren como banal el traumatismo, o que incluso no sean conscientes de la introducción del cuerpo extraño, y sean las complicaciones lo que motive la consulta3.
Ante la sospecha diagnóstica, es importante la realización de pruebas complementarias que nos permitan caracterizar la lesión. Dada la distinta naturaleza de los cuerpos extraños, que no son todos radiopacos, la ecografía de partes blandas es el procedimiento de elección para su diagnóstico, así como para la delimitar la extensión de la lesión1-5.
En nuestro caso, dada la sospecha de lesión dependiente del hueso y al no reconocerse la existencia de un traumatismo previo, el primer estudio solicitado fue la radiografía simple, y se indicó la ecografía desde el propio Servicio de Radiodiagnóstico.
Las complicaciones posibles de los cuerpos extraños son sobre todo infecciosas, afectan a diversos tejidos según la profundidad alcanzada, y pueden incluso afectar a la articulación. En muchas ocasiones, la aparición de complicaciones puede demorarse con respecto al momento en el que se inició la lesión, lo que puede dificultar su relación con el traumatismo previo1,3.
En nuestro paciente, a pesar de la falta de síntomas y signos, salvo la tumefacción, se decidió derivar al Servicio de Cirugía Pediátrica con el objetivo de valorar su extirpación y prevenir la aparición de complicaciones2.
CONCLUSIONES
La existencia de una tumoración no justificada en cualquier localización con sospecha de afectación de planos profundos o consistencia aumentada debe hacer descartar la existencia de un proceso neoplásico de forma urgente6.
El estudio ecográfico es de elección para el estudio de masas y en concreto para el diagnóstico de cuerpo extraño1-5.
La existencia de un cuerpo extraño en tejidos blandos obliga a la valoración del paciente por el Servicio de Cirugía para evitar posibles complicaciones, fundamentalmente infecciosas.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Figueredo G. Cuerpos extraños en partes blandas: diagnóstico y extracción mediante guía ecográfica. Rev Imagenol. 2012;16:41-6.
- Pérez Valle S, Suárez G, Otero MC, Asensi F, Gomez, J, Navarrete M, et al. Artritis séptica de codo por "pincho" de palmera. En: Sociedad Española de Infectología Pediátrica [en línea] [consultado el 06/06/2018]. Disponible en www.seipweb.es/~josepr37/sociedades/seip/images/site/congresos/II_Congreso_de_la_SEIP/posters/18.pdf
- Bannerman CC. Wound foreign body removal. En: Emedicine[en línea] [consultado el 06/06/2018]. Disponible en https://emedicine.medscape.com/article/1508207-overview
- Wagstrom G. Management of foreign bodies in the skin. Am Fam Physician. 2007;76:683-90.
- Varshney T, Kwan CW, Fischer JW, Abo A. Emergency point-of-care ultrasound diagnosis of retained soft tissue foreign bodies in the pediatric emergency department. Pediatr Emerg Care. 2017;33:434-6.
- Barrios M, Acha T. Guía de detección temprana cáncer en niños y adolescentes [en línea] [consultado el 06/06/2018]. Disponible en http://guiadeteccioncancerinfantil.aepap.org/img/guia_deteccion_temprana.pdf