Vol. 20 - Num. 27
Talleres
Tratamiento farmacológico del asma
M.ª Teresa Asensi Monzóa, M.ª Teresa Callén Blecuab
aPediatra. CS Serrería1. Valencia. España.
bCS de Bidebieta, San Sebastián. Servicio Vasco de Salud/Osakidetza. España.
Cómo citar este artículo: Asensi Monzó MT, Callén Blecua MT. Tratamiento farmacológico del asma. Rev Pediatr Aten Primaria. Supl. 2018;20(27):105-17.
Publicado en Internet: 08-06-2018 - Número de visitas: 70981
Resumen
El asma se considera un síndrome que agrupa diferentes formas de enfermedad, en la que factores genéticos y ambientales interaccionan y generan manifestaciones de la enfermedad. Su expresión clínica es muy variable: desde síntomas agudos y esporádicos a crónicos, desde estacionales o que aparecen en relación con el ejercicio, hasta una enfermedad grave y persistente. En España afecta a uno de cada diez niños, con amplias variaciones regionales. En tratamiento del asma nos encontramos con dos situaciones clínicas: 1) las sibilancias recurrentes en lactantes y preescolares son un motivo frecuente de consulta y el retraso en el inicio del tratamiento en muchos casos puede tener gran impacto sobre la salud del paciente a largo plazo. Algunos niños serán asmáticos que inician los síntomas precozmente, pero otros tendrán sibilancias que desaparecerán en la edad escolar. Por tanto, no siempre es fácil diagnosticarla y decidir el tratamiento en estos casos. 2) La elección del tratamiento farmacológico en el niño mayor de cinco años debe de hacerse en base a la evidencia clínica disponible y en ese sentido las propuestas de la GINA y de la guía de British Thoracic Society, Scottish Intercollegiate Guidelines Network (SIGN), modificadas siguiendo recomendaciones de la guía de práctica clínica sobre asma infantil. El conocimiento y la utilización de estas guías y consensos con las recomendaciones actuales para el tratamiento de mantenimiento y de la crisis de asma en la infancia, son junto con la educación basada en el autocontrol, puntos básicos de un programa de atención al niño y adolescente con asma.
Palabras clave
● Adolescente ● Asma ● Asma / tratamiento farmacológico ● Lactante ● Niño ● PreescolarINTRODUCCIÓN
El asma se considera un síndrome que agrupa diferentes formas de enfermedad, en la que factores genéticos y ambientales interaccionan y generan manifestaciones de la enfermedad. Su expresión clínica es muy variable: desde síntomas agudos y esporádicos a crónicos, desde estacionales o que aparecen en relación con el ejercicio, hasta una enfermedad grave y persistente1,2. En España afecta a uno de cada 10 niños con amplias variaciones regionales.
Las sibilancias recurrentes en lactantes y preescolares son un motivo frecuente de consulta en Pediatría de Atención Primaria, y el retraso en el inicio del tratamiento en muchos casos puede tener gran impacto sobre la salud del paciente a largo plazo. Algunos niños serán asmáticos que inician los síntomas precozmente, pero otros tendrán sibilancias desencadenadas fundamentalmente por virus, que desaparecerán en la edad escolar. La limitación de pruebas, como la espirometría, que exige colaboración, o incluso la propia respuesta al tratamiento, no siempre uniforme, dificultan el diagnóstico. Por tanto, aunque el asma a menudo comienza antes de los seis años, no siempre es fácil diagnosticarla y decidir el tratamiento en estos casos1.
Probablemente, ante la incertidumbre diagnóstica y con el fin de obviar el término de asma, se ha empleado un amplio abanico de etiquetas como broncoespasmo, hiperreactividad bronquial, bronquitis sibilante o sibilante feliz, términos que no se recomienda utilizar. Actualmente, en ausencia de sospecha de otro diagnóstico, se aconseja hablar de asma si existen episodios recurrentes de sibilancias u otros signos o síntomas similares al asma, incluso desencadenados por infecciones víricas, que mejoran con tratamiento para esta enfermedad. Sobre todo, si las sibilancias son documentadas por un médico3. En la Tabla 1 se presentan algunas características clínicas que aumentan o disminuyen la probabilidad de asma.
| Tabla 1. Características clínicas que aumentan o disminuyen la probabilidad de asma1,4 |
|---|
| Aumentan la probabilidad de asma |
La aparición con carácter frecuente, recurrente o estacional de sibilancias, tos seca o dificultad respiratoria, sobre todo si:
|
| Presencia de sibilancias en la auscultación pulmonar |
| Buena respuesta al tratamiento broncodilatador o a los corticoides inhalados durante 2-3 meses y recaída al suspenderlo |
| Disminuyen la probabilidad de asma |
| Los síntomas aparecen solo durante los catarros, pero no en entre los episodios |
| Tos aislada en ausencia de sibilancias o disnea |
| Historia de tos productiva |
| La auscultación es normal de forma reiterada durante los síntomas |
| Falta de respuesta al tratamiento con fármacos para el asma |
| Sospecha clínica de diagnósticos alternativos |

El conocimiento y la utilización de las guías y consensos con las recomendaciones actuales para el tratamiento de mantenimiento y de la crisis de asma en la infancia son, junto con la educación basada en el autocontrol, puntos básicos de un programa de atención al niño y adolescente con asma.
Estas guías recomiendan estrategias de tratamiento escalonado no totalmente coincidentes en aspectos como las dosis de corticoides inhalados (CI) y el tratamiento asociado. Analizaremos los aspectos más controvertidos del tratamiento farmacológico sin olvidarnos de la importancia de otros componentes del tratamiento del asma: el seguimiento clínico, la evaluación y la educación.
TRATAMIENTO
Los objetivos del tratamiento del asma son los mismos en todos los grupos de edad:
- Alcanzar un buen control de los síntomas, mantener los niveles de actividad normales y lograr una calidad de vida óptima
- Reducir al mínimo el riesgo futuro, es decir prevenir el riesgo de exacerbaciones y alcanzar la mejor función pulmonar (FP) posible, con los mínimos efectos adversos derivados del tratamiento1,2,4.
Para alcanzar estos objetivos tendremos en cuenta todos los aspectos del tratamiento1,2.
Control y seguimiento clínico
El tratamiento del asma requiere realizar un seguimiento periódico en una consulta programada y específica, con una frecuencia adaptada a cada paciente, valorando el grado de control de la enfermedad2.
Al hablar de control del asma se hace referencia al grado en el que las manifestaciones del asma están controladas con o sin tratamiento. Tiene dos componentes: el control de los síntomas, que es el estado del asma del niño a lo largo de las cuatro semanas previas y el control del riesgo futuro derivado de la enfermedad y del tratamiento utilizado, es decir el riesgo de exacerbaciones, de pérdida de función pulmonar y de efectos secundarios1,2.
La evaluación del control del asma se basa en los síntomas, la limitación de las actividades y el uso de medicación de rescate (Tabla 2). La gravedad del asma se evalúa al inicio del tratamiento para buscar el más adecuado y retrospectivamente, mediante el nivel de tratamiento necesario para el control de los síntomas y las exacerbaciones. No es una característica estática y puede modificarse a lo largo de meses o años.
| Tabla 2. Evaluación del nivel de control de los síntomas en niños mayores de 5 años1 | |||||
|---|---|---|---|---|---|
| En las últimas 4 semanas, el niño ha tenido: | Bien controlado | Parcialmente controlado | No controlado | ||
| ¿Síntomas diurnos 3 o más veces/semana? | Sí &tdot | No &tdot | Ninguno de ellos | 1-2 de ellos | 3-4 de ellos |
| ¿Algún despertar nocturno debido al asma? | Sí &tdot | No &tdot | |||
| ¿Necesidad de uso de medicación sintomática* 3 o más veces/semana? | Sí &tdot | No &tdot | |||
| ¿Alguna limitación de la actividad debida al asma? | Sí &tdot | No &tdot | |||
| Valoración del riesgo futuro. Factores de riesgo asociados con una peor evolución | |||||
| Función pulmonar basal reducida o deterioro de la función pulmonar | |||||
| Factores de riesgo de exacerbaciones: mal control clínico, una exacerbación en el año previo, consumo frecuente de BAC, FEV1 bajo (especialmente <60%), obstrucción al flujo aéreo reversible persistente, problemas psicológicos o socioeconómicos, exposición al humo de tabaco u otros desencadenantes, mala adherencia al tratamiento, comorbilidad | |||||
| Exacerbaciones graves, ingresos hospitalarios por asma | |||||
| Factores de riesgo de desarrollar efectos adversos por la medicación: cursos frecuentes de corticoides orales, dosis altas de corticoides inhalados | |||||

En cada visita, además del grado de control se debe valorar la adherencia al tratamiento, la técnica de uso de los inhaladores, los efectos adversos a la medicación y potenciar la educación en el autocontrol. Según el grado de control se realizan los cambios en el tratamiento farmacológico de forma escalonada.
Las visitas de seguimiento serán más frecuentes al inicio del proceso educativo (1-3 meses), en el asma grave y en pacientes con mal control. Se ajustarán al nivel de autonomía del niño y familia en la toma de decisiones y al menos se realizarán una vez al año2.
En caso del asma grave, mal controlado o si existen dudas diagnósticas, se recomienda que el seguimiento sea compartido con el nivel especializado2.
Tratamiento farmacológico
Hay una serie de conceptos básicos generales para tener en cuenta sobre el tratamiento con fármacos del asma:
- Generalmente el tratamiento incluye medicación de control (uso diario a largo plazo) y sintomática (para el alivio de síntomas según las necesidades)1.
- El tratamiento del asma es escalonado. El objetivo es alcanzar un buen control lo antes posible y mantenerlo, subiendo de escalón si es necesario y bajando cuando es adecuado durante un periodo continuado de al menos tres meses 1,2,5-8.
- Antes de subir un escalón y aumentar la medicación se deberán tener en cuenta otros factores relacionados con la mala evolución: cumplimentación inadecuada, técnica de inhalación incorrecta, factores desencadenantes o presencia de enfermedades concomitantes 1,2,4-8.
- Cuando se prescriba un nuevo tratamiento inhalado en los pacientes con asma se realizará un entrenamiento específico y evaluación de la técnica de inhalación2.
- Los pacientes con asma recibirán un plan de acción personalizado por escrito1,2.
TRATAMIENTO DEL ASMA EN EL NIÑO MENOR DE CINCO AÑOS
A efectos prácticos nos podemos encontrar con distintos escenarios3:
- Niño en el que se auscultan sibilancias en la consulta y tiene antecedentes de episodios recurrentes (2-3) de síntomas compatibles con asma. En este caso, la mejoría observada por parte del pediatra tras administrar un broncodilatador inhalado (con/sin corticoides orales) es la forma preferida para confirmar el diagnóstico de asma.
- Niño sin sibilancias en el momento de la consulta, pero en el que existen antecedentes de episodios recurrentes (2-3) o síntomas frecuentes compatibles con asma, incluso alguna crisis moderada o grave. El ensayo terapéutico durante tres meses con corticoides inhalados (CI) y la clara mejoría de la frecuencia y gravedad de los síntomas también confirmaría el diagnóstico.
- Niño sin sibilancias en el momento de la consulta, con antecedentes de episodios recurrentes (2-3) de síntomas compatibles con asma; las crisis son leves y los síntomas poco frecuente En este caso se aconseja, antes de confirmar el diagnóstico, vigilancia y reevaluación por parte del profesional cuando tenga síntomas. Una alternativa menos recomendada es pautar un broncodilatador inhalado para que los padres lo administren ante síntomas y nos confirmen la respuesta.
Para interpretar de forma correcta el resultado de un ensayo terapéutico deberemos programar visitas para valorar la evolución, asegurarnos de la adherencia al tratamiento, de que la técnica de inhalación es adecuada y de que los padres/cuidadores registran el control de los síntomas.
Tratamiento farmacológico
Las recomendaciones farmacológicas en lactantes y preescolares están basadas en algunas evidencias y opiniones de expertos, muchas veces extrapoladas de estudios en niños mayores, ya que la evidencia científica es limitada en este grupo de edad.
El tratamiento se pautará de forma individual y escalonado (Fig. 1), en función de la frecuencia o gravedad de los síntomas, siguiendo las recomendaciones de las guías de asma 1,4,5,7. Es importante identificar la respuesta de cada paciente para decidir si continuar con él o considerar diagnósticos alternativos en caso de que no la haya.
| Fig. 1. Algoritmo de actuación ante sibilancias recurrentes en preescolares |
|---|
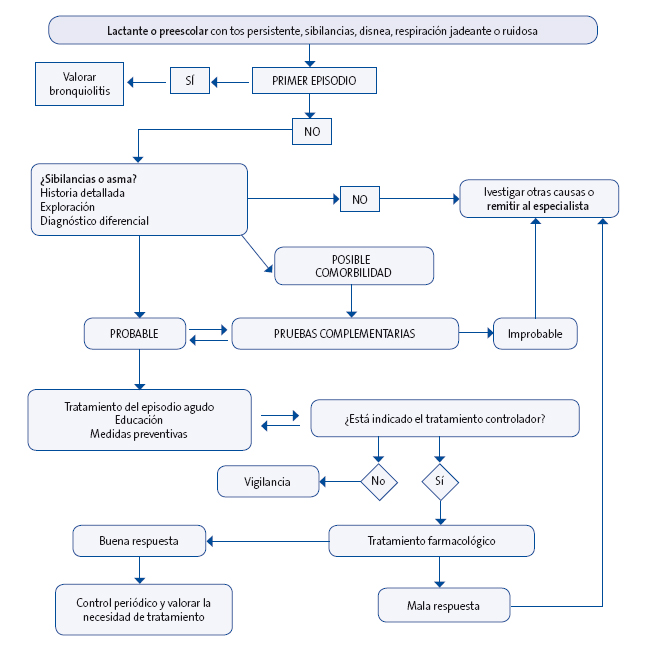 |

Siempre, antes de plantear pasar a un escalón superior de tratamiento, se debe:
- Confirmar que existe buena adherencia al tratamiento prescrito.
- Revisar si la técnica de inhalación es correcta.
- Preguntar sobre factores ambientales de riesgo como tabaco o alérgenos.
- Valorar si los síntomas son debidos a asma y no a un diagnóstico alternativo.
Escalón 1. Síntomas intermitentes u ocasionales
El tratamiento inicial de las sibilancias en niños pequeños, independientemente de que se haya establecido o no el diagnóstico de asma, son los β2-agonistas de acción corta (BAC) inhalados a demanda1. Este tratamiento puede ser suficiente para mantener el control en niños con síntomas leves o poco frecuentes. Es importante tener en cuenta que no siempre son efectivos en este grupo de edad.
No se recomiendan los BAC orales por su comienzo de acción más lento y porque tienen mayores efectos secundarios que los inhalados. Además, aunque precisen tratamiento controlador, en los episodios agudos los BAC inhalados son siempre los fármacos de elección.
Escalón 2. Introducción del tratamiento de fondo o controlador
No existe unanimidad en cuándo comenzar el tratamiento controlador. En la práctica, se introducirá si el patrón de los síntomas sugiere el diagnóstico de asma y no existe un buen control de los síntomas o en función de la persistencia, recurrencia o gravedad:
- Episodios de sibilancias frecuentes (por ejemplo, tres o más en la misma estación). O incluso menos frecuentes, pero más graves, desencadenados por virus1.
- Otros autores recomiendan a partir de dos episodios recurrentes, síntomas persistentes (>8 días/mes) o crisis moderadas o graves (por ejemplo, si precisan corticoides orales u hospitalización)3.
- Si el diagnóstico de asma es dudoso, pero se están usando con frecuencia los BAC inhalados, también se puede plantear un ensayo terapéutico para valorar la respuesta y orientar el diagnóstico7.
¿Cuál es la mejor opción terapéutica?: los CI diarios son la estrategia más eficaz en preescolares con asma7. Se recomienda comenzar con dosis bajas (Tabla 3) en el asma leve persistente1,4,5,8 y mantenerlas durante al menos 2-3 meses para valorar la efectividad del control de los síntomas.
| Tabla 3. Dosis de corticoides inhalados en niños2,6 | |||
|---|---|---|---|
| Dosis bajas (μg) | Dosis medias (μg) | Dosis altas (μg) | |
| Budesonida | ≤200 | 201-400 | >401 |
| Fluticasona propionato | ≤100 | 101-200 | >201 |

Algunos autores consideran que, hasta que no exista mayor evidencia que soporte su eficacia, deberían evitarse algunas estrategias usadas con frecuencia en el manejo del asma en preescolares3:
- Los antagonistas de los leucotrienos son menos eficaces que los CI y deberían utilizarse como segunda opción. Comparados con placebo, reducen de forma modesta los síntomas y la necesidad de corticoides orales.
- Aumentar durante las infecciones respiratorias de vías altas la dosis diaria de CI que el niño tiene pautada. No se ha estudiado en preescolares.
- El uso intermitente de fármacos controladores (CI o montelukast) al comienzo de los síntomas a las dosis habituales. Este tratamiento no ha mostrado de forma convincente que reduzca la gravedad y el número de crisis.
Algunos estudios sí han ofrecido resultados positivos con el uso intermitente de CI para prevenir las crisis moderadas o graves en niños pequeños con sibilancias recurrentes desencadenadas por infecciones víricas, pero a dosis mucho más altas que las utilizadas habitualmente en nuestro medio9. Esta pauta no se recomienda de rutina debido al riesgo de sobredosis y efectos adversos.
Escalón 3. Incrementar la dosis o añadir otro fármaco
Si con dosis bajas de CI no existe control de los síntomas, la mejor opción es doblar la dosis de CI diarios y evaluar la respuesta a los tres meses, ya que el montelukast es menos eficaz que los CI 1,5,7. Algunos autores sugieren añadir montelukast si persiste el mal control tras haber doblado previamente la dosis de CI5.
Como segunda opción algunas guías contemplan añadir montelukast a las dosis bajas de CI1,7.
No existen suficientes datos sobre la eficacia y seguridad del tratamiento combinado con CI y broncodilatadores de acción prolongada en este grupo de edad y las guías no lo recomiendan.
Escalón 4. Continuar el tratamiento de control y remitir a una unidad especializada
No se ha establecido cuál es el mejor tratamiento en este grupo de edad. Se recomienda derivar a Atención Especializada y realizar pruebas diagnósticas adicionales.
Descenso de escalón terapéutico
Habitualmente la bajada de escalón se realiza en el sentido inverso al de subida, y en este grupo de edad está basada en opinión de expertos.
Con el fin de utilizar la dosis más baja posible de CI, se recomienda una reducción gradual del 25-50% de la dosis, habitualmente cada tres meses, si durante ese tiempo se ha mantenido un buen control del asma4.
Macrólidos
En lactantes y preescolares es frecuente que las reagudizaciones del asma se relacionen con infecciones respiratorias víricas y el infiltrado inflamatorio sea neutrofílico, más que eosinofílico.
Se ha descrito que los macrólidos, entre otras funciones, pueden inhibir la activación de los neutrófilos, mejorar la inmunidad inespecífica y disminuir la adhesión de los rinovirus y la secreción glandular. Por tanto, se ha planteado que podrían tener un papel en el asma desencadenada por virus que no mejora con la medicación habitual. En este sentido, la calidad de los estudios hasta ahora realizados es muy baja y no solo no han mostrado claros beneficios, sino que su uso induce a incrementar las resistencias bacterianas. Por tanto, existe una fuerte recomendación de no utilizar macrólidos en la práctica habitual del tratamiento de las sibilancias y el asma en preescolares. Deberían limitarse para casos de investigación o difícil control con otros tratamientos y solo desde Atención Especializada5.
TRATAMIENTO DEL ASMA EN EL NIÑO MAYOR DE CINCO AÑOS
La elección del tratamiento farmacológico debe de hacerse en base a la evidencia clínica disponible y en ese sentido las propuestas de la GINA1 y de la guía British Thoracic Society, Scottish Intercollegiate Guidelines Network (SIGN)4 modificadas siguiendo recomendaciones de la GPC sobre Asma Infantil5 se resumen en la Fig. 2 y se detallan a continuación:
| Figura 2. Tratamiento escalonado del asma en niños mayores de 5 años1,4,5,7 |
|---|
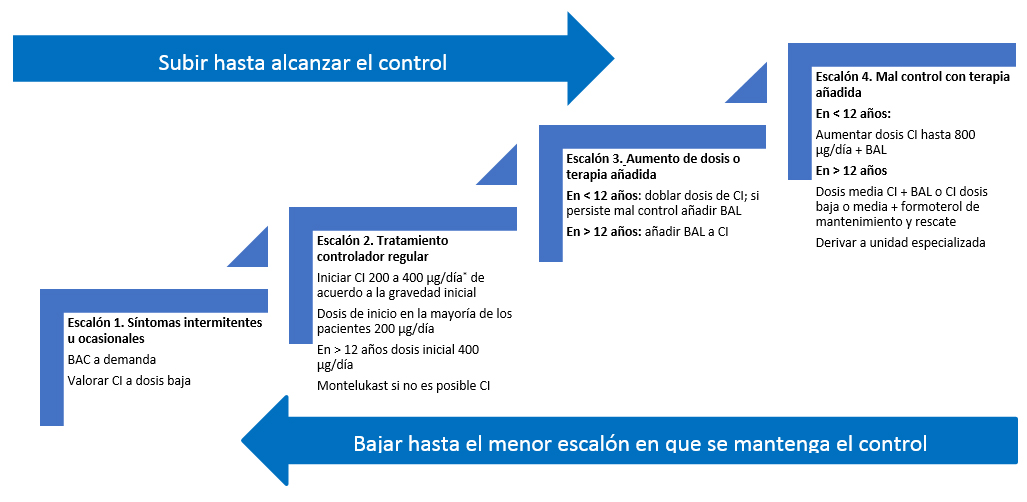 |

Escalón 1. Síntomas intermitentes u ocasionales
En los niños y adolescentes con síntomas controlados, es decir con síntomas diurnos ocasionales (menos de dos veces/mes) de corta duración, sin despertares nocturnos, con función pulmonar (FP) normal y sin exacerbaciones en el año anterior se recomienda el uso BAC (salbutamol o terbutalina) inhalados a demanda1,2,4,5.
Esta es la recomendación generalizada en las GPC, no obstante, existen dudas sobre la seguridad del tratamiento solo con BAC porque por un lado la evidencia es insuficiente y por otro se conoce que la inflamación de las vías aéreas también está presente en pacientes con síntomas de asma de inicio reciente o, infrecuentes.
La GINA1, en la actualización de este año 2018, aboga por un inicio precoz del tratamiento con dosis bajas de CI en la mayoría de los pacientes con asma, incluso aquellos con síntomas poco frecuentes para reducir el riesgo de exacerbaciones graves. Por lo tanto, se realizará una monitorización cuidadosa de los niños con síntomas intermitentes, para asegurar que no desarrollan síntomas crónicos que requieren tratamiento de mantenimiento. En los pacientes con riesgo de exacerbaciones debe considerarse la posibilidad de un uso regular de CI a dosis bajas, además de los BAC a demanda7.
El buen control del asma se refleja por un uso mínimo o nulo de BAC4-6,8. El agonista β2 inhalado de acción larga (BAL) de inicio rápido formoterol es igual de eficaz que los BAC como medicación a demanda en adultos y niños, pero se desaconseja el uso regular o frecuente de BAL sin CI, debido al riesgo de exacerbaciones1.
Escalón 2. Introducción del tratamiento de fondo o controlador
Elección del medicamento controlador
En niños de cualquier edad con control inadecuado con BAC, los CI son el tratamiento preventivo de elección4,5. Estudios de amplia muestra y larga duración en asma leve persistente han demostrado que el tratamiento con dosis bajas de CI reduce los síntomas de asma, aumenta la FP, mejora la calidad de vida y reduce el riesgo de exacerbaciones, ingresos y muertes relacionadas con asma8. También disminuyen el descenso de la FP relacionado con las exacerbaciones graves1.
En la Tabla 4 se indican las dosis que se consideran bajas, medias y altas de CI y su uso en función de los síntomas.
| Tabla 4. Dosis de inicio y mantenimiento de corticoides inhalados5 | |||||
|---|---|---|---|---|---|
| Budesonida | Fluticasona | Beclometasona | Ciclesonida* | Mometasona* | |
| Rango de dosis recomendada en asma leve a moderada | 100-400 µg | 100-200 µg | 100-500 µg | 40-160 µg | 200-400 µg |
| Dosis de inicio y mantenimiento orientativo en asma leve a moderada | 200 µg | 100 µg | 200 µg | 160 µg | 200 µg |
| Dosis altas en asma grave (dosis máxima) | > 400 (800) µg |
> 200 (500) µg |
>500 (1000) µg |
> 320 µg | >400 µg |

Los antagonistas de los receptores de los leucotrienos (ARLT) son menos eficaces que los CI por lo que se recomienda la utilización de los CI como tratamiento de mantenimiento frente a montelukast5. Pueden ser apropiados para el tratamiento de control inicial en aquellos pacientes que no pueden o no desean utilizar CI1,4.
Cuándo iniciar un tratamiento de control regular
El momento exacto para iniciar los CI no se conoce y las recomendaciones de la distintas GPC no son uniformes, pero el tratamiento de control diario regular debe iniciarse lo más rápido posible tras el diagnóstico de asma puesto que la evidencia disponible sugiere que8:
- Un inicio temprano de un tratamiento con dosis bajas de CI en los pacientes con asma conduce a una mejoría de la FP superior a la obtenida si los síntomas han estado presentes durante más de 2-4 años.
- Los pacientes que no reciben CI y sufren una exacerbación grave presentan una disminución de la FP a largo plazo superior a los que han iniciado ya un tratamiento con CI.
Siguiendo las recomendaciones de la GINA1 en niños mayores de cinco años se debe introducir un corticoide inhalado en caso de:
- Síntomas diurnos o necesidad de BAC ≥2 veces al mes.
- Despertar nocturno debido al asma más de una vez al mes.
- Una exacerbación el año anterior.
También debe considerarse la posibilidad de un uso regular de CI a dosis bajas, en los pacientes con riesgo de exacerbaciones: FP baja, exposición al humo de tabaco y alérgenos y antecedente de una exacerbación en el año anterior que precisara tratamiento con corticoide oral1.
Dosis inicial de corticoides inhalados
Una dosis diaria de inicio razonable en niños de hasta 12 años es 200 µg/día de budesonida o 100 µg/día de fluticasona propionato (Tabla 4). En mayores de 12 años empezar con una dosis de 400 µg/día de budesonida o equivalente4-6,8. Si la presentación inicial del asma es una exacerbación aguda o un asma no controlado grave se recomienda empezar con una tanda corta de corticoides orales e iniciar un tratamiento de control regular con dosis alta de CI1,4,5.
El tratamiento inicial debe mantenerse durante al menos tres meses para establecer su efectividad en la obtención de un buen control del asma4. La dosis de mantenimiento de los CI será la menor dosis con la que se consiga un control efectivo y mantenido de la enfermedad1,4,5.
Dado que ningún CI ha mostrado ser claramente superior a otros en eficacia o seguridad, se sugiere considerar el CI más adecuado en función de la edad, el coste, el tipo de dispositivo de inhalación y las preferencias de los niños o sus cuidadores. Hay que destacar que mometasona y ciclesonida no están indicados en niños menores de 12 años5,8.
El CI se administrará dos veces al día (excepto ciclesonida). Una vez establecido un buen control del asma se puede considerar administrar la dosis total diaria en una sola vez para facilitar la adherencia al tratamiento1,2,4,5.
Seguridad de los corticoides inhalados
En cuanto al efecto de los CI sobre el crecimiento, en el estudio CAMP diseñado específicamente para medirlo, la disminución de la talla que se observa en los dos primeros años, de 1,2 cm (intervalo de confianza del 95%: 0,5-1,9), es la que persiste en la edad adulta, sin que sea progresiva ni acumulativa5 Hay que destacar que el asma mal controlado también provoca una disminución del crecimiento1.
Es aconsejable dentro de las revisiones clínicas5:
- Controlar el crecimiento de los niños con asma una vez al año.
- Utilizar la dosis mínima de CI necesaria para mantener un buen control.
Tratamiento intermitente del asma
La posibilidad de tratar de forma intermitente a niños con asma estacional, que no tienen reagudizaciones graves y que están asintomáticos entre las crisis, es una opción atractiva para médicos y pacientes; pero con la evidencia disponible no se puede hacer una recomendación a favor del uso de esta modalidad de tratamiento con CI y BAC a demanda5.
En el caso de pacientes con asma puramente polínica estacional y sin síntomas alérgicos en el intervalo, debe iniciarse el tratamiento con CI nada más comenzar los síntomas y mantenerlo hasta cuatro semanas después de que finalice la estación polínica pertinente1,2,7.
El uso intermitente de montelukast en los episodios de sibilancias por infecciones respiratorias de etiología viral no aporta beneficios en cuanto a disminución de los síntomas o necesidad de corticoide oral7.
Escalón 3. Aumento de dosis o terapia añadida
Si persiste el mal control del asma a pesar del empleo de CI a dosis bajas debe considerarse un aumento del tratamiento1,4-7. Existe discrepancia entre las guías. Se proponen dos alternativas en niños mayores de 4-5 años:
- Aumentar CI a una dosis media si recibía una dosis baja
- Asociar CI a dosis bajas a BAL en un solo inhalador.
La guía de asma infantil5 ha optado, en espera de estudios adicionales, por recomendar como opción preferente la de aumentar la dosis de CI en niños < 12 años. Esta decisión está basada en la evidencia derivada de una revisión Cochrane en la que se analiza la eficacia y seguridad de la adición de un BAL al CI comparado con el incremento de dosis de CI en niños en edad escolar. La terapia combinada no redujo las tasas de exacerbaciones que requirieron corticoides orales, mostrando una tendencia no significativa al incremento de riesgo de exacerbaciones que requirieron hospitalización. En cualquiera de las dos opciones y siempre que se hace un cambio de medicación se debe evaluar la respuesta en un mes.
Si persiste el mal control tras doblar la dosis de CI, se recomienda añadir un BAL1,5,7. En los adolescentes mayores de 12 años los BAL han demostrado su eficacia y seguridad, por lo que el aumento de tratamiento preferido es una combinación de CI a dosis baja y BAL1,5. Los BAL nunca deben utilizarse sin asociarlos a un CI1,4,5.
La GINA1 en la actualización de este año (2018) admite la utilización en este escalón, en mayores de 12 años y en pacientes seleccionados como adolescentes con mal control de exacerbaciones, el uso en un solo inhalador de budesonida a dosis bajas más formoterol como mantenimiento y rescate (terapia SMART). En estos pacientes, dicha combinación reduce el riesgo de exacerbaciones que requieren corticoide oral, sin que haya diferencias estadísticamente significativas en los eventos adversos graves. Esta modalidad de tratamiento requiere una adecuada instrucción del adolescente. No es adecuada si los pacientes tienen dificultades para reconocer los síntomas de empeoramiento del asma ni para aquellos que tienden a utilizar la medicación de rescate con frecuencia4.
No hay suficiente evidencia sobre la efectividad de añadir Montelukast como terapia añadida en escolares con asma no controlada con dosis bajas o medias de CI5.
Escalón 4. Mal control persistente con terapia añadida
Se recomienda derivar a estos pacientes a Atención Especializada.
Las opciones de tratamiento incluyen:
- Aumentar la dosis de CI hasta dosis altas en los <12 años o hasta dosis medias + BAL en >12 años.
- Otra opción en este escalón, en mayores de 12 años, es el uso en un solo inhalador de budesonida a dosis baja o media + formoterol como mantenimiento y rescate1. No se recomienda en menores de 12 años, debido a un balance beneficio/riesgo incierto5.
- Se puede valorar añadir otros tratamientos como el montelukast.
Escalón 5. Mal control persistente con terapia añadida y CI a dosis altas
Estos pacientes deben ser controlados en una unidad especializada. Pueden ser necesarios otros fármacos como los Ac monoclonales anti-IgE o los nuevos anti-interleucina 5.
El tratamiento con anticuerpos monoclonales anti-IgE (omalizumab) está indicado o autorizado en niños mayores de seis años, en tratamiento con dosis altas de CI y BAL, que tienen disminuida la FP, presentan crisis frecuentes y en los que la alergia juega un papel importante. El omalizumab ha demostrado que disminuye el número de exacerbaciones y permite disminuir los CI u orales4. Mepolizumab o reslizumab (anti-interleucina 5) están autorizados en pacientes mayores de 12 y 18 años respectivamente con asma grave eosinofílica no controlada en el escalón 4 de tratamiento1.
Descenso de escalón terapéutico
Habitualmente, la bajada de escalón se hace en el sentido inverso al de subida. En el caso de los CI se recomienda una reducción gradual del 25-50% de la dosis cada tres meses, si durante ese tiempo se ha mantenido un buen control del asma1,2,4,5.
En escolares con asma moderada-grave bien controlada con CI y BAL no existe evidencia sobre cómo disminuir el escalón terapéutico. En base a estudios realizados en adultos se sugiere reducir la dosis de CI como primer paso en la disminución de escalón terapéutico y no la retirada del BAL5.
En niños con asma leve persistente en los que se plantea discontinuar el tratamiento con CI (debido al buen control del asma con CI durante un periodo de tiempo prolongado), la GPC sobre asma en el niño del SNS5 sugiere como una de las posibles estrategias para bajar de escalón, la interrupción del tratamiento diario de mantenimiento con CI y la sustitución de este por tratamiento con CI a demanda, es decir, utilizado solo durante las crisis junto con BAC. En este punto la GINA en la reciente actualización del 2018, expresa que no hay evidencia suficiente para recomendar el tratamiento a demanda de CI y BAC1.
Se puede retirar el tratamiento de fondo cuando el asma está controlada con la mínima dosis posible de medicación durante al menos 6-12 meses y no hay factores de riesgo de crisis1,4,5. Antes de la retirada se debe valorar la intensidad de las crisis previas: si ha presentado crisis graves se recomienda mantener el tratamiento con CI a dosis bajas. Siempre que se baje de escalón proporcionar un plan escrito para el asma y mantener una vigilancia estricta8.
SEGUIMIENTO EN ATENCIÓN PRIMARIA
Se recomienda un seguimiento periódico en una consulta programada para4:
- Valorar el control de los síntomas (Tabla 2).
- Comprobar la adherencia al tratamiento y la técnica de inhalación.
- Revisar la exposición al humo de tabaco.
- Controlar el crecimiento.
- Ajustar la medicación y revisar posibles efectos adversos.
- Potenciar la educación en el autocontrol y facilitar un plan de acción escrito.
Es importante revisar con frecuencia la necesidad de tratamiento, ya que en muchos niños pequeños los síntomas compatibles con asma pueden remitir1. Al principio las visitas serán más frecuentes (1-3 meses) y se irán ajustando en función del control, gravedad del asma y capacidad de la familia en la toma de decisiones, pero se recomienda al menos una vez al año4,10.
¿Cuándo remitir a una consulta especializada?
La mayoría de los casos pueden controlarse en las consultas de Atención Primaria, pero debemos valorar remitir al paciente a una consulta especializada si existen dudas diagnósticas, sospecha de comorbilidad, crisis frecuentes y poco control de los síntomas a pesar del tratamiento con CI diarios a dosis media, antecedentes de algún episodio que haya requerido ingreso en una Unidad de Cuidados Intensivos, o para el estudio de alergia y asegurar la posible implicación de aeroalérgenos3.
EDUCACIÓN
Las familias y cuidadores deben recibir educación en asma con mensajes acordes a las recomendaciones científicas actuales, que incluirán:
- Conocimientos básicos sobre qué es el asma. Concepto de inflamación/obstrucción.
- Conocer para qué se utilizan los distintos fármacos y cómo actúan.
- Adquisición de habilidades en el manejo de los inhaladores, demostrando la técnica, comprobando que la realizan correctamente y facilitando instrucciones escritas sobre su uso y mantenimiento. Elegir el inhalador más adecuado en función de la edad del niño y sus capacidades: para niños menores de tres años se recomienda un inhalador presurizado con cámara espaciadora pediátrica y mascarilla de tamaño adecuado; a partir de los 3-4 años o siempre que sea posible, si saben realizar la técnica, retirar la mascarilla y utilizar cámara con boquilla.
- Identificar posibles desencadenantes.
- Habilidades para detectar y registrar los síntomas y reconocer signos de empeoramiento.
- Enfatizar la importancia de la adherencia al tratamiento y facilitar un plan de automanejo escrito. Existe fuerte evidencia científica de que la educación en el autocontrol que facilita planes de acción escritos y seguimiento clínico de forma regular mejora los resultados en salud y disminuye las visitas a Urgencias y hospitalizaciones1,4,5.
El plan escrito debe contener información sobre:
- La medicación que toma el paciente.
- Instrucciones para reconocer los síntomas de empeoramiento y cómo actuar en el domicilio.
- Cuándo solicitar asistencia médica o acudir a Urgencias.
- Cuándo y cómo incrementar la medicación e iniciar la toma de corticoides.
La educación será progresiva e individualizada, adaptada a las características de cada niño y familia e impartida, cada vez que exista una oportunidad, por todos los profesionales implicados independientemente del nivel asistencial.
MEDIDAS DE CONTROL AMBIENTAL
El tabaquismo materno durante el embarazo y la exposición al humo de tabaco en la infancia precoz incrementan el riesgo de sibilancias recurrentes en los primeros años de vida. Se debe fomentar la educación para que los niños vivan en un ambiente libre de humo. Asimismo, si se conoce que el niño está sensibilizado a algún aeroalérgeno (ácaros, pólenes, epitelio de animales, hongos) que desencadena los síntomas, se recomienda evitar su exposición.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
ARLT: antagonistas de los receptores de los leucotrienos • BAC: β2-agonistas de acción corta • BAL: β2-agonista inhalado de acción larga • CI: corticoides inhalados • FP: función pulmonar • GPC: guías de práctica clínica • IC 95: intervalo de confianza del 95% • SIGN: Scottish Intercollegiate Guidelines Network.
BIBLIOGRAFÍA
- Global initiative for asthma. 2018 Gina Report, Global Strategy for Asthma management and Prevention. En: Global Iniciative for Asthma [en línea] [consultado el 28/04/2017]. Disponible en http://ginasthma.org/2018-gina-report-global-strategy-for-asthma-management-and-prevention/
- Mora Gandarillas I. Guía clínica de asma infantil. En: Fisterra [en línea] [consultado el 11/05/2017]. Disponible en http://fisterra.com/guiasclinicas/asma-infantil/
- Ducharme FM, Dell SD, Radhakrishnan D, Grad RM, Watson WT, Yang CL,et al. Diagnosis and management of asthma in preschoolers: a Canadian Thoracic Society and Canadian Paediatric Society position paper. Paediatr Child Health. 2015;20:353-71.
- British Guideline on the Management of Asthma. En: British Thoracic Society, Scottish Intercollegiate Guidelines Network [en línea] [consultado el 11/05/2018]. Disponible en www.sign.ac.uk/pdf/SIGN153.pdf
- Grupo de trabajo de la Guía de Práctica Clínica sobre Asma Infantil. Guía de Práctica Clínica sobre Asma Infantil. En: Respirar [en línea] [consultado el 11/05/2018]. Disponible en www.respirar.org/images/GPC_548_Asma_infantil_Osteba_compl.pdf
- Diagnóstico y tratamiento del asma infantil. Información Farmacoterapeútica de la Comarca. Infac. 2016;24(1).
- Úbeda-Sansano MI, Praena-Crespo M, Castillo-Laita JA. Sibilancias recurrentes/asma en los primeros años de vida. Manejo en atención primaria. Documentos técnicos del GVR (publicación DT-GVR-4) [consultado el 13/5/2018]. Disponible en: www.respirar.org/images/pdf/grupovias/Nino_menor_de_3_anos_con_sibilancias_recurrentes_Def.pdf
- Callén Blecua M, Praena Crespo M; Grupo de Vías Respiratorias. Normas de calidad para el tratamiento de Fondo del Asma en el Niño y Adolescente. Documentos técnicos del GVR. En: Respirar [en línea] [consultado el 11/05/2018]. Disponible en www.respirar.org/index.php/grupo-vias-respiratorias/protocolos
- Grupo de trabajo de la Guía Española para el Manejo del Asma. GEMA 4.1. En: Gemasma [en línea] [consultado el 11/05/2018]. Disponible en www.gemasma.com
- Callén Blecua M, Mora Gandarillas I. Manejo integral del asma. En: AEPap (ed.). Curso de Actualización Pediatría 2017. Madrid: Lúa Ediciones 3.0; 2017. p. 503-12.




