¿Urticaria? ¿Dermatitis atópica? Diagnóstico final: síndrome de la piel escaldada estafilocócica
Isabel Errasti Viadera, Jesús Domínguez Riscarta, Teresa del Rosal Rabesb, María de Ceano-Vivas La Callec
aMIR-Pediatría. Hospital Universitario Infantil La Paz. Madrid. España.
bServicio de Infectología Pediátrica. Hospital Universitario Infantil La Paz. Madrid. España.
cServicio de Urgencias Pediátricas. Hospital Infantil Universitario La Paz. Madrid. España.
Correspondencia: I Errasti. Correo electrónico: ierrasti.1@alumni.unav.es
Cómo citar este artículo: Errasti Viader I, Domínguez Riscart J, del Rosal Rabes T, de Ceano-Vivas La Calle M. ¿Urticaria? ¿Dermatitis atópica? Diagnóstico final: síndrome de la piel escaldada estafilocócica. Rev Pediatr Aten Primaria. 2017;19:e59-e62.
Publicado en Internet: 05-06-2017 - Número de visitas: 28097
Resumen
El síndrome de la escaldadura estafilocócica está causado por Staphylococcus aureus productor de toxinas exfoliativas y su incidencia en nuestro medio es baja. El diagnóstico es clínico, pudiendo confirmarse posteriormente con los cultivos de mucosas (faríngeo, nasal y conjuntival) y con la biopsia de piel. El tratamiento precoz es prioritario para evitar complicaciones. Sin embargo, en fases iniciales, el diagnóstico puede no resultar tan evidente y confundirse con otras entidades dermatológicas más frecuentes en Pediatría. Presentamos el caso clínico de una niña de dos años y diez meses que, tras tres visitas a Urgencias con diferentes diagnósticos, finalmente fue diagnosticada de síndrome de escaldadura estafilocócica.
Palabras clave
● Signo de Nikolsky ● Síndrome de escaldadura estafilococica ● Staphylococcus aureusINTRODUCCIÓN
El síndrome de la escaldadura estafilocócica está causado por Staphylococcus aureus productor de toxinas exfoliativas y su incidencia en nuestro medio es baja1. El diagnóstico es clínico, pudiendo confirmarse posteriormente con los cultivos de mucosas (faríngeo, nasal y conjuntival) y con la biopsia de piel. El tratamiento precoz es prioritario para evitar complicaciones. Sin embargo, en fases iniciales, el diagnóstico puede no resultar tan evidente y confundirse con otras entidades dermatológicas más frecuentes en Pediatría.
Presentamos el caso clínico de una paciente de dos años y diez meses que, tras tres visitas a Urgencias con diferentes diagnósticos, finalmente fue diagnosticada de síndrome de escaldadura estafilocócica.
CASO CLÍNICO
Niña de dos años y diez meses con antecedentes de dermatitis atópica que acude a urgencias por lesiones cutáneas en tronco y prurito generalizado de 12 horas de evolución. Afebril, sin otra sintomatología. En la exploración física se observan lesiones eritematosas no confluentes en el tronco, valoradas como habonosas y evanescentes, así como la presencia de exudado amigdalar. El test rápido de estreptococo en faringe es negativo. Se diagnostica de urticaria aguda parainfecciosa y faringoamigdalitis de probable etiología viral.
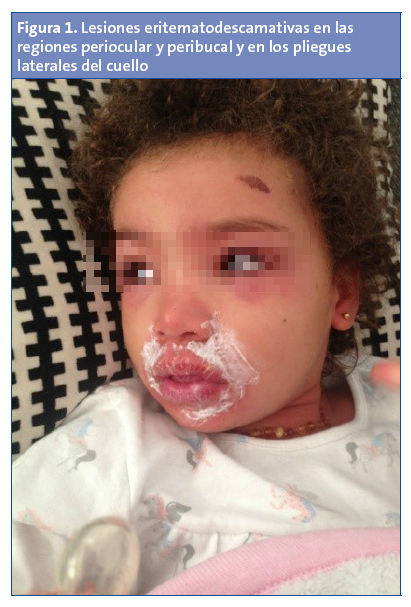
A las 36 horas de evolución regresa por progresión de la afectación cutánea, con lesiones eritematodescamativas pruriginosas en las regiones periocular y peribucal y en placas salpicadas en el tronco y los grandes pliegues, junto con zonas de sobreinfección y lesiones de rascado en el tronco (Fig. 1). Persiste el exudado faríngeo, permanece afebril y refieren dolor al cogerla. Se diagnostica de brote de dermatitis atópica con sobreinfección iniciándose tratamiento con deflazacort oral.
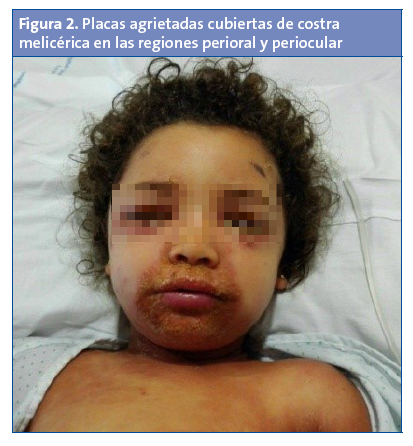
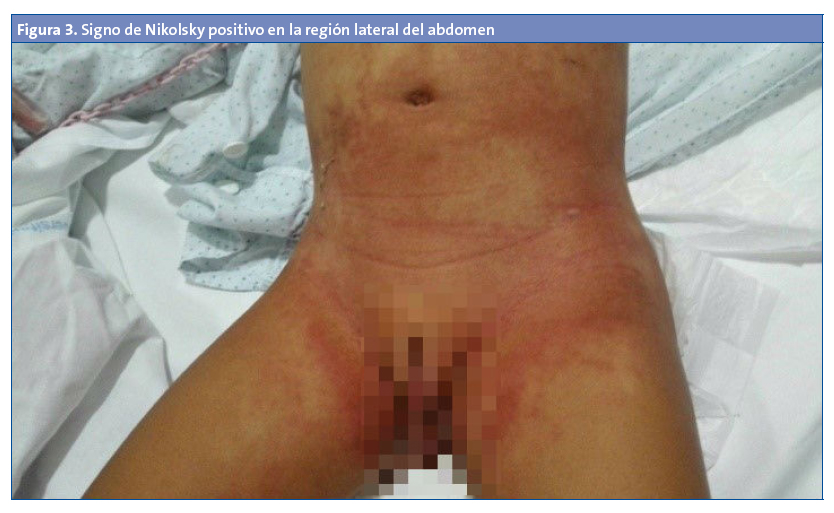
A las 72 horas de evolución acude nuevamente por empeoramiento de las lesiones, asociando febrícula, decaimiento y dolor a la palpación de la piel (Figs. 2 y 3). Hemograma con leucocitosis de 17500/mm3 sin neutrofilia (neutrófilos: 51%, linfocitos: 34,8%) y proteína C reactiva en 4,3 mg/l. Finalmente se diagnostica de síndrome de piel escaldada, se decide ingreso para su tratamiento antibiótico intravenoso con clindamicina y cloxacilina. Sobre las lesiones palpebrales y periorales se aplican fomentos con borato sódico al 2% y pomada antibiótica. Se aísla Staphylococcus aureus meticilin-sensible en el exudado conjuntival, faríngeo y en una lesión cutánea; el hemocultivo resulta estéril. La paciente evoluciona favorablemente y es dada de alta a los seis días del ingreso.
DISCUSIÓN
El síndrome de la piel escaldada o escaldadura estafilocócica es una entidad infrecuente en nuestro medio cuya incidencia ha ido en aumento en los últimos años2. La mayor parte de los casos se dan en niños menores de cinco años y en los meses de verano y otoño. Las dos hipótesis establecidas para esta mayor incidencia en niños menores de cinco años son la falta de anticuerpos contra las toxinas exfoliativas de Staphylococcus aureus y la incapacidad de los riñones para excretarlas2.
La acción de las toxinas exfoliativas (ETA y ETB) producidas por determinadas cepas de Staphylococcus aureus (fago grupo II)3 son responsables de la clínica. Estas toxinas se diseminan por la vía hematógena desde el foco de infección (en niños, habitualmente de la mucosa de las vías respiratorias altas) actuando a distancia sobre el complejo desmogleína 1 epidérmico (cadherina desmosomal implicada en la adhesión de los queratinocitos), causando una segmentación entre el estrato espinoso y el granuloso que da lugar a un cuadro de descamación intraepidérmica3.
El cuadro clínico se inicia con un pródromo de malestar e irritabilidad; la fiebre puede estar presente desde el comienzo del cuadro. La primera manifestación cutánea es la formación de grandes placas eritematosas que se extienden con rapidez, originando, a las horas, un eritema escarlatiniforme generalizado con formación de ampollas y dolorimiento de la piel. Las áreas más afectadas inicialmente son las regiones periorificiales y grandes pliegues. La fragilidad de las ampollas provoca la ruptura de estas y posterior descamación; el signo de Nikolsky es positivo4. La descamación generalizada da la imagen de piel escaldada que tiene por nombre esta entidad. A las 24 horas de la exfoliación, las áreas denudadas se secan dando lugar a la formación de costras y fisuras, de predominio periorificial. La evolución natural es a la regeneración de la piel en 10-14 días, sin formación de cicatrices4.
La afectación cutánea inicial puede confundirse con entidades más frecuentes en Pediatría como pueden ser la urticaria o la dermatitis atópica, como en este caso. Posteriormente, la formación de ampollas y la piel escaldada obligan a realizar un diagnóstico diferencial con otras entidades ampollosas menos frecuentes en nuestro medio como son la necrólisis epidérmica tóxica o la enfermedad de Lyell4.
El diagnóstico es clínico, al observarse un síndrome exfoliativo, ampolloso, con signo de Nikolsky positivo y apariencia de piel escaldada. La confirmación se realiza con cultivos de mucosas (faríngeo, nasal y conjuntival) y biopsia de las lesiones cutáneas. El hemocultivo suele ser negativo.
El tratamiento debe ser combinado con medidas de soporte (fluidoterapia intravenosa, analgesia y cuidados de la piel) así como con antibioterapia intravenosa. El tratamiento antibiótico incluye penicilinas resistentes a β-lactamasas, pudiendo asociar otros antibióticos según el patrón de resistencias de Staphylococcus aureus a meticilina, como vancomicina, clindamicina o linezolid5.
La mortalidad en niños se sitúa entre el 3,6-11,0%2. Las complicaciones más comunes son la deshidratación, las alteraciones electrolíticas y la sobreinfección; ello hace que el diagnóstico precoz y la instauración de un tratamiento adecuado sean prioritarios para evitar llegar a estas complicaciones y reducir así la morbimortalidad.
CONCLUSIÓN
El diagnóstico del síndrome de la piel escaldada en fases iniciales puede ser confundido con otras entidades dermatológicas más frecuentes en Pediatría, como son la urticaria y la dermatitis atópica.
Es imprescindible considerar este cuadro para evitar errores diagnósticos y complicaciones posteriores.
La afectación periorificial e hiperestesia cutánea son dos signos claves iniciales que nos deben hacer sospechar esta entidad para iniciar un tratamiento adecuado precoz.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Badillo Navarro K, Parra E, Calzado L, Alcántara J. Recurrent staphylococcal scalded skin syndrome. Is there something else? An Pediatr (Barc). 2014;81:28-9.
- Nso Roca AP, Baquero-Artigao F, García-Miguel MJ, de José Gómez MI, Aracil Santos FJ, del Castillo Martín F. Síndrome de la escaldadura estafilocócica. An Pediatr (Barc). 2008;68:124-7.
- Amagai M, Stanley JR. Desmoglein as a target in skin disease and beyond. J Invest Dermatol. 2012;132:776-84.
- Handler MZ, Schwartz RA. Staphylococcal scalded skin syndrome: diagnosis and management in children and adults. J Eur Acad Dermatol Venereol. 2014;28:1418-23.
- Gil Sáenz FJ, Herranz Aguirre M, Durán Urdániz G, Zandueta Pascual L, Gimeno Ballester J, Bernaola Iturbe E. Clindamycin as adjuvant therapy in Staphilococcal skin scalded syndrome. An Sist Sanit Navar. 2014;37:449-53.





