Exceso ponderal infantil y adolescente: factores modificables, herencia genética y percepción de la imagen corporal
Ismael San Mauro Martína, Elena Garicano Vilara, Marta Cordobés Rola, Paula Díaz Molinaa, Vanesa Cevallosa, Diana Pina Ordúñeza, Víctor Paredes Baratoa
aCentros de Investigación en Nutrición y Salud (Grupo CINUSA). Madrid. España.
Correspondencia: I San Mauro. Correo electrónico: research@grupocinusa.com
Cómo citar este artículo: San Mauro Martín I, Garicano Vilar E, Cordobés Rol M, Díaz Molina P, Cevallos V, Pina Ordúñez D, et al. Exceso ponderal infantil y adolescente: factores modificables, herencia genética y percepción de la imagen corporal. Rev Pediatr Aten Primaria. 2016;18:e199-e208.
Publicado en Internet: 22-11-2016 - Número de visitas: 25146
Resumen
Introducción: el sobrepeso y obesidad alcanzan una alta prevalencia entre niños y adolescentes en España. Los hábitos modificables, la carga genética y la percepción del peso empeoran con los años, convirtiendo a los niños en adultos con sobrepeso. Se analizó la relevancia de distintos factores modificables (hábitos alimentarios, actividad física, sedentarismo y horas de sueño), la herencia genética, así como la percepción de su imagen corporal, en el exceso ponderal de niños y adolescentes.
Material y métodos: estudio observacional retrospectivo de 101 escolares de Madrid (edad media de diez años), con recogida de datos antropométricos (peso, talla, pliegues cutáneos y circunferencia de cintura), dietéticos (KidMed®), de actividad física (IPAQ® adaptado), sedentarismo, horas de sueño y percepción del peso e imagen corporal.
Resultados: el 31% de los niños presentaba exceso ponderal. Un 53,4% necesitaba mejorar la dieta. Fue mayor el número de participantes con normopeso que no seguían una alta adherencia a la dieta mediterránea que aquellos con sobrepeso-obesidad que sí se adherían. No se observó correlación estadísticamente significativa entre el estado ponderal (según el percentil de peso) y las características corporales de los padres, pero sí en función del índice de masa corporal (IMC).A un 70% de obesos y un 50% de desnutridos les gustaría pesar lo mismo.
Conclusiones: los factores modificables no se relacionaron con un mayor exceso ponderal. El peso de los progenitores tuvo influencia en el estado ponderal de los hijos, aunque no se obtuvieron resultados estadísticamente significativos al analizar los factores modificables y la herencia en conjunto.
Palabras clave
● Balance energético ● Exceso ponderal ● Hábitos ● Herencia genética ● Imagen corporalINTRODUCCIÓN
La obesidad es una enfermedad crónica multifactorial, que suele iniciarse en la infancia y adolescencia. Se establece por un desequilibrio entre la ingesta y el gasto energético y otros factores, produciendo una acumulación de grasa1. En España, la Encuesta Nacional de Salud de 2012 indica que, en menores de edad, había un exceso de peso del 27,8% (el 18,3% presentaron sobrepeso, el 9,6% obesidad)2. Es un importante problema de salud pública en la actualidad.
De los factores ambientales que influyen en el exceso ponderal (Fig. 1) destacan aquellos que, por su posibilidad de intervención sociocultural y sanitaria, se consideran modificables, como los hábitos dietéticos3, la actividad física4, el grado de sedentarismo5, la influencia familiar6 y la calidad del sueño3.
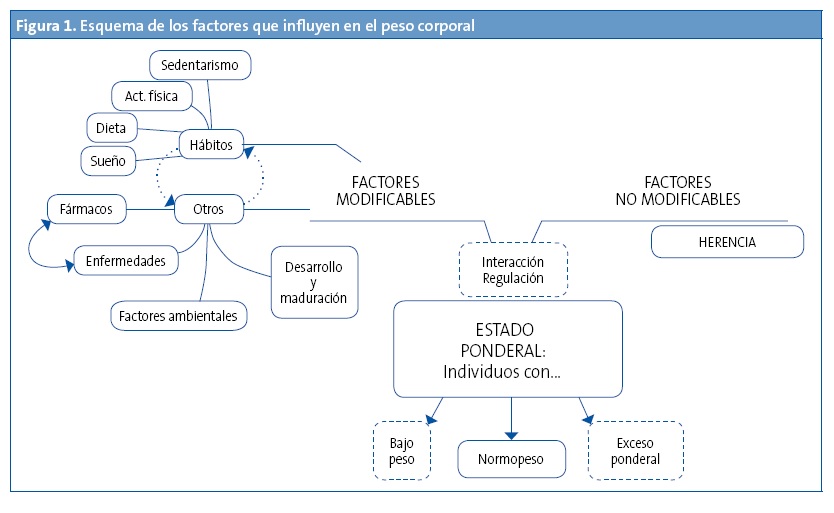
Entre los hábitos dietéticos, destacan el aumento de la ingesta de grasa (> 38%), el consumo alto de refrescos, bollería, embutidos y el consumo bajo de frutas y verduras7. El reparto diario de las necesidades calóricas se ha postulado de relevancia para el control del peso, recomendándose hacer tres comidas completas y dos colaciones8. Un desayuno incompleto en niños se asociada con un ligero aumento de peso y con alteraciones en los hábitos e ingesta diaria, además del índice de masa corporal (IMC) aumentado9.
El actual sedentarismo es un factor clave en la reducción del gasto calórico, que se ve reflejado en mayor tiempo frente al televisor y otras tecnologías10.
El tiempo de sueño es un factor importante en el desarrollo de la obesidad infantil. Se han encontrado patrones anormales de sueño asociados con un aumento del peso11.
Por último, los factores genéticos también pueden modular la respuesta a los cambios en la ingesta y el gasto energético12. Estudios recientes sobre el genoma han identificado loci relacionados con la obesidad o el IMC, la circunferencia de cintura y cadera, que explican una pequeña proporción de la heredabilidad de la obesidad13. Las estimaciones de heredabilidad (proporción de la varianza fenotípica de un rasgo que es atribuible a la variación genética) oscilan entre el 40-70%, basado en estudios en familias y gemelos. Por tanto, la genética de los padres influye, de manera significativa, en la predisposición a la obesidad14.
El propósito del estudio fue analizar la relevancia de distintos factores modificables y no modificables y la herencia genética en el exceso ponderal de niños y adolescentes, así como la percepción de su imagen corporal.
MATERIAL Y MÉTODOS
Población de estudio: se reclutaron, de manera incidental, a 101 sujetos de un centro educativo de Madrid. Los criterios de inclusión fueron niños y niñas de entre 6 y 17 años. Quedaron excluidos aquellos que no completaran los cuestionarios (n = 5), el estudio antropométrico (n = 8) o no aportaron el consentimiento informado firmado (n = 0). La muestra final estuvo constituida por 88 escolares (41 niños y 47 niñas), con una edad media de 10,46 ± 3,03 años. Todos ellos, junto a los padres o tutores legales, fueron informados sobre los objetivos del estudio, firmando un consentimiento informado aceptando ser partícipes.
A los participantes se les preguntó, mediante cuestionarios validados como el cuestionario internacional de actividad física (IPAQ®)15 adaptado y KidMed®16, sobre su actividad física y sedentarismo, sus hábitos dietéticos y algunos aspectos psicológicos; además de realizarse un estudio antropométrico.
Estudio antropométrico: las medidas antropométricas tomadas a primera hora de la mañana fueron: peso, talla, pliegues tricipital y subescapular y circunferencia de cintura. El peso se midió con una bioimpedancia digital modelo BP-601 de TANITA®, rango 0,1-150 kg. La talla se midió con un tallímetro móvil SECA® con precisión de 1 mm, según el protocolo de la Organización Mundial de la Salud (OMS)17. Los pliegues cutáneos se midieron con un plicómetro SECA®. La circunferencia de cintura se tomó en el punto medio entre la costilla inferior y la cresta iliaca, con cintas métricas de material inextensible (rango 0-150 cm). El IMC se calculó a partir del peso y talla según la fórmula del índice de Quetelet18. Para establecer los valores de sobrepeso y obesidad, se contrastaron los valores de peso con los percentiles de las tablas de crecimiento del Instituto de Investigación sobre Crecimiento y Desarrollo de la Fundación Orbegozo19. Según estas tablas, el sobrepeso equivale a un peso superior al percentil 85 de la población de igual edad y sexo, e inferior al percentil 97 (P97), mientras que la obesidad se establece al superarse el P97. El término "exceso ponderal" agrupa el sobrepeso y la obesidad.
Estudio de la actividad física: se valoró la actividad física mediante el cuestionario IPAQ®15, recogiendo la intensidad del ejercicio, tanto en su actividad principal como en tiempo libre. Se estableció un mínimo de 60 minutos de ejercicio al día, como así refleja la OMS los niveles recomendados de 5 a 17 años20. Para valorar el cumplimiento de las recomendaciones de la Agencia Española de Consumo, Seguridad Alimentaria y Nutrición (AECOSAN)21 sobre horas de actividad sedentaria, se sumaron las horas de ordenador, televisión y lectura, considerando como sedentarios aquellos niños que le dedicaban al menos dos horas diarias.
Estudio de la calidad del sueño: la calidad del sueño se valoró recogiendo las horas de sueño entre semana, con siesta incluida, y del fin de semana. La media se comparó con las recomendaciones expuestas en la Guía de actuación clínica ante los trastornos del sueño22, estableciendo que los niños en edad escolar deben dormir diez horas al día.
Estudio dietético: se utilizó el índice KidMed® con el que se valora la adherencia a la dieta mediterránea en población infantil y juvenil. La puntuación alcanzable va de 0 a 12 y permite hacer una clasificación en tres grupos: ≤ 3, dieta de muy baja calidad; 4-7, necesidad de mejorar el patrón alimentario para ajustarlo al modelo mediterráneo; y ≥ 8, dieta mediterránea óptima. Se agruparon los dos primeros resultados (0-7) como “no cumple la adherencia” y valores ≥ 8 como “sí cumple la adherencia”. Además, cumplimentaron un diario nutricional semanal, con ayuda de las instrucciones pertinentes.
Estudio de la imagen corporal y la percepción del peso: para comprobar la herencia genética en el exceso ponderal, medida subjetivamente por los participantes, se les preguntó cómo percibían el peso de sus padres. Para ello se empleó la Standard Figural Stimuli23, una escala formada por la nueve figuras o siluetas, hombres y mujeres, de delgadas a obesas. Para la ponderación del peso según la altura del padre y la madre se consideraron los siguientes tres grupos: peso bajo para percepciones del 1 al 2, normopeso del 3 al 5, y sobrepeso-obesidad del 6 al 9. Se contempló cada progenitor por separado y la media de ambos. Para el estudio de comportamiento psicológico, se les preguntó sobre su peso.
Análisis estadístico: se realizaron análisis descriptivos, presentando los resultados en medias, desviación estándar y porcentajes. Se utilizaron pruebas estadísticas paramétricas, test de la t de Student y ANOVA, para analizar las diferencias entre las medias de dos grupos de variables cuantitativas y prueba χ2 para variables cualitativas no paramétricas, así como la prueba de rango de Wilcoxon. Se consideraron diferencias significativas con p < 0,05. El análisis de los datos se realizó mediante SPSS® (versión 20).
RESULTADOS
La muestra estuvo formada por 88 alumnos (47 niñas y 41 niños), de entre 6 y 17 años, con edad media de 10,46 ± 3,03 años. El valor medio del peso fue de 40,34 ± 12,8 kg, el del percentil de peso 65,36 ± 25,81 y el del perímetro de cintura 63,8 cm (Tabla 1). El 66,7% presentaba normopeso, el 19,5% sobrepeso, el 11,5% obesidad y el 2,3% desnutrición leve. Existieron diferencias significativas entre el pliegue tricipital, pliegue subescapular y perímetro de cintura en función del estado ponderal.
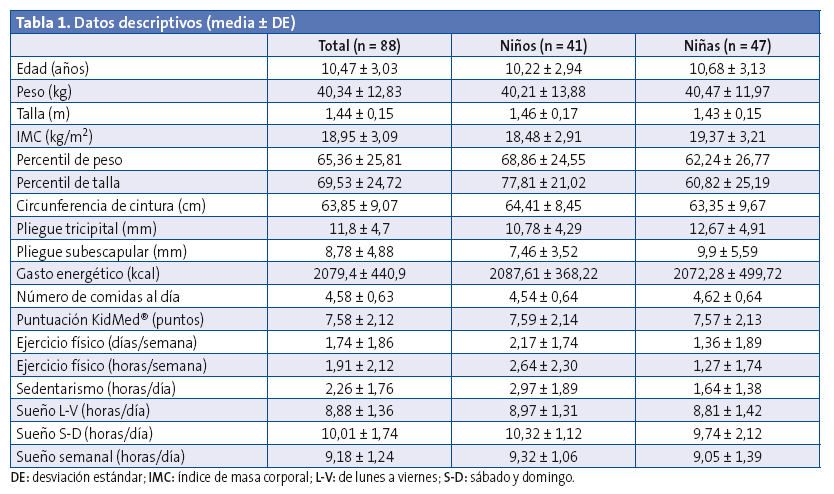
En la Tabla 1 se refleja cómo de media los niños realizaban 1,91 ± 2,12 horas a la semana de ejercicio físico y dormían un promedio de 8,8 horas de sueño entre semana y diez horas los fines de semana.
La puntuación media del KidMed® fue de 7,58 ± 2,12 puntos. A nivel cualitativo, un 53,41% necesitaba mejorar la dieta. Un 2,27% tenía una puntuación menor a 3, un 51,14% entre 4 y 6, y un 46,59% mayor de 7.
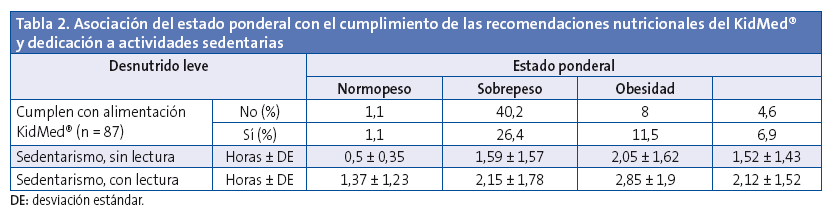
En la Tabla 2 se analiza si existía relación entre los distintos grupos de estado ponderal (según el percentil de peso) y el cumplimiento de una dieta mediterránea. Se observó que existía un mayor número de participantes con normopeso que no siguen una dieta mediterránea, mientras que el porcentaje de los chicos y chicas que tienen sobrepeso-obesidad y se adhieren a la dieta mediterránea es mayor que aquellos que no la siguen, aunque estos resultados no son estadísticamente significativos (χ2 = 2,868; p = 0,413).
Tras el análisis de la ingesta calórica de los participantes, se observó que un 50% de los niños con normopeso tenía una ingesta calórica excesiva para sus necesidades energéticas, ocurriendo lo mismo con un 63,6% de los niños con sobrepeso. El 50% de los niños con obesidad realizaban ingestas por debajo de sus requerimientos energéticos.
La media de número de ingestas que realizaban al día era de 4,58 comidas e ingerían 2098,60 ± 445,63 kcal. El 65,9% realizaba las cinco comidas recomendadas, solo un 8% realizaba únicamente tres comidas/día y cabe destacar que todos los niños (100%) desayunaban. Un 19,3% de los niños no consumía ninguna fruta, y un 45,4% tomaba al menos dos piezas de fruta/día. Un 31,0% de los niños no consumía ninguna ración de verdura a diario, y únicamente un 20,5% de ellos consumía al menos dos raciones diarias. No existen diferencias significativas entre el consumo de verduras por sexo (χ2 = 5,999; p = 0,14): un 61,67% de las niñas consumía al menos una ración de verdura/día frente al 38,33% de los niños.
También en la Tabla 2 se relacionaron los datos del estado ponderal y sedentarismo, aunque los resultados obtenidos no son estadísticamente significativos. Cabe destacar que, en función del percentil de peso, los niños con sobrepeso presentan mayor número de horas de sedentarismo que los otros grupos, superando las horas recomendadas de sedentarismo (sin tener en cuenta las horas de lectura). Si se tiene en cuenta las horas dedicadas a la lectura, todos los grupos (excepto aquellos niños con desnutrición) sobrepasan las recomendaciones diarias de actividades sedentarias.
Por otra parte, se les preguntó a los encuestados sobre las características corporales de los padres, mostrándoles unas figuras para que señalasen cómo era la percepción corporal de su padre y madre. Posteriormente se compararon con el estado ponderal de los niños para conocer si existe alguna asociación subjetiva entre sí. En esta muestra, los niños y niñas percibieron a sus padres con un peso dentro de la normalidad (percepción media 4,50 ± 1,06). No existieron diferencias estadísticamente significativas entre los datos aportados por los niños (4,62 ± 1,08) y por las niñas (4,40 ± 1,04). Por lo tanto, no se obtuvieron resultados estadísticamente significativos entre el estado ponderal (según el percentil de peso) y las características corporales de los padres (padre, madre y ambos en conjunto) (Tabla 3).
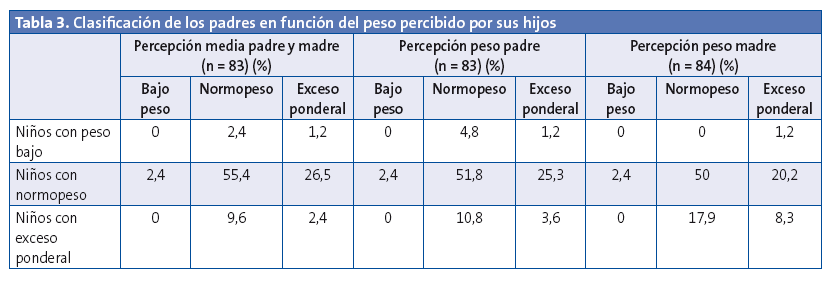
Sin embargo, analizando a los niños en función de su IMC no se observaron diferencias significativas entre la clasificación de ambos padres en conjunto y el estado ponderal de los niños (χ2 = 19,464; p = 0,13), aunque esta aproximación no es válida para esta muestra, ya que el peso de los niños en edad escolar atiende al percentil de peso y no a la clasificación adulta de IMC.
Tampoco se han observado relaciones estadísticamente significativas entre el cumplimiento de las recomendaciones sobre actividad física, sedentarismo o seguimiento de la dieta mediterránea y la clasificación de los padres en función del peso percibido por sus hijos. Por tanto, no se puede extraer datos concluyentes sobre la heredabilidad en esta muestra, dada la subjetividad de los datos, al no contar los datos antropométricos reales de los padres.
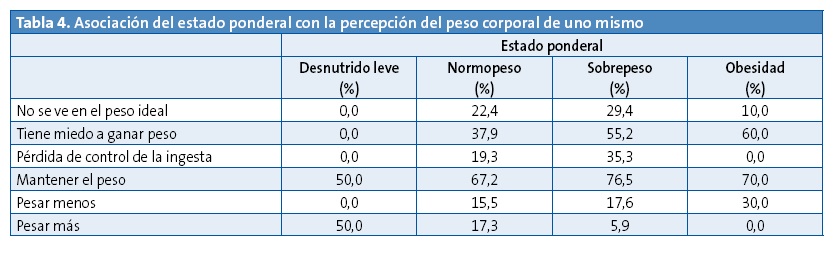
En la Tabla 4 se asocia el estado ponderal de los alumnos con su percepción del peso corporal actual. Los resultados encontrados no fueron estadísticamente significativos. La mayor parte de la muestra (78,2%) considera estar en su peso ideal. Del 21,8% restante, el 14,9% del total son niños en normopeso y solamente un 1,1% con obesidad. Por otra parte, cabe destacar que a un 70% de los niños obesos y a un 50% de los niños en desnutrición les gustaría pesar lo mismo, y que ningún niño obeso o desnutrido sintió la imposibilidad de controlar su ingesta. Se encontró que un 59,6% de las niñas ha tenido en algún momento miedo a ganar peso, frente al 29,3% de los niños (χ2 = 8,826; p = 0,12).
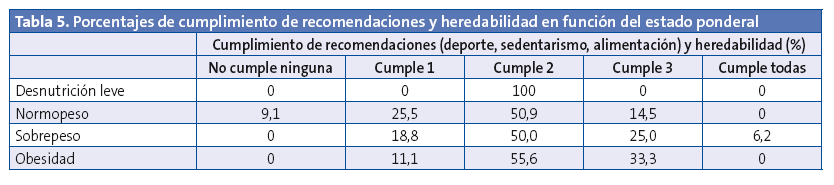
Finalmente, se investigó sobre el cumplimiento de varias recomendaciones, actividad física, sedentarismo, alimentación y la heredabilidad del estado ponderal, en conjunto en vez de individualmente, y se realizó una clasificación. En la Tabla 5 se relaciona esta puntuación con el estado ponderal de los niños, aunque estos resultados no son estadísticamente significativos. Únicamente uno de los niños (con sobrepeso) cumple los cuatro factores.
DISCUSIÓN
España ocupa uno de los primeros puestos en obesidad y sobrepeso según el estudio THAO24, de cuya muestra analizada, 38 008 alumnos de 3 a 12 años, el 21,7% y 8,3% padecía obesidad y sobrepeso respectivamente. Según el estudio ALADINO8, los niños y niñas de entre 5 y 17 años presentan un 12,4% de sobrepeso y un 13,9% de obesidad. Nuestra muestra presenta datos menos optimistas: un 19,5% presenta sobrepeso mientras que un 11,5% sufre de obesidad, y esta tendencia parece ir en aumento.
En el estudio de Zapico25 (2010), la adecuación a la dieta mediterránea se midió con el cuestionario KidMed®. Un 14,5% de los sujetos presentaron una dieta de muy baja calidad, un 54,2% un patrón que puede mejorar y un 31,3% una dieta mediterránea óptima. Esta distribución fue peor en las chicas, con un 17,2% que seguían una dieta de muy baja calidad frente al 11,8% de los chicos. El IMC osciló entre 20,19 y 22,52 en las chicas, y en los chicos entre 20,58 y 23,26 kg/m2. El sobrepeso, establecido en el P85 (IMC), se situó entre 24,0 y 26,6 en chicos (17,3% de la muestra), y entre 23,6 y 25,7 en chicas (17,5%). Por último, el porcentaje de grasa corporal osciló entre el 24,77 y el 27,94% en las chicas y el 18,26 y el 23,08% en los varones.
La puntuación del KidMed® de nuestra muestra tiene de media 7,58 puntos, datos bastante similares (7,6 ± 1,2) a los obtenidos por Pérez-Gallardo26 (2011). Un 54,02% de los niños de nuestra muestra presentan una calificación por debajo de lo adecuado y un 45,8% presenta una puntuación adecuada.
Cuando se compara la dieta con el estado antropométrico de los niños se observa que, dentro del 54,02% de alumnos que no presenta una dieta óptima según el KidMed®, un 61,7% de ellos presenta normopeso. Por lo tanto, no se podría establecer una relación clara entre la dieta y el peso utilizando el cuestionario KidMed® (χ2 = 4,545; p = 0,603). Únicamente un 10% de los niños obesos de la muestra actual parecía estar disconforme con su situación ponderal. De hecho, Hernández27 (2015) señala la dificultad que tienen los adolescentes a la hora de autopercibir su peso corporal. En su muestra de estudiantes (n = 87) el 27,48% autopercibió su peso erróneamente, y menciona que ocurrió de forma similar en estudios anteriores.
López-López28 (2013) comunicó que un 22,3% de 800 adolescentes presentaron una dieta de muy baja calidad, un 52,9% un patrón que puede mejorar y un 24,9% una dieta mediterránea óptima, así como la existencia de una asociación positiva con los niveles de práctica de actividad física. Los adolescentes que realizaban mayores niveles de actividad física tanto de intensidad moderada como vigorosa mostraron una mayor adherencia al patrón alimentario de dieta mediterránea óptima. Entre nuestros participantes, el 21,6% con dieta de baja calidad (puntuación KidMed® < 8) no realiza ejercicio físico ningún día a la semana frente a un 19,3% que tampoco realiza ejercicio, a pesar de llevar una dieta óptima. Tan solo el 1,14% cumple con las recomendaciones de actividad física diaria, además de adherirse adecuadamente a la dieta mediterránea optima (puntuación KidMed® > 8).
En cuanto a la actividad física y horas de sedentarismo, se observó que nuestra población realizaba 1,91 ± 2,12 horas de ejercicio físico a la semana de media. Cabe destacar que aquellos que tenían sobrepeso y obesidad presentaron valores más elevados de sedentarismo en comparación con aquellos con normopeso, obteniendo valores medios de 2,15 horas de sedentarismo en normopeso, 2,85 horas de sedentarismo en sobrepeso y 2,12 horas de sedentarismo en obesidad. Santaliestra-Pasías29 (2013) afirma que actualmente la mayoría de los niños y adolescentes pasan la mayor parte de su tiempo libre en conductas sedentarias; en promedio, de 1,8 a 2,8 horas de televisión al día, dependiendo de la edad y el género.
Al analizar las horas de sueño de nuestra muestra en función del estado ponderal, se encontró que las horas de sueño medio a la semana en niños desnutridos son 9,21, en normopeso 9,05 horas, y en sobrepeso y obesidad 9,45 y 9,44, respectivamente. Sin embargo, no se encontraron diferencias estadísticamente significativas y se tuvo que descartar la asociación entre el aumento de peso y las horas de sueño en esta muestra. Estos resultados son contradictorios con otros estudios realizados30, en que la falta de horas de sueño se podría relacionar con un aumento en el IMC. Asimismo, Taheri31 (2006) encontró que los niños que duermen menos de lo recomendado tienen más probabilidades de ser obesos. Una de las razones que explica la autora es que la fatiga altera los niveles de las hormonas que regulan el apetito, causando que los niños coman más.
Los niños con antecedentes familiares de sobrepeso pueden estar genéticamente predispuestos a la enfermedad, sobre todo si tienen fácil acceso a alimentos con alto contenido calórico y no se les anima a realizar actividad física32. Lindsay33 (2006), entre otros autores, analizaron el papel de la crianza de los hijos, tanto en el desarrollo de sobrepeso infantil como en la prevención de la obesidad. Los esfuerzos de intervención exitosos deben involucrar y trabajar directamente con los padres desde las primeras etapas del desarrollo del niño para apoyar las prácticas saludables, tanto dentro como fuera del hogar.
Magarey34 (2003) investigó el riesgo de obesidad en adultos jóvenes asociado con la obesidad en la infancia y la obesidad en uno o ambos padres. En el primer estudio concluyeron que los niños obesos menores de tres años de edad sin padres obesos tienen un riesgo bajo de padecer obesidad en la edad adulta; pero en los niños de más edad, la obesidad es un factor de predicción cada vez más importante de obesidad en el adulto, sin importar si los padres son obesos. La obesidad de los padres más que duplica el riesgo de obesidad en adultos entre los niños obesos y no obesos menores de diez años de edad. En el segundo estudio, afirmaron que el estado de peso a una edad temprana fue un predictor más importante del estado de peso a los 20 años que el estado del peso de los padres, y que el riesgo de sobrepeso a los 20 años aumentó aún más con el aumento de estado de peso de los padres.
En conclusión, los factores modificables (dieta, ejercicio, sueño y sedentarismo) no se relacionaron con un mayor exceso ponderal. La influencia del peso de los progenitores tuvo cierta influencia en el estado ponderal de los hijos, aunque no se obtuvieron resultados estadísticamente concluyentes cuando se analizaron tanto los factores modificables (actividad física, sedentarismo, alimentación) como los no modificables (herencia) en conjunto, por lo que se requieren estudios futuros con muestras mayores que permitan observar si existe una mayor fuerza en la asociación. Debido a la relevancia que el problema de la obesidad infantil está alcanzando en los países desarrollados, debemos analizar todos aquellos componentes que afectan, tanto modificables como no modificables, con el fin de poder elaborar estrategias de mayor eficacia en materia de prevención primaria y secundaria de esta enfermedad.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: AECOSAN: Agencia Española de Consumo, Seguridad Alimentaria y Nutrición · IMC: índice de masa corporal · IPAQ: Cuestionario internacional de actividad física · OMS: Organización Mundial de la Salud.
BIBLIOGRAFÍA
- Ruiz E, Ávila JM, Valero T, del Pozo S, Rodríguez P, Aranceta-Bartrina J, et al. Energy intake, profile, and dietary sources in the Spanish population: findings of the ANIBES Study. Nutrients. 2015;7:4739-62.
- Sabadini Piva L, Reig García-Galbis M. Programas de intervención dietética para la pérdida de peso en edades de 2 a 17 años. Revisión sistemática. Nutr Clín Diet Hosp. 2015;35:63-70.
- San Mauro I, Megias A, García de Angulo B, Bodega P, Rodríguez P, Grande G, et al. Influencia de hábitos saludables en el estado ponderal de niños y adolescentes en edad escolar. Nutr Hosp. 2015;31:1996-2005.
- Valdés-Badilla P, Godoy-Cumillaf A, Herrera-Valenzuela T, Álvarez Mancilla M, Durán Agüero S. Asociación entre estado nutricional y tiempo de actividad física escolar de niños y niñas chilenos de 4 a 14 años. Nutr Clín Diet Hosp. 2014;34:57-63.
- LeBlanc AG, Katzmarzyk PT, Barreira TV, Broyles ST, Chaput JP, Church TS, et al. Correlates of total sedentary time and screen time in 9-11 year-old children around the world: the international study of childhood obesity, lifestyle and the environment. PLoS One. 2015;10:e0129622.
- Assari S, Caldwell CH, Zimmerman MA. Low parental support in late adolescence predicts obesity in young adulthood; Gender differences in a 12-year cohort of African Americans. J Diabetes Metab Disord. 2015;14:47.
- Alba Tamarit E, Gandía Balaguer A, Olaso González G, Vallada Regalado E, Garzón Farinós MF. Consumo de frutas, verduras y hortalizas en un grupo de niños valencianos de edad escolar. Nutr Clín Diet Hosp. 2012;32:64-71.
- Pérez-Farinós N, López-Sobaler AM, Dal Re MÁ, Villar C, Labrado E, Robledo T, et al. The ALADINO study: a national study of prevalence of overweight and obesity in Spanish children in 2011. Biomed Res Int. 2013;2013:163687.
- Burrows AR. Prevención y tratamiento de la obesidad desde la niñez: la estrategia para disminuir las enfermedades crónicas no transmisibles del adulto. Rev Med Chile. 2000;128:105-10.
- Pérez EC, Sandoval MJ, Schneider SE, Azula LA. Epidemiología del sobrepeso y la obesidad en niños y adolescentes. Rev Posgrado VI Cátedra Med. 2008;179:16-20.
- Monereo S. El exceso de peso en el mundo: causas y consecuencias de la obesidad. En: Monereo S, Iglesias P, Guijarro G. Nuevos retos en la prevención de la obesidad. Tratamientos y calidad de vida. Bilbao: Fundación BBVA; 2012.
- O’Rahilly S, Farooqi IS. The genetics of obesity in humans. En: De Groot LJ, Beck-Peccoz P, Chrousos G, Dungan K, Grossman A, Hershman JM, et al. (eds.). Endotext. South Dartmouth (MA): MDText.com; 2000.
- Bradfield JP, Taal HR, Timpson NJ, Scherag A, Lecoeur C, Warrington NM, et al. A genome-wide association meta-analysis identifies new childhood obesity loci. Nat Genet. 2012;44:526-31.
- Wahlqvist ML, Krawetz SA, Rizzo NS, Dominguez-Bello MG, Szymanski LM, Barkin S, et al. Early-life influences on obesity: from preconception to adolescence. Ann N Y Acad Sci. 2015;1347:1-28.
- Booth, M.L. Assessment of physical activity: an international perspective. Res Quarterly Exercise Sport. 2000;71:114-20.
- Serra Majem L, Ribas Barba L, Ngo de la Cruz J, Ortega Anta RM, Pérez Rodrigo C, Aranceta Bartrina J. Alimentación, jóvenes y dieta mediterránea en España. Desarrollo del KIDMED, índice de calidad de la dieta mediterránea en la infancia y la adolescencia. En: Serra Majem L, Aranceta Bartrina J (eds). Alimentación infantil y juvenil. Estudio enKid. 1.ª edición. Barcelona: Masson; 2002. p. 51-9.
- Waist circumference and waist-hip ratio. En: Organización Mundial de la Salud [en línea] [consultado el 15/11/2016]. Disponible en www.who.int/nutrition/publications/obesity/WHO_report_waistcircumference_and_waisthip_ratio/en/
- Durnin JVGA, Fidanza F. Evaluation of nutritional status. Bibl Nutr Dieta. 1985;35:20-30.
- Hernández M, Castellet J, Narvaiza JL, Rincón JM, Ruiz I, Sánchez E, et al. Curvas y tablas de crecimiento. Instituto de Investigación sobre Crecimiento y Desarrollo, Fundación Faustino Orbegozo. Madrid: Editorial Garsi; 1988.
- Recomendaciones mundiales sobre la actividad física para la salud. En: Organización Mundial de la Salud [en línea] [consultado el 15/11/2016]. Disponible en www.who.int/dietphysicalactivity/physical-activity-recommendations-5-17years.pdf?ua=1
- Programa piloto escolar de referencia para la salud y el ejercicio contra la obesidad (PERSEO, 2006). En: Organización Médica Colegial de España [en línea] [consultado el 15/11/2016]. Disponible en www.cgcom.es/sites/default/files/PROGRAMA-2_0.pdf
- Grupo de trabajo de la Guía de Práctica Clínica sobre Trastornos del Sueño en la Infancia y Adolescencia en Atención Primaria (GPC). Guía de Práctica clínica sobre trastornos del sueño en la infancia y adolescencia en Atención Primaria. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad, Política Social e Igualdad. Unidad de Evaluación de Tecnologías Sanitarias de la Agencia Laín Entralgo; 2011UETS N.º 2009/8. Disponible en www.guiasalud.es/GPC/GPC_489_Trastorno_sueño_infadol_Lain_Entr_compl.pdf
- Rueda-Jaimes GE, Camacho-Lopez PA, Florez SM, Rangel AM. Validity and reliability of two silhouette scales to assess the body image in adolescent students. Rev Colomb Psiquiatr. 2012;41:101-10.
- Estévez R, Martínez L, Ávila JM, Beltrán B, Cuadrado C, Varela G. Comparación de prevalencias de obesidad y sobrepeso infantiles obtenidas según criterios nacional (Orbegozo) e internacional (IOTF). Nutr Hosp. 2010;25:484.
- Zapico AG, Blández J, Fernández E. Sobrepeso, obesidad y adecuación a la dieta mediterránea en adolescentes de la Comunidad de Madrid. Arch Med Deporte. 2010;27:271-80.
- Pérez L, Bayona I, Mingo T, Rubiales C. Utilidad de los programas de educación nutricional para prevenir la obesidad infantil a través de un estudio piloto en Soria. Nutr Hosp. 2011;26:1161-67.
- Hernández Camacho JD, Rodríguez Lazo M, Bolaños Ríos P, Ruiz Prieto I, Jáuregui-Lobera I. Hábitos alimentarios, sobrecarga ponderal y autopercepción del peso en el ámbito escolar. Nutr Hosp. 2015;32:1334-43.
- López E, Navarro M, Ojeda R, Brito E, Ruiz JA, Navarro M. Adecuación a la dieta mediterránea y actividad física en adolescentes de Canarias. Arch Med Deporte. 2013;30:208-14.
- Santaliestra-Pasías AM, Rey-López JP, Moreno Aznar. Obesity and sedentarism in children and adolescents: what should be done? Nutr Hosp. 2013;28:99-104.
- Chaput JP, Brunet M, Tremblay A. Relationship between short sleeping hours and childhood overweight/obesity: results from the "Québec en Forme" Project. Int J Obes (Lond). 2006;30:1080-5.
- Taheri S. The link between short sleep duration and obesity: we should recommend more sleep to prevent obesity. Arch Dis Child. 2006;91:881-4.
- Childhood obesity: causes. En: Parenting [en línea] [consultado el 15/11/2016]. Disponible en www.parenting.com/health-guide/childhood-obesity/causes
- Lindsay AC, Sussner KM, Kim J, Gortmaker S. The role of parents in preventing childhood obesity. Future Child. 2006;16:169-86.
- Magarey AM, Daniels LA, Boulton TJ, Cockington RA. Predicting obesity in early adulthood from childhood and parental obesity. Int J Obes Relat Metab Disord. 2003;27:505-13.





