Uso de la timpanometría en Atención Primaria
José Ignacio Benito Orejasa, M.ª Rosario Bachiller Luqueb, Mercedes Garrido Redondoc, Juan Vicente Velasco Vicented, Miriam Mata Jorgee, Beatriz Ramírez Canoa
aServicio de Otorrinolaringología. Hospital Clínico Universitario de Valladolid. Valladolid. España.
bPediatra. CS Pilarica Circular. Valladolid. España.
cPediatra. CS La Tórtola. Valladolid. España.
dPediatra. CS de San Pablo. Valladolid. España.
ePediatra. CS de Valladolid Rural I. Valladolid. España.
Correspondencia: JI Benito. Correo electrónico: jibenito@ono.com
Cómo citar este artículo: Benito Orejas JI, Bachiller Luque MR, Garrido Redondo M, Velasco Vicente JV, Mata Jorge M, Ramírez Cano B. Uso de la timpanometría en Atención Primaria. Rev Pediatr Aten Primaria. 2016;69:e47-e53.
Publicado en Internet: 28-03-2016 - Número de visitas: 109721
Resumen
Dada la elevada prevalencia de la otitis media en la población infantil y las dificultades que a esta edad presenta la otoscopia para establecer el diagnóstico, la timpanometría aporta información cuantitativa valiosa respecto a la presencia de líquido en el oído medio. Es una exploración habitual en todos los Servicios de Otorrinolaringología (ORL) y pensamos que podría ser de gran utilidad en Atención Primaria. En este trabajo pretendemos aportar el conocimiento teórico necesario para comprender e interpretar las curvas que obtendremos con un timpanómetro portátil, discutiendo las características y beneficios de esta prueba.
Con la intención de mejorar la capacidad de seguimiento de la otitis media serosa (OMS) en Atención Primaria, constituimos un equipo de pediatras y ORL de la misma área de salud para ir introduciendo y adaptando un conjunto de procedimientos, entre los que se encuentra la timpanometría. El aparato elegido ha sido el timpanómetro MicroTymp®3 de Welch-Allyn y la exploración es realizada por una enfermera experimentada en esta prueba. Al pediatra le corresponde la interpretación de los hallazgos timpanométricos, que, junto a la historia clínica y la otoscopia neumática, le facilitarán el diagnóstico.
Se describen los fundamentos de la timpanometría y la manera de realizar y analizar los timpanogramas. Discutimos las ventajas y limitaciones de esta exploración en el contexto de la otitis media serosa infantil en Atención Primaria.
Palabras clave
● Atención Primaria ● Impedancia acústica ● Niño ● Otitis media ● Otitis media con derrameINTRODUCCIÓN
La evaluación del oído medio es especialmente importante en la edad infantil debido a la gran incidencia de problemas que ocurren a este nivel en los primeros años de vida. Además, los niños no suelen ser capaces de expresar con precisión su sintomatología y es difícil obtener pruebas auditivas de comportamiento, por lo que resulta muy útil poder recabar mediciones fisiológicas, lo suficientemente sensibles, que nos permitan conocer el funcionamiento del oído medio1.
El Joint Committee on Infant Hearing (JCIH)2, organismo internacional encargado de establecer las mejores recomendaciones para el cribado auditivo neonatal, en su declaración del 2007 aconseja evaluar el estado del oído medio (mediante otoscopia neumática y/o timpanometría) a todos los niños en sus controles periódicos de salud. El diagnóstico de otitis media serosa (OMS) resulta difícil utilizando solo la historia clínica y la otoscopia, por lo que la timpanometría sería un complemento para la exploración infantil en Atención Primaria (AP)3.
Esta prueba mide, de manera no invasiva, las variaciones de impedancia del oído medio a través de cambios de presión aplicados en el conducto auditivo externo, con ayuda de un impedanciómetro, por lo que también se la denomina impedanciometría. Aunque no es un examen auditivo, suplementa a la audiometría. Contribuye a la exploración del oído medio, permitiendo evaluar la integridad del sistema de transmisión, la presión del oído medio y la función tubárica. Hoy en día se ha convertido en un instrumento de diagnóstico muy útil y de uso rutinario en Otorrinolaringología (ORL) por su fácil y rápida realización4.
Gran parte de este procedimiento descansa sobre el principio del “neumófono” de Van Dishoeck (1930). Pero es a la genialidad de Otto Metz, cuyos estudios se publicaron en 1946 (“The acoustic impedance measured on normal and pathological ears”) a quien debemos los más importantes avances en la aplicación clínica de las medidas de impedancia del oído medio. Los estudios de Metz en Dinamarca permitieron a la casa Madsen lanzar al mercado en 1957 el primer equipo clínico (Madsen Electronics Model Z061)5. Dos corrientes paralelas, la americana representada por Zwislocki y la europea por Terkildsen y Thomsen, culminaron la consecución de un equipo más actualizado, con el que James Jerger (conocido como “el padre del diagnóstico audiológico”) introdujo las medidas de impedancia acústica en los EE. UU., desde donde se extendieron al resto del mundo6,7.
En este trabajo expondremos los fundamentos de la timpanometría, los resultados que podemos obtener con el timpanómetro portátil MicroTymp®3 y la forma de interpretarlos. También discutiremos las ventajas e inconvenientes de esta técnica en el diagnóstico pediátrico de la otitis media serosa infantil y su posible utilidad en Atención Primaria.
METODOLOGÍA
Como en los trabajos previos8,9, este ha sido también elaborado a partir de la experiencia adquirida de manera conjunta por un grupo de otorrinolaringólogos y pediatras de AP, pertenecientes a la misma área de salud, que desde hace varios años nos propusimos mejorar el diagnóstico y seguimiento de la otitis media serosa.
El equipamiento fue concedido por la Gerencia de nuestra área de salud y elegimos el timpanómetro MicroTymp®3 de Welch-Allyn10 (Fig. 1), porque consideramos que cumple con los requisitos que juzgamos fundamentales, avalados como luego veremos, por la bibliografía. Es un instrumento portátil, que permite obtener fácilmente y de manera rápida resultados objetivos. Los datos de la prueba se almacenan en la memoria del equipo, permitiendo posteriormente, a través de la base/cargador del aparato, imprimir el timpanograma y ofrecer una interpretación en función de unos patrones de normalidad.
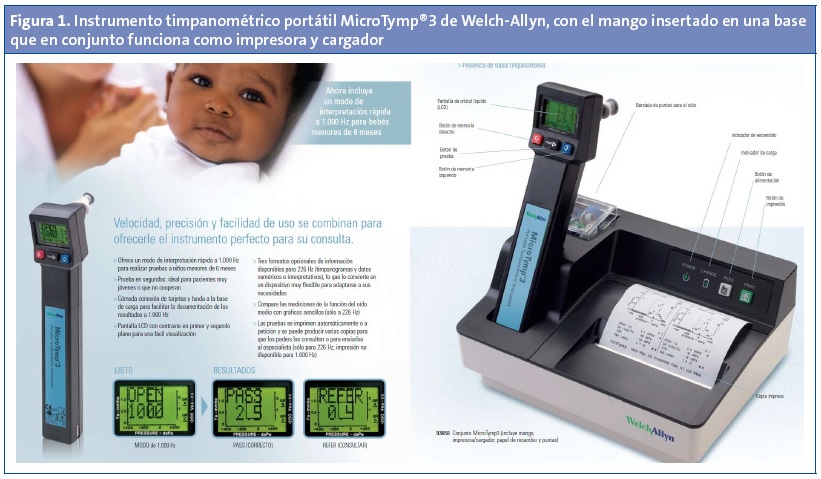
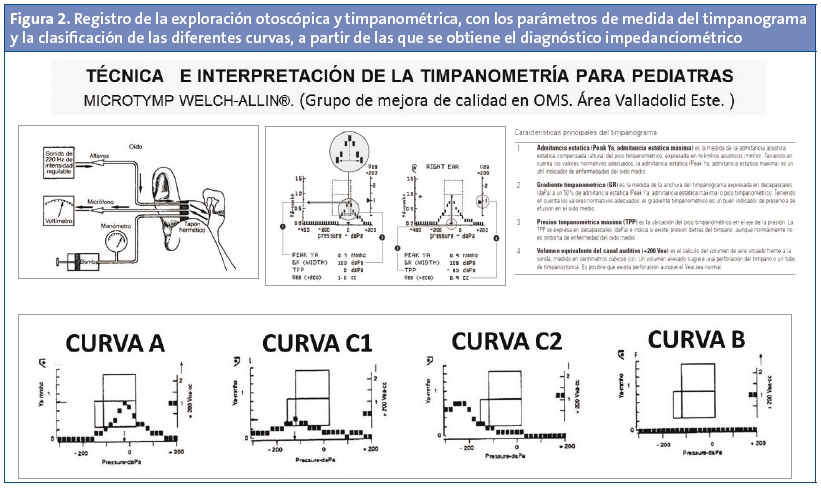
Una enfermera de Pediatría del área de salud fue la encargada de adquirir la experiencia necesaria con este material, contando con la ayuda de otra compañera, experta en audiología, del Servicio de ORL, quien atendió todos los requerimientos que surgieron en los primeros momentos de uso. Participando en varios seminarios impartidos por ORL, los pediatras del área conocieron los fundamentos de la prueba y su interpretación. Se elaboró una hoja guía donde plasmar los resultados, con información suficiente para definir las diferentes curvas timpanométricas obtenidas (Fig. 2). Y finalmente, a través de un rotatorio de cuatro a ocho horas que los pediatras del área de salud realizaron en el Servicio de ORL, pudieron poner en práctica lo aprendido, realizando y evaluando diferentes timpanogramas.
La revisión bibliográfica que acompaña este trabajo, además de servir de guía para el manejo e interpretación de esta prueba diagnóstica, nos ha permitido encontrar los elementos de discusión que planteamos.
DEFINICIONES
Denominamos impedancia acústica a la dificultad o resistencia que encuentran las ondas sonoras para su propagación por el oído11,12. Depende de la masa y de la rigidez del sistema y se mide en ohmios (ohm).
La admitancia acústica es lo contrario de la impedancia. En el caso del oído, es la facilidad que este muestra para dejarse atravesar por las ondas sonoras. Las unidades se dan en mho (que es el inverso del ohm) o en mmho.
La inmitancia es un término genérico que se refiere al estudio tanto de la admitancia como de la impedancia.
La compliancia traduce la elasticidad y es el inverso a la rigidez. Las unidades se dan en volúmenes equivalentes, expresado en mililitros (ml) o centímetros cúbicos (cc).
TIMPANOMETRÍA
Es el registro, en forma de curva, del grado de movilidad (compliancia) del sistema tímpano-osicular en función de los cambios de presión aérea generados en el conducto auditivo externo (CAE)3. En condiciones normales, esta compliancia es máxima cuando existe la misma presión a ambos lados de la membrana timpánica (que en condiciones normales es de 0 decapascales [daPa]). Si la máxima movilidad o compliancia se obtiene a otra presión diferente, indicaría que la presión del oído medio tiene igualmente ese valor. El impedanciómetro (también denominado otoadmitanciómetro, al ser la admitancia lo que realmente medimos) realiza un barrido de la movilidad timpánica con diferentes presiones, dando lugar a una curva timpanométrica11,12.
Por medio de una sonda que obtura el CAE, el equipo de impedanciometría envía un sonido y se evalúa la cantidad de energía sonora absorbida por el sistema tímpano-osicular sometido a diferentes condiciones de presión4.
La sonda que ocluye el CAE tiene tres conductos12 (Fig. 2):
- A través del primero, conectado a una bomba, variamos la presión ejercida sobre el tímpano. Según el dispositivo, la escala puede estar en daPa como el que nosotros utilizamos (MicroTymp), o en milímetros de agua (1 daPa = 1,02 mmH20).
- El segundo conducto está conectado a un altavoz que emite un sonido entre 55-65 dB HL a una frecuencia habitual de 220/226 Hz (que explora fundamentalmente el factor rigidez). Existen equipos que permiten que el sonido de la sonda sea más agudo (1 kHz) e incluso les hay con posibilidad de utilizar múltiples frecuencias.
- El tercero está conectado a un micrófono que mide el nivel acústico del CAE, que corresponde a la onda reflejada en el tímpano. El aparato calcula la distensibilidad en función de la cantidad de sonido captado.
REALIZACIÓN DE LA PRUEBA
La timpanometría irá precedida de una exploración otoscópica que asegure que no hay contraindicación en continuar. La presencia de otorrea u otitis media aguda con tímpano abombado proscriben la técnica. Si hay abundante cera, debe extraerse previamente8.
Tras explicar en qué consiste la exploración y obtener la aprobación verbal, es habitual que, si el niño es pequeño se siente en las rodillas del acompañante, quien asegura sus manos con uno de sus brazos y la cabeza con el otro, facilitando el mantenimiento de la quietud13. Se examina el tamaño del CAE y se selecciona una oliva lo suficientemente grande como para lograr el cierre hermético del meato. En el niño, se tracciona con suavidad del pabellón auditivo hacia atrás para enderezar el conducto y se dirige la sonda, provista de la oliva elegida, hacia dentro y ligeramente hacia delante, sin penetrar excesivamente. Durante los segundos que dura la prueba es importante que el examinador mantenga firme la mano, pidiendo al niño que no hable, bostece, tome goma de mascar, llore o mueva la cabeza. Una vez obtenido el bloqueo del conducto se inicia la prueba.
- En este momento, el aparato calcula la medida en ml del volumen acústico equivalente que corresponde al volumen del conducto. Si se colocara mal el extremo de la sonda o existiera abundante cera en el CAE, el volumen acústico sería anormalmente bajo, no pudiéndose realizar la prueba hasta no resolver el problema. De forma similar, en caso de perforación timpánica (o drenaje transtimpánico permeable), el volumen acústico sería muy grande (> 2 ml), porque en estos casos el espacio aéreo del oído medio y mastoides se incluiría en los cálculos.
- De forma automática, una vez seleccionado el oído a testar, se eleva la presión dentro del CAE a +200 daPa y posteriormente se va reduciendo hasta llegar a -400 daPa. Al mismo tiempo que se produce la variación de presión, se registran las modificaciones de la distensibilidad, obteniéndose así la curva timpanométrica (timpanograma).
- La compliancia del sistema variará en función de la diferencia de presión entre el oído medio y el CAE. El sistema tímpano-osicular queda completamente rígido a +200 y a -400 daPa, siendo la distensibilidad máxima cuando la presión a ambos lados del tímpano coincide (en c.n., corresponde con los valores de presión atmosférica = 0 daPa).
INTERPRETACIÓN DE LA CURVA DE TIMPANOMETRÍA12,14
Esta curva solo es valorable en niños mayores de seis meses. Aunque en el recién nacido la cóclea tiene un tamaño y madurez similar a la del adulto, el CAE y el oído medio son inmaduros y continúan desarrollándose especialmente durante los primeros seis meses después del nacimiento. Fisiológicamente, estas diferencias anatómicas condicionan que en el oído medio del recién nacido el efecto masa sea más importante que en el adulto y presente una menor compliancia (el oído medio evoluciona desde un sistema en el que predomina la masa a otro en el que domina la rigidez). Estos cambios hacen que el timpanograma de un neonato sea muy diferente al obtenido a partir de los seis meses de edad, de forma que, en presencia de una OMS, el timpanograma a 226 Hz puede ser similar al de un oído normal15 (falso negativo). Por tanto, este tono de sonda no es útil en niños menores de seis meses, donde aplicaremos otros diferentes, más agudos (por ejemplo, de 1 kHz)1.
La curva de timpanometría se representa en un gráfico12 en el que en el eje de abscisas se expresan los valores de presión en daPa (o mmH2O) y en el eje de ordenadas las variaciones de distensibilidad (en mmho) y el volumen equivalente (en cc) (Fig. 2). Los cuatro parámetros que utilizamos para interpretar la curva timpanométrica son16: la admitancia estática máxima (o altura del pico de la curva, en mmho), el gradiente timpanométrico (es decir, la anchura de la curva en daPa), la presión timpanométrica máxima (o ubicación del pico en el eje de presión, expresado en daPa) y el volumen equivalente del canal auditivo (correspondiente al volumen en cc que hay frente a la sonda). De acuerdo a estos parámetros, definimos diferentes curvas timpanométricas.
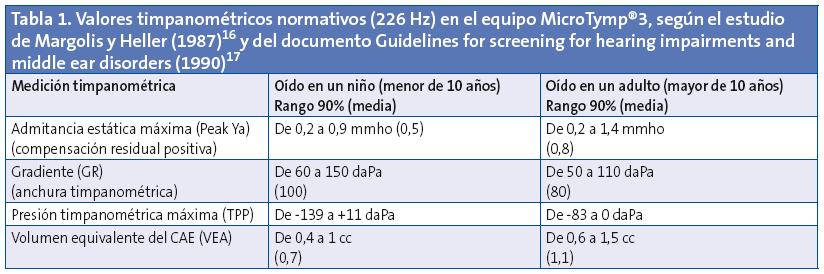
El equipo de Welch-Allyn® ofrece en el modo de 226 Hz unos valores normativos (Tabla 1) basados en dos estudios16,17. En ellos, se considera adulto a una persona mayor de diez años, siendo niño si se tiene menos de esta edad. La curva obtenida no se imprime como una línea simple sino en forma de bloques de color negro3 (Fig. 2).
Tipos de curvas timpanométricas (clasificación de Liden-Jerger)7,12,18 (Fig. 2):
- La curva de timpanometría “normal” se caracteriza por tener su máximo de distensibilidad (admitancia estática ≥ 0,2 mmho) entre +11 y -99 daPa, con la clásica forma en “techo de pagoda”. Es la curva tipo A de la clasificación de Jerger.
- Curvas que carecen de pico, aplanadas (admitancia estática < 0,2 mmho) o con un máximo de distensibilidad que se alcanza de una manera progresiva y asintótica. Son las curvas tipo B de Jerger y generalmente traducen la presencia de líquido en oído medio.
- Curvas que poseen un pico claro (admitancia estática ≥ 0,2 mmho), pero que está desplazado hacia presiones negativas (inferior a 100 daPa). Son las curvas tipo C de Jerger y se relacionan con un mal funcionamiento tubárico. Nosotros distinguimos en los niños dos subtipos: C1, donde el pico está entre -100 y -199 daPa; y C2, donde el pico cae entre -199 y -400 daPa.
En el resultado obtenido, el equipo MicroTymp®3, ofrece la posibilidad de añadir un mensaje interpretativo en la copia impresa. El ordenador de la base/cargador examina los datos en busca de desviaciones clínicamente significativas de los valores normales y ofrece una información estándar, como por ejemplo:
- Timpanograma con ruido.
- Altura de pico baja (timpanograma plano) y volumen de oído amplio, que podría ser debido a la presencia de un drenaje transtimpánico permeable o a la existencia de una perforación timpánica.
- Presión timpanométrica máxima negativa (curva C).
- Timpanograma normal, etc.
Una curva timpanométrica normal indica que el sistema tímpano-osicular funciona sin alteraciones, pero no dice nada del nivel auditivo del individuo.
La timpanometría responde a la pregunta de si es probable que haya líquido en el oído medio y, cuando, desde nuestro grupo de trabajo, el pediatra manda realizar a un paciente una timpanometría, lo que fundamentalmente busca es llegar a saber si existe esta posibilidad. La presencia de exudado será tanto más “probable” cuanto más plana sea la curva obtenida (pero solo se trata de una probabilidad19,20, de manera que una curva normal y centrada no permite descartar formalmente la presencia de OMS14).
Podemos obtener cinco tipos de timpanogramas (Fig. 2): A, B, C1, C2 y no clasificable, de donde se deducen tres posibles diagnósticos3:
- Sospecha de otitis media serosa (OMS): curvas B y C2.
- Sospecha de ausencia de OMS: curvas A y C1.
- De imposible diagnóstico.
Si junto a la historia clínica, la otoscopia neumática y el timpanograma muestran signos de sospecha de OMS, se establece el diagnóstico.
COMENTARIOS
La timpanometría nos ofrece información objetiva de carácter cuantitativo muy útil en relación a la presencia de líquido en el oído medio, a la motilidad del sistema tímpano-osicular y al volumen del CAE. También nos aporta conocimiento de la permeabilidad de un drenaje transtimpánico, de la presencia de una perforación, de una retracción o de un abombamiento timpánico21.
La interpretación de una timpanometría puede realizarse en Atención Primaria después de una apropiada instrucción3,22,23. Sin embargo, no debe hacerse de manera aislada, sino en relación con los datos de la otoscopia y del contexto clínico (sobre todo cuando se trata de curvas planas), teniendo siempre en cuenta el riesgo de falsos negativos y positivos en esta exploración14,16.
Las conclusiones de diferentes estudios permiten considerar que los resultados timpanométricos obtenidos con un tono de sonda de 226 Hz en un niño a partir de los seis meses de edad expresan de forma fidedigna la función del oído medio24,25.
En la guía clínica sobre otitis media serosa publicada por el Instituto Nacional de Salud y Excelencia Clínica del Reino Unido26, cuyas conclusiones se basan en el metaanálisis de 13 estudios con timpanometría clínica y portátil, se afirma que hay elevados niveles de evidencia para demostrar que los timpanogramas tipo B o C2 tienen una sensibilidad global del 92% y una especificidad global del 70% para el diagnóstico de OMS. Si solo se aplica este diagnóstico con el timpanograma tipo B, la sensibilidad y especificidad cambian al 84% y 79% respectivamente, y mayores variaciones se observan en cada caso particular. Como vemos, la sensibilidad se incrementa al categorizar como anómalas además de a la curva B a la C23, disminuyendo los pacientes que se “pierden” con OMS, lo que en el caso de los niños, con frecuencia asintomáticos, es importante para su detección27. Sin embargo, también aumentan los falsos positivos (pues disminuye la especificidad).
En los timpanómetros portátiles, como el mostrado en este trabajo, la sensibilidad es muy alta cuando se usan las curvas B y C2 como criterio de OMS, aunque la especificidad es baja.
Por tanto, la timpanometría no reemplaza al diagnóstico clínico (basado en la historia clínica y la otoscopia). La prudencia es indispensable en la interpretación de un timpanograma. En general, suele haber un buen acuerdo entre la otoscopia neumática y la timpanometría28,29, pero si el trazado obtenido por el MicroTymp y las observaciones clínicas son contradictorias, deberemos poner en duda el diagnóstico sugerido por la timpanometría y repetir el registro30.
En manos de personal experto, la otoscopia neumática tiene altos porcentajes de sensibilidad y especificidad en el diagnóstico de la OMS9,29 y sin embargo se recomienda que se realice un seguimiento timpanométrico para confirmar los hallazgos otoscópicos28,31. La utilización conjunta de la otoscopia neumática y la timpanometría mejora la precisión del diagnóstico de OMS32-34, porque la timpanometría incrementa la sensibilidad y especificidad obtenidas con la otoscopia neumática35,36. En un grupo de médicos generales, el resultado timpanométrico hizo cambiar el diagnóstico en más de un 25% de pacientes23.
En general, a pesar de la elevada prevalencia de OMS en los niños, los organismos internacionales no recomiendan el “cribado” de la inmitancia en la población general por la elevada tasa de falsos positivos37, aunque puede ser útil en determinados colectivos (niños con hipoacusia neurosensorial, retraso psicomotor y algunas anomalías cráneo-faciales como paladar hendido o síndrome de Down38).
El timpanómetro convencional que suele haber en los Servicios de ORL es un equipo grande, costoso y difícil de manejar. En 1987 sale a la venta el timpanómetro portátil MicroTymp (Welch Allyn Canadá Itée, Mississauga [Ont.]), que, por sus características, ha permitido su introducción y uso en las consultas de Atención Primaria30. El coste, la portabilidad y la rapidez al realizar la exploración brindan al pediatra una herramienta útil para el diagnóstico33,39. El equipo no permite obtener reflejos de estribo, pero, por el contrario, su pequeño tamaño con batería incorporada ofrece libertad de movimiento, pudiéndose obtener un timpanograma en tres segundos o menos40 gracias a la velocidad de la bomba de aire16.
Un aspecto importante al elegir el MicroTymp®3, era conocer su efectividad. Diferentes estudios demuestran que es similar a la de los timpanómetros tradicionales22,27,39,40. La reproductibilidad de los resultados entre dos observadores es del 95%22,30, para lo que aconsejamos seguir los criterios referidos en la Fig. 23.
Los pocos casos donde se hace imposible obtener un registro, especialmente en niños pequeños, se deben a las dificultades en lograr un buen sellado del CAE con la oliva o de conseguir que el niño permanezca sentado e inmóvil durante unos segundos3,27.
CONCLUSIONES
El desarrollo del oído externo y medio durante los seis primeros meses de vida condiciona el que los resultados timpanométricos obtenidos a esta edad con un tono de sonda de 226 Hz no reflejen la función del oído medio; por lo que solo usaremos este tono a partir de los seis meses.
Es necesaria la otoscopia antes de evaluar la admitancia, por la información clínica que aporta y porque nos permite conocer la posibilidad de realización de la prueba.
Siendo en ocasiones difícil el diagnóstico otoscópico de la OMS en niños, la timpanometría es un procedimiento sencillo, no invasivo y que ofrece resultados objetivos sobre el estado del oído medio. Hace posible reafirmar o poner en duda el diagnóstico clínico, aportar información cuando la inspección timpánica es difícil o dudosa y a través de la medida del volumen del conducto, evidenciar una perforación timpánica o la permeabilidad de un drenaje transtimpánico.
Aplicando los criterios de clasificación expuestos, la timpanometría con MicroTymp®3 es una herramienta práctica y eficaz en el diagnóstico de la OMS en AP.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: AP: Atención Primaria · CAE: conducto auditivo externo · daPa: decapascal · JCIH: Joint Committee on Infant Hearing · OMS: otitis media serosa · ORL: otorrinolaringología.
AGRADECIMIENTOS
A M.ª Soledad Rojo Cuesta, enfermera del Centro de Salud Pilarica, y a M.ª Esperanza Paniagua Martínez, enfermera del Servicio de ORL, que con dedicación y desinterés pusieron en marcha el uso de la timpanometría en Atención Primaria. Su generosidad hizo posible la utilización de esta tecnología en nuestra área de salud.
BIBLIOGRAFÍA
- Hunter LL, Shahnaz N. Acoustic immittance measures. Basic and advanced practice. San Diego: Plural Publishing, Inc; 2014.
- American Academy of Pediatrics, Joint Committee on Infant Hearing. Year 2007 position statement: principles and guidelines for early hearing detection and intervention programs. 2007;120:898-921.
- Van Balen FA, Aarts AM, De Melker RA. Tympanometry by general practitioners: reliable? Int J Pediatr Otorhinolaryngol. 1999;48:117-23.
- Legent F, Bordure P, Calais C, Malard O, Chays A, Roland J, et al. Audiologie pratique. Audiométrie. 3.ª edición. París: Elsevier Masson; 2011.
- Arístegui JJ. Recuerdo histórico de la impedanciometría. En: Olaizola F. Impedanciometría. Ponencia oficial de la Sociedad Española de Otorrinolaringología y Patología Cérvico-Facial. Madrid: Garsi; 1979. p. 37-49.
- Hall III JW, Swanepoel DW. Objective assessment of hearing. San Diego: Plural Publishing; 2010.
- Jerger J. Clinical experience with impedance audiometry. Arch Otolaryngol. 1970;92:311-24.
- Benito-Orejas JI, Garrido-Redondo M, Velasco-Vicente JV, Mata-Jorge M, Bachiller-Luque R, Ramírez-Cano B. Extracción de cera de los oídos. Rev Pediatr Aten Primaria. 2015;17:e223-e231.
- Benito-Orejas JI, Velasco-Vicente JV, Mata-Jorge M, Bachiller-Luque R, Garrido-Redondo M, Ramírez-Cano B. Otoscopia neumática. Rev Pediatr Aten Primaria. 2015;17:e279-e288.
- Timpanómetro portátil MicroTymp® En: Welch-Allyn [en línea] [consultado el 31/03/2016]. Disponible en http://goo.gl/b1Hy7U
- Gil-Carcedo LM, Vallejo LA, Gil-Carcedo E. Otología. 3.ª edición. Madrid: Editorial Médica Panamericana; 2011.
- Brookhouser PE. Use of tympanometry in office practice for diagnosis of otitis media. Pediatr Infect Dis J. 1998;17:544-51.
- Recommended procedure for tympanometry. En: British Society of Audiology [en línea] [consultado el 31/03/2016]. Disponible en http://goo.gl/PKyjFe
- Courtat P, Elbaz P, François M, Ohresser M, Leca F. Exploración de la función auditiva. En: Courtat P, Peytral C, Elbaz P (eds.). Exploraciones funcionales en Otorrinolaringología. Barcelona: JIMS; 1997. p. 1-64.
- Paradise JL, Smith CG, Bluestone CD. Tympanometric detecton of middle ear effusion in infants and young children. 1976;58:198-210.
- Margolis RH, Heller JW. Screening tympanometry: criteria for medical referral. 1987;26:197-208.
- Guidelines for screening for hearing impairment and middle-ear disorders. Working Group on Acoustic Immittance Measurements and the Committee on Audiologic Evaluation. American Speech-Language-Hearing Association. Working ASHA Suppl. 1990;2:17-24.
- Lidén G. The scope and application of current audiometric tests. J Laryngol Otol. 1969;83:507-20.
- Solanellas Soler J. Timpanometría. Impedancia auditiva: el impedanciómetro. En: AEPap (ed.). Curso de actualización Pediatría 2003. Madrid: Exlibris Ediciones; 2003. p. 223-6.
- Smith CG, Paradise JL, Sabo DL, Rockette HE, Kurs-Lasky M, Bernard BS, et al. Tympanometric findings and the probability of middle-ear effusion in 3686 infants and young children. 2006;118:1-13.
- Waridel F. La tympanométrie et son rôle dans la prise en charge des affections otologiques de l’enfant. Rev Med Suisse. 2006;2:2881-3.
- De Melker RA. Diagnostic value of microtympanometry in primary care. 1992;304:96-8.
- Johansen EC, Lildholdt T, Damsbo N, Eriksen EW. Tympanometry for diagnosis and treatment of otitis media in general practice. Fam Pract. 2000;17:317-22.
- Keefe DH, Levi E. Maturation of the middle and external ears: acoustic power-based responses and reflectance tympanometry. Ear Hear. 1996;1:361-73.
- Roush J, Bryant K, Mundy M, Zeisel S, Roberts J. Developmental changes in static admittance and tympanometric width in infants and toddlers. J Am Acad Audiol. 1995;6:334-8.
- National Institute for Health and Clinical Excellence: Guidance. National Collaborating Centre for Women’s and Children’s Health (UK) (eds.). Surgical Management of Otitis Media with Effusion in Children. Londres: RCOG Press; 2008.
- Van Balen FA, de Melker RA. Validation of a portable tympanometer for use in Primary Care. Int J Pediatr Otorhinolaryngol. 1994;29:219-25.
- Harris PK, Hutchinson KM, Moravec J. The use of tympanometry and pneumatic otoscopy for predicting middle ear disease. Am J Audiol. 2005;14:3-13.
- Takata GS, Chan LS, Morphew T, Mangione-Smith R, Morton SC, Shekelle P. Evidence assessment of the accuracy of methods of diagnosing middle ear effusion in children with otitis media with effusion. 2003;112:1379-87.
- Labrecque M, Dostaler LP, Dumont H, Huard G, Laflamme L. Interobserver reliability of a portable tympanometer, the MicroTymp. 1993;148:559-64.
- American Academy of Family Physicians; American Academy of Otolaryngology-Head and Neck Surgery; American Academy of Pediatrics Subcommittee on Otitis Media With Effusion. Otitis media with effusion. 2004;113:1412-29.
- Ramakrishnan K, Sparks RA, Berryhill WE. Diagnosis and treatment of otitis media. Am Fam Physician. 2007;76:1650-8.
- Onusko E. Tympanometry. Am Fam Physician. 2004;70:1713-20.
- Finitzo T, Friel-Patti S, Chinn K, Brown O. Tympanometry and otoscopy prior to myringotomy: issues in diagnosis of otitis media. Int J Pediatr Otorhinolaryngol. 1992;24:101-10.
- Cantekin EI, Bluestone CD, Fria TJ, Stool SE, Beery QC, Sabo DL. Identification of otitis media with effusion in children. Ann Otol Rhinol Laryngol Suppl. 1980;89:190-5.
- Mills RP. Persistent middle ear effusions in children with recurrent acute otitis media. Clin Otolaryngol Allied Sci. 1987;12:97-101.
- Clark JL, Roeser RJ, Mendrygal M. Middle ear measures. En: Roeser RJ, Valente M, Hosford-Dunn H (eds.). Audiology. Diagnosis. 2.ª edición. Nueva York: Thieme; 2007. p. 380-99.
- Bluestone CD, Fria TJ, Arjona SK, Casselbrant ML, Schwartz DM, Ruben RJ, et al. Controversies in screening for middle ear disease and hearing loss in children. 1986;77:57-70.
- Vaughan-Jones R, Mills RP. The Welch Allyn Audioscope and Microtymp: their accuracy and that of pneumatic otoscopy, tympanometry and pure tone audiometry as predictors of otitis media with effusion. J Laryngol Otol. 1992;106:600-2.
- Wazen JJ, Ferraro JA, Hughes R. Clinical evaluation of a portable, cordless, hand-held middle ear analyzer. Otolaryngol Head Neck Surg. 1988;99:348-50.





