Vol. 17 - Num. 67
Revisiones
Manejo práctico de mordeduras en Atención Primaria y en nuestro medio
Roi Piñeiro Péreza, Iván Carabaño Aguadob
aServicio de Pediatría. Hospital Universitario General de Villalba. Collado Villalba. Madrid. España.
bSección de Gastroenterología, Hepatología y Nutrición Pediátrica. Servicio de Pediatría. Hospital Universitario 12 de Octubre. Madrid. España.
Correspondencia: R Piñeiro. Correo electrónico: roi.pineiro@quironsalud.es
Cómo citar este artículo: Piñeiro Pérez R, Carabaño Aguado I. Manejo práctico de mordeduras en Atención Primaria y en nuestro medio. Rev Pediatr Aten Primaria. 2015;17:263-70.
Publicado en Internet: 25-08-2015 - Número de visitas: 45572
Resumen
Se estima que las mordeduras de animales representan aproximadamente el 1% de las consultas pediátricas urgentes. El miedo popular, sobre todo a la temida rabia, sumado a la presencia de una aparatosa herida, hace que la consulta genere una importante preocupación en los padres. Sin embargo, cuando se trata de una mordedura de serpiente, no es raro que los padres estén tranquilos y sea el pediatra el que muestre preocupación. Se presenta una revisión sobre el tema con el objetivo principal de recomendar una actitud general para tratar las mordeduras en niños. Se realizan además una serie de apreciaciones sobre algunos casos en particular, como por ejemplo las mordeduras de serpiente, siempre valorando las posibilidades reales en territorio español, sin considerar animales tropicales o exóticos. También se aborda en un apartado especial el riesgo de transmisión de la rabia en nuestro medio.
Palabras clave
● Mordeduras ● Mordeduras de serpiente ● Mordeduras humanas ● NiñosINTRODUCCIÓN
“Le ha mordido un perro y vengo a que le ponga la vacuna de la rabia”. Bastan unos pocos años de experiencia profesional como pediatra para haber escuchado esta frase en más de una ocasión. Este miedo popular, sumado a la presencia de una aparatosa herida, hace que la consulta adquiera cierto grado de urgencia, con importante nerviosismo y preocupación por parte de los padres. En esta situación, la mayoría de los pediatras tendrán que disimular mientras buscan en Internet si la rabia aún existe, y cómo y dónde se puede administrar la vacuna. Todo ello por no hablar de una mordedura de serpiente, en cuyo caso es muy probable que nuestro conocimiento general al respecto sea escaso.
Se estima que las mordeduras representan alrededor del 1% de las consultas de los Servicios de Urgencias Pediátricas, de las que aproximadamente un 10% requieren sutura y seguimiento y un 1-2% hospitalización1. Sin embargo, estos datos estadísticos pueden estar muy sesgados, debido a que, en la mayoría de las ocasiones, las heridas son leves y las víctimas no precisan o no solicitan atención médica1,2. De hecho, en zonas rurales donde las mordeduras de serpiente son más frecuentes, no es raro que los sabios del pueblo resten importancia al suceso.
El objetivo principal de esta revisión es recomendar un tratamiento general para las mordeduras en niños, así como realizar una serie de apreciaciones sobre algunos casos en particular, siempre valorando las posibilidades reales en territorio español, sin considerar animales tropicales o exóticos.
CLÍNICA COMÚN Y TRATAMIENTO GENERAL
Las lesiones relacionadas con mordeduras pueden dividirse en tres categorías de frecuencia casi equivalente: abrasiones, heridas punzantes y laceraciones con o sin avulsión de tejidos1. La extensión, número y localización de las heridas determinan en parte la gravedad de la mordedura y la necesidad de sutura quirúrgica; sin embargo existen muchos otros aspectos determinantes que se deben investigar durante la anamnesis1-3.
En primer lugar, es necesario conocer las circunstancias en las que tuvo lugar la mordedura. Hay que determinar si fue un accidente mientras el niño jugaba con un animal doméstico, que es la situación más frecuente, o bien si la mordedura fue sin provocación, dato que podría reflejar la probabilidad de infección rábica del animal, algo a priori excepcional en nuestro país. En caso de animales de compañía, es obligado preguntar sobre el estado de vacunación, tanto de la víctima como del agresor, así como sobre el estado clínico del animal en el momento del ataque. Es ideal además que exista la posibilidad de examen y seguimiento clínico del animal durante, al menos, diez días1,2.
En función de la clínica, existen una serie de medidas generales recomendadas. De menor a mayor gravedad de la mordedura1-3:
- Lavar la herida lo antes posible tras el ataque por parte del animal, limpiando toda la suciedad visible. Se deben utilizar volúmenes abundantes de agua o solución salina estéril, siendo recomendable la irrigación a presión. La única excepción a esta recomendación son las heridas punzantes, que no deben ser irrigadas hacia el interior ni tampoco se deben abrir para exponer el trayecto de la herida.
- El uso de soluciones yodadas y antibióticos tópicos es controvertido. No existe evidencia científica que demuestre su capacidad para disminuir la carga bacteriana en estos casos y, además, pueden producir un mayor grado de irritación en los tejidos dañados.
- En caso de afectación de extremidades, se recomienda elevar el miembro afecto e inmovilizarlo para permitir un adecuado drenaje del edema y la inflamación.
- No se deben recoger cultivos de las heridas, salvo que el tiempo de evolución desde la mordedura sea superior a 12 horas o en el caso de que existan signos de infección. En tales casos, el cultivo se debe recoger antes del lavado de la herida y se deben enviar como mínimo dos muestras, una para microorganismos aerobios y otra para anaerobios.
- Se debe obtener asesoramiento quirúrgico en todas las heridas profundas, amplias, desvitalizadas, infectadas o con afectación ósea o articular. En caso de tejido necrótico, se debe realizar un desbridamiento quirúrgico, poniendo especial atención en la eliminación de dientes fracturados, pelos o piel del animal. En caso de afectación facial, es primordial la valoración precoz por un cirujano pediátrico o un cirujano plástico, para evitar en la medida de lo posible cicatrices antiestéticas. El tipo de cierre (primario, primario diferido o por segunda intención) debe elegirlo el cirujano. Sin embargo, es importante conocer que no se debe suturar ninguna herida infectada, ni cuando exista una sospecha fundada de un posible animal rabioso.
- En cualquier herida profunda, se recomienda también realizar un estudio radiológico convencional para descartar la posibilidad de fracturas o cuerpos extraños que puedan haber pasado desapercibidos en una primera exploración quirúrgica.
- Todas las mordeduras son tetanígenas, por lo que será necesario preguntar por el calendario vacunal y actuar en consecuencia.
- Cualquier mordedura debe ser revisada por un pediatra en un plazo de 48-72 horas tras el tratamiento inicial.
- Otros aspectos como la profilaxis antibiótica o la rabia se comentarán más adelante en apartados específicos.
ALGUNAS CARACTERÍSTICAS ESPECÍFICAS SEGÚN El TIPO DE ANIMAL1-4
Perro
Son las mordeduras más frecuentes. La incidencia de infección es baja (5-15%). En adolescentes y niños mayores, las extremidades son las regiones más afectadas. Sin embargo, en lactantes y niños pequeños, las lesiones en la cara y el cuello son más frecuentes. Los perros más peligrosos son aquellos entrenados para la defensa o el ataque y algunas razas como pit bull, dóberman o rottweiler, debido fundamentalmente a las características y fuerza de sus mandíbulas y no tanto a su fama de perros violentos (si un perro es agresivo, el primero al que hay que estudiar es al dueño, no al perro).
Gato
Son las segundas en frecuencia. Su tasa de infección es la más alta entre todos los animales (50-80%). Esto es debido a los afilados dientes de los gatos y a que las manos son la localización más frecuente a cualquier edad. Sin embargo, la mayoría de las lesiones son superficiales y no suelen precisar atención médica. En la exploración debe descartarse la presencia de arañazos, más frecuentes que las mordeduras, y mantener observación durante los siguientes días o semanas por la posibilidad de desarrollar una enfermedad por arañazo de gato. En general, los gatos son huidizos y solo atacan cuando se sienten amenazados. Sin embargo, sus acciones también son muy imprevisibles, por lo que no se recomienda su convivencia cercana con niños muy pequeños.
Ser humano
De frecuencia variable en función de distintas regiones y aspectos culturales, cuya explicación pormenorizada podría extenderse a una enciclopedia completa. Dada la flora polimicrobiana de la boca del ser humano, este tipo de mordeduras ha tenido siempre mala fama y se ha considerado que el riesgo de infección es muy elevado. Sin embargo, la incidencia es muy variable (10-50%) y dependerá sobre todo de la localización, siendo la mano la zona de mayor riesgo, una vez más. En este tipo de mordeduras no debe olvidarse el riesgo de transmisión de hepatitis B, hepatitis C, virus de la inmunodeficiencia humana y otras enfermedades de transmisión a través de la sangre.
Rata
Excepcional en nuestro medio, salvo en zonas rurales o en medios sociales marginales. La mordedura es lo de menos y no suele precisar medidas adicionales. La infección de la herida no es frecuente. El principal problema es la posibilidad de transmisión de diversas enfermedades, como por ejemplo la fiebre de Haverhill, motivo por el que se recomienda un seguimiento clínico estrecho.
Reptiles y anfibios
La especie de reptil determinará la gravedad de la mordedura, tanto por el tamaño del animal y de sus mandíbulas, como por la posibilidad de inoculación de venenos. En España esta posibilidad es excepcional y el lavado con agua abundante a presión suele ser suficiente.
Animales marinos (medusas, anémonas, estrellas o erizos de mar, rayas, etc.)
Este tipo de mordeduras o picaduras presentan una serie de características diferentes. Nunca deben lavarse con agua dulce. Hay que utilizar siempre agua salada, a presión y fría, si es posible. Las heridas no se deben frotar, pues los tegumentos y tentáculos de estos animales se distribuirían por la piel aumentando su efecto urticarizante. Tras el lavado deben retirarse púas, espinas y tentáculos mediante pinzas quirúrgicas. Puede utilizarse previamente amoniaco rebajado en agua o alcohol isopropílico al 60%. A continuación, debe sumergirse el miembro afecto en agua caliente para inactivar las toxinas termolábiles. Los corticoides y los antihistamínicos son poco útiles. En caso de dolor intenso con escasa respuesta a analgésicos menores, se recomienda infiltración local o regional con anestésicos.
MORDEDURAS DE SERPIENTE
En España, se estima que las mordeduras de serpiente ocasionan entre tres y cinco muertes al año1, y los niños son los más gravemente afectados, por lo que cualquier sospecha de este tipo de mordedura debe ser siempre valorada en un medio hospitalario, incluso en ausencia de sintomatología sistémica1,4.
En Atención Primaria, antes de la derivación al hospital, se recomiendan una serie de medidas generales1,4:
- Lavado con agua, jabón y desinfectantes, a ser posible que no coloreen la piel.
- No aplicar frío ni calor local.
- Inmovilización de la extremidad afectada, manteniéndolo en la posición más baja posible con respecto al resto del cuerpo.
- Intentar identificar la especie venenosa (ver más adelante).
- No realizar nunca torniquete, salvo que la atención hospitalaria se vaya a demorar más de una hora y se haya conseguido identificar una especie potencialmente venenosa, o en caso de presentar manifestaciones sistémicas. En dichos casos, apuntar siempre la hora en la que se ha colocado el torniquete.
- Valorar analgésicos menores. En caso de importante ansiedad asociada, los ansiolíticos tipo benzodiacepinas se deben usar de forma juiciosa, puesto que la alteración que producen a nivel del sistema nervioso central puede ser malinterpretada posteriormente en la valoración hospitalaria.
De las cinco familias de serpientes venenosas existentes, España cuenta con dos representantes1,4:
Familia Colubridae (culebras)
La más frecuente es la culebra bastarda (Malpolon monpessulanus), presente prácticamente en todo el país (Fig. 1). En el sur de España y en Baleares también es habitual la culebra de cogulla (Macroprotodon cucullatus). Las culebras tienen la cabeza estrecha y alargada, las pupilas son redondeadas, las escamas son grandes y la cola es larga. Aunque resulta extremadamente subjetivo, tanto el carácter como la "cara" de las culebras son poco agresivas. Son especies poco peligrosas por lo general, ya que precisan un tiempo para inocular el veneno tras la mordedura, por ello suelen retener a su presa antes de hacerlo. Los colmillos (opistoglifos) se encuentran situados posteriormente en el maxilar superior, por lo que la mordedura característica son dos puntos equimóticos separados que hacia arriba y/o en el centro presenta pequeñas marcas con forma de paréntesis correspondientes al resto de los dientes de la serpiente (Fig. 2).

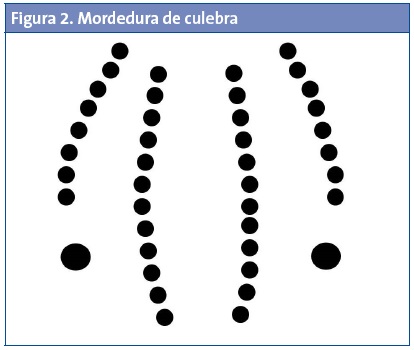
El veneno de las culebras es levemente citotóxico y neurotóxico. El primer efecto condiciona una reacción inflamatoria por acción de enzimas citolíticas y la activación del complemento, que liberan histamina, serotonina y bradicinina. Esto origina vasodilatación, aumento de la permeabilidad capilar y formación de un edema que puede llegar comprometer la circulación sanguínea, con riesgo de necrosis y edema. Puede incluso ser necesaria una fasciotomía para evitar un síndrome compartimental. El efecto neurotóxico puede producir bloqueo de la transmisión nerviosa a nivel de la placa neuromuscular, lo que podría originar parálisis musculares (dificultad para hablar o deglutir), incluyendo parálisis respiratoria con disnea e incluso fallecimiento por insuficiencia respiratoria. Ambos efectos son excepcionales, y además es raro que la culebra llegue a inocular su veneno, pero son complicaciones lo suficientemente graves como para recordar que siempre es necesaria la valoración hospitalaria en caso de mordeduras de serpiente.
Familia Viperidae (víboras)
Prácticamente en todo el país es posible encontrar la víbora hocicuda (Vipera latasti)(Fig. 3). Además, en el noroeste y en la zona cantábrica existen también ejemplares de la víbora común o europea (Vipera berus)(Fig. 4) y en la región pirenaica y prepirenaica de la víbora aspid (Vipera aspis). Desde el punto de vista morfológico, las víboras son muy diferentes de las culebras: la cabeza es menos estrecha y tiene forma triangular, las pupilas son verticales, las escamas son pequeñas y la cola es corta. No son agresivas y tienden a huir ante la presencia del ser humano, si bien su conducta es imprevisible, son rápidas y su "cara" sí es agresiva. Los colmillos (solenoglifos) están situados en situación anterior en el maxilar superior, son grandes, tienen forma de gancho y pueden inocular gran cantidad de veneno aunque la presa no haya sido retenida por la serpiente. La mordedura característica son dos puntos equimóticos cercanos que, hacia abajo y en forma de paréntesis invertido, presenta marcas del resto de los dientes (Fig. 5).



El veneno de las víboras es intensamente citotóxico, hemotóxico, miotóxico, cardiotóxico y nefrotóxico. El efecto citotóxico es el responsable de la reacción local, manifestación más frecuente en nuestro medio. El dolor es intenso y el riesgo de edema, síndrome compartimental, gangrena y necrosis es elevado. Las mordeduras en cara y cuello presentan alto riesgo de mortalidad por el compromiso respiratorio que puede generar el edema. El efecto hemotóxico produce anemia hemolítica severa, así como coagulación intravascular diseminada por la activación de los factores de la coagulación V, X, protrombina y fibrinógeno que, una vez agotados, condicionan la aparición posterior de hemorragias generalizadas. Los efectos miotóxico y cardiotóxico dan lugar a miólisis, parálisis muscular, disminución del gasto cardiaco y arritmias. El efecto nefrotóxico conduce a mioglobinuria, hemoglobinuria, fallo renal agudo y shock. Además, el veneno de las víboras puede generar reacciones anafilácticas.
Existen sueros antiofídicos generales y otros específicos para determinados tipos de serpientes. Aunque no es habitual disponer de ellos en un centro de salud, jamás deben utilizarse fuera de una Unidad de Cuidados Intensivos (UCI) pediátrica y sin una primera prueba de sensibilidad, ya que se trata de tratamientos que, con alta probabilidad, pueden generar anafilaxia y empeorar la sintomatología, ya de por sí grave, de una mordedura de serpiente.
PROFILAXIS ANTIBIÓTICA
En la actualidad no existe suficiente evidencia científica como para recomendar indicaciones clínicas claras y únicas1-4. En caso de infección, la flora suele ser polimicrobiana, prácticamente con independencia del animal agresor. Está constituida fundamentalmente por estreptococos, S. aureus y anaerobios1-4. La presencia de Eikenella corrodens o de Haemophilus spp. es típica de mordeduras humanas, lo que debe ser tenido en cuenta en casos de análisis médico-legales, si bien la forma de la arcada dentaria es más que suficiente para distinguir este tipo de mordedura1-4.
En general se recomienda iniciar profilaxis antibiótica solo en las siguientes situaciones1-4:
- Lactantes, en cualquier caso.
- Mordeduras en cara, manos, pies o área genital.
- Heridas con signos de infección.
- Consulta médica retrasada más de 12 horas después de la mordedura.
- Heridas moderadas o graves, especialmente si hay edema, lesión por aplastamiento o requieren desbridamiento quirúrgico.
- Heridas penetrantes o profundas, especialmente si afectan a hueso, tendones o articulaciones.
- Niños inmunocomprometidos y asplénicos.
Los antibióticos que mejor cubren la flora polimicrobiana causante de estas infecciones son amoxicilina-clavulánico y cefuroxima-axetilo, durante 5-7 días. En caso de mala evolución en un plazo de 48-72 horas de tratamiento oral, se recomienda ingreso para antibioterapia intravenosa. Si el resultado de los cultivos es estéril, o bien no se recogieron cultivos, se debe valorar la posibilidad de añadir gentamicina o bien cambiar a una cefalosporina de tercera generación. En alérgicos a penicilina (reacción inmediata) una opción razonable sería asociar trimetroprim-sulfametoxazol y clindamicina1-4.
LA TEMIDA RABIA
Se podría casi afirmar que en España no hay rabia y, si existe, se trata de casos tan excepcionales que cualquier laboratorio lo señalaría con esa palabra tan inespecífica como molesta: "trazas". En caso de que nos mordiera un animal rabioso, el riesgo de transmisión, incluso sin profilaxis posterior, es de aproximadamente el 20%. Además, la adecuada irrigación de las heridas reduce el riesgo de contagio hasta un 90%. Sin embargo, en caso de desarrollar rabia, la mortalidad es del 100%, puesto que no existe tratamiento para la enfermedad1-4. De ahí el justificado, aunque quizás excesivo, temor.
En nuestro país, no existe no existe ningún caso confirmado de rabia trasmitida por un animal de origen español desde 1975. En verano de 2014, falleció en Madrid una mujer de origen marroquí que se contagió en su país de origen, donde la rabia es endémica5. En verano de 2013, un perro rabioso, procedente también de Marruecos, mordió a cuatro menores y un adulto. Todos ellos recibieron tratamiento profiláctico y ninguno desarrolló la enfermedad6. Ambos episodios elevaron la alarma por riesgo de rabia en nuestro país, pero la posibilidad real de contagio continua siendo muy baja.
La vacuna de la rabia en perros es obligatoria en toda España, salvo Galicia, País Vasco y Cataluña. En caso de mordedura de un animal doméstico bien vacunado, no debe administrarse profilaxis, fundamentalmente porque se trata de un tratamiento bastante seguro pero no exento de riesgos. En caso de mordedura de un animal no vacunado, es conveniente la observación por un veterinario durante los siguientes diez días, y administrar la profilaxis a la víctima en caso de que el animal desarrollase algún síntoma compatible con rabia. Si la mordedura se produce en Andalucía, Ceuta y Melilla, dada su proximidad geográfica con Marruecos, podría valorarse el inicio de profilaxis.
En caso de mordeduras de perros y gatos salvajes, zorros o, sobre todo, murciélagos, debe administrarse la profilaxis. Especial cuidado debe tenerse con los murciélagos, puesto que en muchos pueblos de nuestro país continúa siendo habitual la práctica de determinados juegos en ambientes festivos. Por otro lado, es raro que un murciélago vuele durante el día o se introduzca dentro de una casa, ya que prefieren volar al aire libre y de noche. En estos casos se debe extremar la precaución porque esta actitud por parte del animal puede ser debida a desorientación, o a la búsqueda de un lugar de protección, en ambos casos síntomas compatibles con rabia.
En caso de considerar oportuno el inicio de la profilaxis, se administrará inmunización pasiva con globulina antirrábica de origen humano a 20-40 U/kg, distribuyendo la mitad de la dosis alrededor de la herida y el resto por vía intramuscular, y se iniciará la pauta de vacunación (régimen Essen: 1 ml de vacuna intramuscular los días 0-3-7-14-28 o régimen reducido a tres visitas /cuatro dosis: dos dosis (2 ml) por vía intramuscular el día 0, y una dosis los días 7 y 21)1-4.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
Las imágenes del manuscrito han sido tomadas de buscadores gratuitos de Internet como Morguefile®, Stock.xchng®, OpenPhoto®, PhotoRack®, Stockvault®, Public-Domain-Photos® y Pixabay®. Las imágenes de las mordeduras de serpiente han sido elaboradas por el autor principal del artículo.
ABREVIATURAS: UCI: Unidad de Cuidados Intensivos.
BIBLIOGRAFÍA
- Barcones Minguela F. Mordeduras y picaduras de animales. En: Protocolos de urgencias pediátricas de la Asociación Española de Pediatría y la Sociedad Española de Urgencias Pediátricas [en línea] [consultado el 22/07/2015]. Disponible en www.aeped.es/sites/default/files/documentos/mordeduras_y_picaduras_de_animales.pdf
- Vázquez López P, Guerrero Soler MM. Mordeduras y picaduras. An Pediatr Contin. 2008;6:76-84.
- Huerta Aragonés J, Saavedra Lozano J. Infecciones de la piel y partes blandas (III): mordeduras y picaduras (tratamiento y profilaxis). Guía ABE. Tratamiento de las infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico. En: Guía ABE [en línea] [actualizado el 20/06/2009, consultado el 22/07/2015]. Disponible en www.guia-abe.es/temas-clinicos-infecciones-de-la-piel-y-partes-blandas-(iii):-mordeduras-y-picaduras-(tratamiento-y-profilaxis)
- Mayol Canals LI. Lesiones producidas por ofidios y animales marinos. Protocolos de Dermatología Pediátrica de la Asociación Española de Pediatría. En: Asociación Española de Pediatría [en línea] [consultado el 22/07/2015]. Disponible en www.aeped.es/documentos/protocolos-dermatologia
- Lourido M. Muere de rabia una mujer en Madrid. En: Cadena Ser [en línea] [consultado el 22/07/2015]. Disponible en http://cadenaser.com/ser/2014/06/20/sociedad/1403230405_850215.html
- Sánchez E. La rabia llegó vía Marruecos. En: El País [en línea] [consultado el 22/07/2015]. Disponible en http://sociedad.elpais.com/sociedad/2013/06/15/actualidad/1371327522_963662.html




