Vol. 16 - Num. 63
Colaboraciones especiales
La gripe y las vacunas frente a la gripe. Presente y futuro
Raúl Ortiz de Lejarazu Leonardoa, S Tamames Gómezb
aProfesor de Microbiología. Facultad de Medicina, Universidad de Valladolid. Servicio de Microbiología e Inmunología, Hospital Clínico Universitario. Valladolid. España.
bDirección General de Salud Pública. Junta de Castilla y León. Valladolid. España.
Correspondencia: R Ortiz de Lejarazu. Correo electrónico: rortizdelejarazu@saludcastillayleon.es
Cómo citar este artículo: Ortiz de Lejarazu Leonardo R, Tamames Gómez S. La gripe y las vacunas frente a la gripe. Presente y futuro. Rev Pediatr Aten Primaria. 2014;16:253-8.
Publicado en Internet: 31-07-2014 - Número de visitas: 18518
Resumen
Aproximadamente dos de cada diez niños contraen la gripe cada año. Los niños son más susceptibles a la infección gripal y difunden la enfermedad en el hogar y los colegios, eliminando más cantidad de virus y durante más tiempo que los adultos. Las complicaciones más frecuentes son otitis media, traqueobronquitis, laringotraqueítis, bronquiolitis y bronquitis, frecuente en pacientes naïve. La más grave es la neumonía primaria viral, más frecuente con los virus A. La gripe sobrecarga los servicios sanitarios y especialmente los de Atención Primaria pediátrica, lo cual tiene repercusión sobre la mortalidad. En EE. UU., durante la epidemia de 2010-11 hubo 115 muertes en niños, de los cuales solo el 23% estaba vacunado. EE. UU. y Canadá han implementado la recomendación universal de vacunar haciendo especial énfasis en los niños, en Europa solo lo ha hecho el Reino Unido. Actualmente, distintas modalidades de vacunas con virus inactivados están comercializadas en España. Las vacunas con virus atenuados se emplean en EE. UU. y Rusia. Las vacunas de gripe con virus vivos atenuados han resultado más eficaces en niños <4 años debido a que esa población ha tenido menos exposiciones anteriores a la gripe que los adultos. La mayoría de vacunas gripales inactivadas son de virus completos o fraccionados. Recientes avances demuestran el posible uso de vacuna adyuvada en niños, y la existencia de vacunas tetravelentes que protejan frente a los dos linajes de virus B que pueden circular cada año. La vacunación gripal de los niños constituye una necesidad médica no cubierta adecuadamente en España. En epidemias estacionales se ha demostrado que la vacunación gripal de niños tiene un efecto protector sobre otros grupos más vulnerables. Mientras se logra un consenso científico, es responsabilidad del pediatra recomendar seriamente la vacunación gripal de niños y adolescentes con patologías de base y sus convivientes.
Palabras clave
● Gripe ● Vacuna antigripal tetravalente ● Vacunación antigripal ● VacunasINTRODUCCIÓN
La gripe epidémica es una infección vírica causada por los virus gripales A y B de mayor morbilidad en niños y jóvenes y mayor mortalidad en ancianos o personas con enfermedades crónicas. Cada año los brotes de gripe estacional producidos por variantes menores de los virus infectan a una proporción importante de población pediátrica. Estas infecciones dejan inmunidad duradera frente al virus infectante, aunque es habitual que las personas sufran varios episodios a lo largo de la vida debido a la existencia de diferentes tipos, subtipos y múltiples variantes menores de los virus de la gripe. Solo los subtipos de virus del tipo A pueden causar pandemias1. La epidemia del invierno 2013-14 se ha iniciado principalmente por una variante menor de la cepa A H1N1 que apareció en marzo de 2009 y se difundió durante aquel año y el siguiente como virus predominante.
La vacunación gripal es la medida más segura y eficaz de evitar la gripe. Aunque su efectividad puede oscilar entre el 60 y el 90% debido a la variabilidad del virus y a factores inmunitarios del huésped, sobre todo en niños pequeños naïve2,3, se han conseguido considerables avances en el desarrollo de nuevos diseños de vacunas antigripales.
Aproximadamente dos de cada diez niños contraen la gripe cada año4. Los niños son más susceptibles a la infección gripal y juegan un papel decisivo en la difusión de la enfermedad en el hogar y los colegios. Eliminan más cantidad de virus y durante un periodo de tiempo más prolongado que los adultos. La infección gripal en niños y adolescentes ocasiona fiebre más elevada que en adultos. Los neonatos a menudo presentan síntomas poco específicos con apnea y rechazo del alimento, y cuadros respiratorios más semejantes al crup y a la bronquiolitis. En niños hospitalizados, casi la mitad presenta somnolencia, el 20% presenta crisis convulsivas, y todos los casos, hospitalizados o no, sufren otitis media aguda con frecuencia (4-5%). En lactantes menores de seis meses se observan abdominalgias, vómitos y diarrea. El síndrome sistémico gripal puede ser especialmente intenso y postrante en niños pequeños encontrándose la creatinfosfocinasa elevada y la transaminasa glutámico oxalacética discretamente elevada como manifestaciones enzimáticas de la afectación muscular5.
Los pacientes inmunodeprimidos pediátricos tienen una mayor persistencia y excreción del virus gripal y sufren con mayor frecuencia neumonía primaria viral. En trasplantados la mortalidad se asocia con el grado de neutropenia.
Las complicaciones más frecuentes en niños son otitis media, traqueobronquitis, laringotraqueítis y bronquiolitis. La bronquitis aguda es la complicación respiratoria más frecuente y está asociada a pacientes naïve. La más grave es la neumonía primaria viral, más frecuente con los virus A. La sintomatología gripal de los primeros días da paso a fiebre alta que no remite, tos, disnea y cianosis; la gasometría sanguínea revela hipoxia acusada. La radiografía de tórax muestra infiltrados bilaterales difusos de localización peribronquial sin consolidación. El deterioro de la función pulmonar es rápido y la mortalidad elevada. La neumonía secundaria por sobreinfección bacteriana por Streptococcus pneumoniae, Haemophilus influenzae y Staphylococcus aureus,microorganismos más frecuentes, ocurre tras una pequeña remisión de la sintomatología gripal entre 11 y 14 días después del inicio del síndrome gripal. La forma bronconeumónica es la más frecuente y grave y ha sido responsable de más del 80% de las muertes ocurridas en las pandemias. El síndrome de Reye es una encefalopatía con degeneración hepática grasa que ocurre en la infancia y adolescencia (2 a 18 años) y cursa con una alta mortalidad (10-40%). Se presenta como una complicación de la gripe B y en menor medida de la gripe A, y se ha asociado también a otras infecciones víricas, sobre todo a varicela. La incidencia tras la infección gripal se ha estimado entre 0,3 y 0,8 casos por 100 000 menores de 18 años; si bien existen formas leves más frecuentes. Otras complicaciones raras son la encefalitis y la encefalopatía, el síndrome de Guillain-Barré, la miositis, el fracaso renal, el síndrome de coagulación intravascular y el síndrome hemofagocítico. El registro de casos graves del grupo de vigilancia de la gripe muestra que la hospitalización ha sido más alta cuando circula el nuevo virus H1N1 (1,4%) y menor cuando circula el subtipo H3 o el virus B (0,4-0,5%)6.
Su gran capacidad de difusión y alta morbilidad hace que sobrecargue los servicios sanitarios y especialmente los de Atención Primaria pediátrica. La gripe tiene repercusión también sobre la mortalidad y eleva los costes sociosanitarios directos e indirectos en Pediatría7,8. EE. UU. y Canadá han implementado en la última década la recomendación universal de vacunar con especial énfasis en los niños, que en Europa no tiene correspondencia, a excepción del Reino Unido.
En embarazadas se ha comprobado una mayor incidencia de complicaciones entre el segundo y el tercer trimestre de la gestación, pero no se ha probado riesgo añadido de malformaciones congénitas. El Grupo Estratégico Asesor de Expertos en Inmunización de la Organización Mundial de la Salud (OMS) recomienda la vacunación antigripal estacional inactivada en embarazadas, como el grupo de riesgo más importante9.
En España existe una política de vacunación antigripal muy consolidada en los últimos años que se ha ido afirmando gracias al esfuerzo notable de las Administraciones sanitarias para conseguir su aceptación por parte de la población general. En conjunto, España posee una de las coberturas de vacunación más elevada de Europa en personas de más de 65 años, pero a pesar de todo no cumplimos el objetivo de la OMS de cobertura ≥75%10. Sin embargo, no sucede lo mismo en poblaciones menores de 65 años, ya que las poblaciones sin patología crónica de base por debajo de esa edad no constituyen dianas para dicha vacunación. A este respecto, resultan llamativas las bajas tasas de vacunación entre el personal sanitario, en general inferiores al 25%. Por motivos obvios, este grupo debería vacunarse anualmente y de forma especial aquellos pertenecientes a unidades críticas o pediátricas. Este es un objetivo sobre el cual existe un consenso muy amplio11 que merecerá en los años futuros un debate serio y profundo por sus implicaciones deontológicas.
VACUNAS FRENTE A LA GRIPE
Actualmente solo las vacunas con virus inactivados están comercializadas en todo el mundo. Las vacunas con virus atenuados se emplean desde hace tiempo en EE. UU. y Rusia con resultados probados, aunque presentan limitaciones en la seguridad cuando se aplican por debajo de los dos años de edad (Tabla 1).
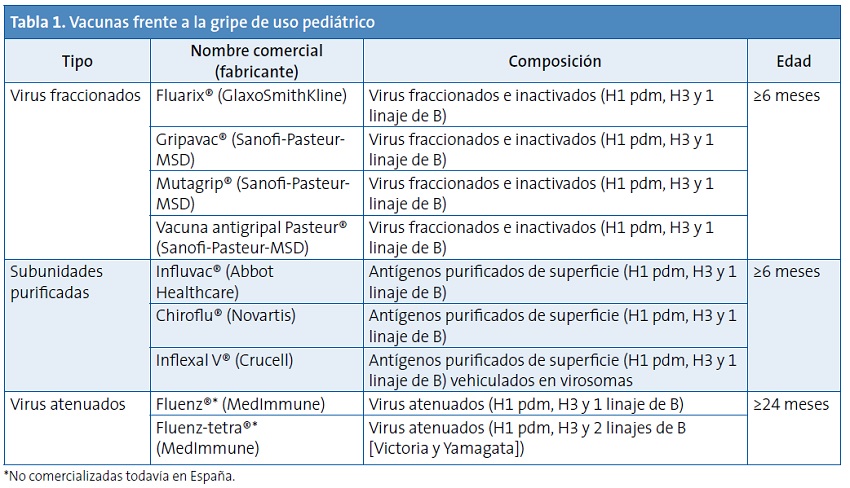
Las vacunas inactivadas pueden clasificarse con el siguiente esquema:
- Vacunas con virus enteros (VE). Son suspensiones purificadas de viriones completos.
- Vacunas con virus fraccionados (VF). Son suspensiones purificadas de viriones fraccionados por la acción de detergentes que contienen la hemaglutinina y otras proteínas externas e internas del virus.
- Vacunas de subunidades (VS). Son vacunas que contienen solo los antígenos de superficie, unidos por sus extremos lipófilos.
- Vacunas con antígenos gripales (virus enteros o fraccionados) y adyuvantes.
- Vacunas con subunidades antigénicas vehiculadas en virosomas o liposomas.
Dejando aparte las dos últimas categorías, se puede considerar a las vacunas gripales inactivadas como vacunas enteras y vacunas fraccionadas. Ambos tipos de vacunas tienen una eficacia satisfactoria y probablemente similar en términos de respuesta. Las vacunas adyuvadas aumentan la respuesta de anticuerpos y tienen un espectro mayor de heteroprotección frente a otras cepas divergentes de la vacunal. Distintos trabajos han estudiado su aplicación en población pediátrica12,13.
Las vacunas de la gripe se pueden utilizar en niños a partir de los seis meses de edad. Antes de esa fecha no resultan eficaces, después de esa edad su eficacia tiene algunas limitaciones aunque continua siendo la medida más eficaz para prevenir la gripe.
Las vacunas con adyuvantes y las vehiculadas en liposomas o en partículas similares a virus (liposomales y virosomales) se han diseñado para mejorar la respuesta protectora en población anciana; sin embargo, datos recientes permiten vislumbrar una futura aplicación de la vacuna adyuvada con MF59 en niños. Este diseño vacunal dirigido a las personas mayores parece demostrar una respuesta más potente y duradera también en niños14.
El otro grupo conceptualmente diferente de vacunas lo constituyen las vacunas fabricadas con virus activos atenuados. Los mecanismos de atenuación responden a dos planteamientos básicos; la selección de cepas termosensibles (ts) mutantes de virus gripal, incapaces de replicarse a temperaturas superiores a +25 o +28 °C y la obtención de cepas de virus recombinantes adaptadas al frío (ca) con los genes que codifican los antígenos protectores de superficie de la hemaglutinina y la neuraminidasa de la cepa salvaje.
Estas vacunas han resultado más eficaces en niños por encima de cuatro años debido a que esa población no ha tenido tantas experiencias anteriores con la gripe como los adultos. En estos, la existencia de anticuerpos previos frente a la gripe limita la posibilidad de que la vacuna atenuada produzca una infección asintomática protectora, y por ello la efectividad es menor.
La vacunación gripal de los niños constituye una necesidad médica no cubierta adecuadamente15. En las sucesivas epidemias estacionales tanto en España como en otros países, la población infantil es la más afectada y su inmunización ha demostrado tener un efecto protector sobre otros grupos etarios más vulnerables (ancianos y crónicos). Los datos para España estiman en 2156 visitas ambulatorias pediátricas por 100 000 habitantes-año4. De igual modo, otros trabajos estiman en 4,1 por 1000 la tasa de hospitalización en menores de seis meses16.
En EE. UU., durante la epidemia de 2010-11 se declararon 115 muertes en niños, de los cuales solo el 23% estaba vacunado17. Todos estos datos en conjunto demuestran que, si bien la vacuna es capaz de prevenir la gripe, existen todavía espacios que deben ser mejorados tanto en su aplicación como en su diseño. Uno de dichos aspectos es la recomendación de vacunación a todos los niños y adolescentes, que en diferentes momentos ha probado su efecto directo sobre la morbimortalidad infantil y un efecto de inmunidad de grupo sobre otros segmentos de la población. Alcanzar un consenso científico en este apartado requiere analizar los pros y los contras de esa medida sanitaria. Uno de ellos es la variabilidad que puede obtenerse en la respuesta ante futuros contactos con el virus salvaje en niños primoinmunizados con vacuna inactivada. Algunos trabajos en modelos animales han apuntado la posibilidad de una respuesta heterotípica menor tras la infección natural por gripe en vacunados previamente con vacuna inactivada con subtipo H3N218. Otra cuestión es la asunción de que las recomendaciones se tengan que asociar con su inclusión en el calendario vacunal y gratuidad, lo que puede añadir costes importantes en tiempos de restricciones económicas.
A pesar de esos reparos, dichos autores reafirman la necesidad de vacunar a los niños con patologías de base que pueden sufrir complicaciones graves y riesgo de hospitalización aumentado por gripe. Este apartado se sitúa entre las principales recomendaciones de la OMS en la vacunación de gripe9. De igual forma, en dicho documento se insiste en la vacunación de las embarazadas por el riesgo aumentado de hospitalización y gripe grave entre el segundo y tercer trimestre de la gestación19. Además, distintos trabajos han apuntado un efecto protector indirecto sobre el recién nacido, lo cual resulta interesante, ya que hasta los seis meses de edad no se administra ninguna vacuna frente a la gripe.
Recientemente han aparecido las vacunas tetravalentes de gripe, que añaden un virus B más para ampliar la cobertura a los dos linajes de virus B (Yamagata y Victoria), que pueden circular simultáneamente y son responsables de un número importante de gripes.
Estamos todavía lejos de una vacuna de gripe universal, o similar a las disponibles para rubeola, poliomielitis o hepatitis B. La variabilidad del virus de la gripe hace necesaria, hoy por hoy, una formulación y fabricación anual de las vacunas que exige un esfuerzo notable de vigilancia y seguimiento mundial de la gripe a través del Global Influenza Surveillance and Response System (GISRS). El principal talón de Aquiles es la posibilidad de desabastecimiento en casos de fuerte demanda. El uso de sustratos celulares para la producción, así como el uso de virus quimera vacunales, puede mejorar en un futuro la vacunación de gripe. Mientras tanto, es responsabilidad del pediatra recomendar seriamente la vacunación de todos los niños y adolescentes con patologías de base y su entorno.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: OMS: Organización Mundial de la Salud.
BIBLIOGRAFÍA
- Treanor JT. Influenza Viruses, Including Avian Influenza and Swine Influenza. En: Mandell GL, Bennett JE, Dolin R (eds.). Mandel, Douglas and Bennett’s Principles and Practice, 7th ed. London, UK: Churchill Livingstone Elsevier; 2010. p. 2265-88.
- Jefferson T, Rivetti A, Harnden A, Di Pietrantonj C, Demicheli V. Vaccines for preventing influenza in healthy children. Cochrane Database Syst Rev. 2008;2:CD004879.
- Jefferson T, Smith S, Demicheli V, Harnden A, Rivetti A, Di Pietrantonj C. Assessment of the efficacy and effectiveness of influenza vaccines in healthy children: systematic review. Lancet. 2005;365:773-80.
- Paget WJ, Balderston C, Casas I, Donker G, Edelman L, Fleming D, et al. EPIA collaborators. Assessing the burden of paediatric influenza in Europe: the European Paediatric Influenza Analysis (EPIA) project. Eur J Pediatr. 2010;169:997-1008.
- Ortiz de Lejarazu R, Pumarola Suñe T. Gripe. En: Rozman C: Medicina Interna de Farreras/Rozman, 17.ª ed. Madrid: Elsevier España; 2012. p. 2267-72.
- Centro Nacional de Epidemiología. Informe sobre la gravedad de la epidémica de gripe en la temporada 2013-14 y su comparación con las tres temporadas precedentes 2010-11 a 2012-13. Madrid, 2014 [en línea] [consultado el 15/01/2014]. Disponible en http://goo.gl/6Dvbhq
- Neuzil KM, Mellen BG, Wright PF, Mitchel EF Jr., Griffin MR. The effect of influenza on hospitalizations, outpatient visits, and courses of antibiotics in children. N Engl J Med. 2000;342:225-31.
- Poehling KA, Edwards KM, Weinberg GA, Szilagyi P, Staat MA, Iwane MK, et al. The underrecognized burden of influenza in young children. N Engl J Med. 2006;355:31-40.
- WHO/OMS. Meeting of the Strategic Advisory Group of Experts on immunization. April 2012-Conclusions ans recommendations. Weekly Epidem Rec. 2012;87:201-16.
- Blank PR, Schewenkglenks M, Szucs TD. Vaccination coverage rates in eleven European countries during two consecutive influenza seasons. J Infect. 2009;58:446-58.
- Picazo JJ, Alonso LM, Arístegui J, Bayas JM, Sanz J, Del Amo P, et al. Consenso sobre la vacunación frente a la gripe en el personal sanitario. Rev Esp Quimioter. 2012;25:226-39.
- Vesikari T, Pellegrini M, Karvonen A, Groth N, Borkowski A, O’Hagan DT, et al. Enhanced immunogenicity of seasonal influenza vaccines in young children using MF59 adjuvant. Pediatr Infect Dis J. 2009;28:563-71.
- Vesikari T, Knuf M, Wutzler P, Karvonen A, Kieninger-Baum D, Schmitt HJ, et al. Oil-in-Water Emulsion Adjuvant with Influenza Vaccine in Young Children. N Engl J Med. 2011;365:1406-16.
- Vesikari T, Karvonen A, Tilman S, Borkowski A, Montomoli E, Banzhoff A, et al. Immunogenicity and safety of MF59-adjuvanted H5N1 influenza vaccine from infancy to adolescence. Pediatrics. 2010;126(4):e762-e770.
- Banzhoff A, Stoddard JJ. Effective influenza vaccines for children. A critical unmet medical need and a public health priority. Hum Vaccin Immunother. 2012;8:398-402.
- Montes M, Vicente D, Pérez-Yarza EG, Cilla G, Pérez-Trallero E. Influenza-related hospitalisations among children aged less than 5 years old in the Basque Country, Spain: a 3-year study (July 2001-June 2004). Vaccine. 2005;23:4302-6.
- Centers for Disease Control and Prevention (CDC). Influenza-associated pediatric deaths–United States, September 2010-August 2011. MMWR Morb Mortal Wkly Rep. 2011;60:1233-8.
- Bodewes R, Kreijtz JH, Rimmelzwaan GF. Yearly influenza vaccinations: a double-edged sword? Lancet Infect Dis. 2009;9:784-88.
- Poehling KA, Szilagyi PG, Staat MA, Snively BM, Payne DC, Bridges CB. Impact of maternal immunization on influenza hospitalizations in infants. Am J Obstet Gynecol. 2011;204(6 Suppl 1):S141-S148.




