Vol. 15 - Num. 60
Grupo PrevInfad/PAPPS Infancia y Adolescencia
Síndrome de la muerte súbita del lactante (parte 1). Factores de riesgo
Francisco Javier Sánchez Ruiz-Cabelloa, LC Ortiz Gonzálezb, Grupo PrevInfadc
aPediatra. CS Zaidín Sur. Granada. España.
bCHARE Guadix. Granada. España.
cF. J. Soriano Faura (coord.), J. Colomer Revuelta, O. Cortés Rico, M. J. Esparza Olcina, J. Galbe Sánchez-Ventura, J. García Aguado, A. Martínez Rubio, J. M. Mengual Gil, M. Merino Moína, C. R. Pallás Alonso, F. J. Sánchez Ruiz-Cabello.
Correspondencia: FJ Sánchez. Correo electrónico: jsanchezrc@gmail.com
Cómo citar este artículo: Sánchez Ruiz-Cabello FJ, Ortiz González LC, Grupo PrevInfad. Síndrome de la muerte súbita del lactante (parte 1). Factores de riesgo. Rev Pediatr Aten Primaria. 2013;15:361-70.
Publicado en Internet: 20-12-2013 - Número de visitas: 28628
Resumen
El síndrome de la muerte súbita del lactante(SMSL) constituye la principal causa de mortalidad en lactantes entre un mes y un año de vida en países desarrollados. Su incidencia ha decrecido drásticamente en países en los que se ha adoptado la posición supina; sin embargo, en los últimos años este descenso se ha estabilizado. Puesto que en más del 95% de los casos de SMSL están involucrados dos o más factores de riesgo, se hace preciso reconsiderar las actividades preventivas.
En el presente artículo se revisan las recomendaciones y actividades preventivas basadas en la actuación sobre los factores de riesgo modificables más importantes: recomendar la posición supina durante el sueño (es el factor de riesgo más importante), evitar tabaquismo, alcohol y drogas durante el embarazo, recomendar la cuna dentro del dormitorio de los padres con superficie firme, sin objetos blandos ni sábanas sueltas, y evitar el sobrecalentamiento por temperatura exterior elevada o demasiado abrigo. La lactancia materna es el factor protector más importante, haber seguido las visitas durante el embarazo y el uso del chupete se muestran también como factores protectores. Hay que resaltar la falta de evidencia sobre la monitorización a domicilio como factor preventivo.
Palabras clave
● Síndrome de muerte súbita del lactanteINTRODUCCIÓN
El síndrome de la muerte súbita del lactante (SMSL) se define como la muerte súbita de un lactante de menos de un año, cuya causa permanece inexplicada después de una minuciosa investigación del caso que incluya autopsia completa, examen del lugar de fallecimiento y revisión de la historia clínica1. Se trata de un diagnóstico sindrómico al que se llega por exclusión y que es probable que tenga diferentes etiologías.
Aunque se ha invocado un defecto en la autorresucitación durante el sueño y la reinhalación del aire espirado como posibles causas, no hay aún pruebas suficientes para admitirlas definitivamente. Actualmente, entre otras muchas, se estudian como posibles causas las siguientes: factores genéticos, procesos inflamatorio-infecciosos en conjunción con alteraciones del sistema inmunológico, etc.
- Factores genéticos: el papel de los factores genéticos en el SMSL no está claro. Se han identificado determinados polimorfismos en genes de víctimas de SMSL, lo que sugiere que estos polimorfismos, interactuando con factores ambientales específicos, podrían incrementar la susceptibilidad al SMSL. Entre estos polimorfismos genéticos cuyo papel se está considerando en la patogénesis del SMSL, podemos destacar:
- Gen de transporte de serotonina.
- Genes codificadores de los canales iónicos del corazón (anomalías en estos canales podrían relacionarse con riesgo potencial de arritmias, síndrome de QT largo...).
- Genes relacionados con el desarrollo del sistema nervioso autónomo.
- Disfunciones del sistema inmunitario: deleciones parciales del componente C4 del complemento, alteraciones del gen promotor de IL-10.
- Procesos inflamatorios-infecciosos: infecciones respiratorias virales, así como la presencia de toxinas bacterianas o fúngicas.
- Factores ambientales: entre ellos la presencia de productos tóxicos de las sustancias ignífugas de los colchones.
De todos modos, ninguna de ellas ha podido ser probada. Estos factores, interactuando con otros ambientales específicos, aún no bien conocidos, podrían aumentar la susceptibilidad al SMSL.
Queda excluido de la definición y de los mecanismos fisiopatológicos el síndrome de muerte súbita neonatal, que se refiere al periodo neonatal temprano (siete primeros días de vida).
EPIDEMIOLOGÍA
EL SMSL constituye la primera causa de muerte posneonatal (entre el primer mes y el año de vida) en los países desarrollados, suponiendo el 40-50% de dicha mortalidad. Su frecuencia varía geográficamente. Entre los países con tasa alta (de 3 a 7 por 1000 nacidos vivos) se encuentran Australia (especialmente Tasmania), Nueva Zelanda e Irlanda del Norte. Los países occidentales tienen, en general, una tasa intermedia (de 1 a 3 por 1000 nacidos vivos), mientras que Hong Kong, Japón y Suecia presentan una tasa baja (de 0,05 a 1 por 1000 nacidos vivos).
La verdadera incidencia de la muerte súbita en España no está bien establecida. Son escasos los estudios de epidemiología de muerte infantil realizados en nuestro país. La tasa de mortalidad publicada por el Instituto Nacional de Estadística (INE) entre 1985 y 1995 fue del 0,3-0,4‰. Es muy probable que haya existido una infradeclaración por un inadecuado registro de la causalidad del fallecimiento en los lactantes.
Desde el inicio de las campañas preventivas educacionales acerca de la muerte súbita, iniciadas en torno a 1994, se vio un descenso de la prevalencia de SMSL de 1,37 por 1000 nacidos vivos en 1987 a 0,57 en 2002, en EE. UU.2. Similares descensos se han apreciado en otros países, comprendidos entre un 30% en Japón y un 82% en Holanda y Noruega3.
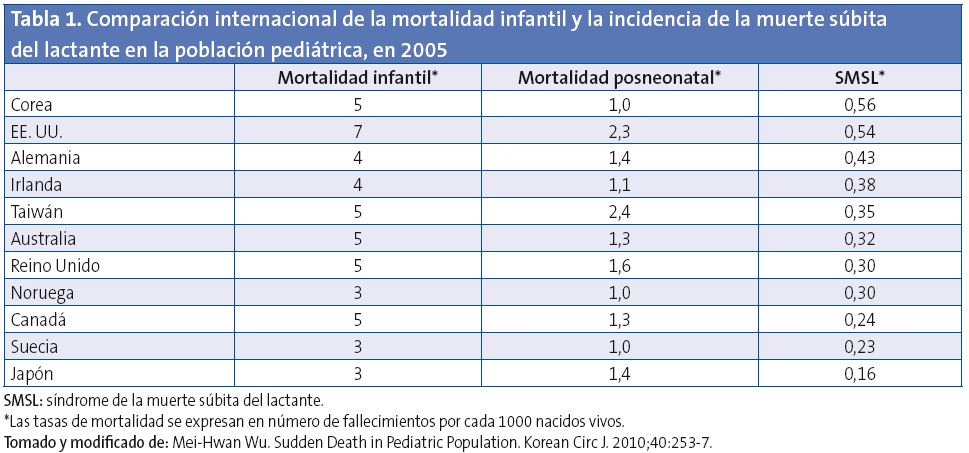
En los últimos años, las tasas de prevalencia del SMSL se han estabilizado en la mayoría de países, por lo que persiste un fondo de preocupación por encontrar nuevos factores de riesgo y afrontar de nuevo la lucha para disminuir su prevalencia4 (Tabla 1).
Hay un predominio del sexo masculino en la mayoría de los estudios, con aproximadamente un 50% de sobretasa respecto al femenino. La máxima incidencia se produce entre los dos y los tres meses de edad, siendo poco frecuentes los casos antes de las dos semanas de vida y después de los seis meses.
La gran mayoría de los casos ocurren entre la medianoche y las nueve de la mañana, por lo que se ha supuesto que acontecen durante el sueño. También predominan los casos acaecidos en los meses fríos y húmedos (doble incidencia), respecto a los cálidos y secos, tendencia que también muestra, en menor grado, el resto de la mortalidad posneonatal.
Se desconoce el porqué, pero la incidencia y la importancia de cada factor de riesgo varían según la raza. Por ejemplo, el bajo peso tiene un riesgo relativo menor en negros que en blancos americanos.
Además del dramatismo del fallecimiento, lo inesperado del mismo y las circunstancias en las que se produce ocasionan un tremendo impacto en las familias, en quienes con frecuencia deja secuelas importantes.
FACTORES DE RIESGO ASOCIADOS
En los factores de riesgo que se describen a continuación está suficientemente demostrada su asociación con el SMSL pero, exceptuando la posición durante el sueño, existen pocos trabajos en los que se demuestre la efectividad del consejo en cuanto al cambio de conocimientos o actitudes5-9.
Factores relacionados con la madre
Cuidados prenatales y control de la gestación
Hay estudios que demuestran una disminución del riesgo de SMSL en aquellos lactantes cuyas madres han seguido un adecuado control del embarazo10. La recomendación se basa en una cohorte de nacidos en EE. UU. entre 1995 y 1998 (n = 15 627 404). Estudio de casos (muertes = 12 404) y controles que fueron seleccionados al azar (n = 49616): “La mayoría de los casos no tenían cuidados prenatales respecto a los controles”.
Lactancia materna11,12
Se ha demostrado en numerosos estudios de casos y controles y metaanálisis (odds ratio [OR] 0,55) la asociación de la lactancia materna (LM) como factor protector de SMSL. La LM debe prolongarse al menos hasta los seis meses de edad, ya que la gran mayoría de muertes súbitas ocurren en este periodo. En casi todos los trabajos se ha probado la asociación de LM como factor protector de SMSL.
En un trabajo amplio de casos (333) y controles (998), la recogida de datos se hizo mediante un cuestionario que incluía variables independientes y tipo de lactancia (materna exclusiva, mixta y sin LM). Los resultados de LM exclusiva y disminución del riesgo de SMSL fueron claros, tanto en el análisis univariante como multivariante: el 50% de los casos frente al 83% de los controles recibía LM exclusiva a la edad de dos semanas (OR 0,43; intervalo de confianza del 95% [IC 95%] 0,27-0,69). El 39% de los casos frente al 72% de los controles tenía LM exclusiva al mes de vida (OR 0,48; IC 95% 0,28-0,82). El 9% de los casos frente al 33% de los controles recibía LM exclusiva un mes antes del cuestionario o muerte (OR 0,27; IC 95% 0,13-0,56). La lactancia mixta disminuyó el riesgo de muerte súbita, pero perdió su significación en el estudio multivariante, después del ajuste para posibles factores de confusión.
En cuanto al mecanismo de producción de dicha protección, los autores explican que pueden ser plausibles mecanismos biológicos como la inducción de la LM a un sueño con fácil despertar que se asociaría a menor riesgo de SMSL y mecanismos inmunológicos, ya que la LM protege de infecciones (fundamentalmente infecciones respiratorias agudas del tracto superior) y estas están presentes en muchos casos de muerte súbita, además, el pico de edad del SMSL es entre el segundo y el cuarto mes (59% de los casos), que es cuando la Ig G materna es baja.
Las conclusiones de este trabajo son suficientemente potentes (el estudio es de casos controles con muestra amplia y un análisis multivariante que descarta errores por ajuste de las variables de confusión más importantes), por lo que puede aclarar dudas anteriores en que los factores de confusión hacían dudar de la significación entre LM y disminución del riesgo de SMSL; así, concluyen lo siguiente:
- La LM reduce el riesgo de SMSL y dicha protección continúa mientras el niño sea amamantado.
- La LM debe prolongarse al menos hasta los seis meses, ya que la gran mayoría de las muertes súbitas aparecen en esos primeros seis meses de vida (el 73% en este estudio).
- Debería haber programas que incluyeran la promoción de la LM como medida preventiva de muerte súbita y que dichos programas estuvieran enfocados sobre todo a las clases socioeconómicas bajas, donde la prevalencia de LM es menor.
Cohabitación
Compartir habitación sin compartir cama disminuye el riesgo de SMSL13. La cuna del bebé debe situarse en la habitación de los padres, cerca de la cama de estos.
Se ha demostrado que compartir la habitación sin compartir la cama disminuye hasta un 50% el riesgo de SMSL (parece está relacionado con el hecho de que, de este modo, se previenen más fácilmente eventos como sofocación, estrangulamiento o atrapamiento, que pueden ocurrir cuando el niño duerme en una cama de adulto). De este modo, la cuna del bebé debe colocadarse en la habitación de los padres, cerca de la cama de estos.
Colecho (compartir la cama)
Varios estudios han mostrado una asociación entre el riesgo de SMSL y el compartir cama con los padres14,15. Hay situaciones en las que el riesgo al compartir la cama aumenta, como en casos de compartir cama con personas que consuman habitualmente tabaco, alcohol, drogas o ciertos medicamentos (antidepresivos, ansiolíticos); compartir la cama con padres en situación de extremo cansancio, padres menores de 20 años o personas ajenas a los padres.
Carpenter16 concluye en su revisión que el colecho tiene un riesgo promedio elevado durante los primeros tres meses (OR ajustada [ORa] 5,1; IC 95% 2,3-11,4) en bebés alimentados con leche materna colocados sobre su espalda para dormir en la cama de padres no fumadores y que no tienen otros factores de riesgo. Cuando la madre o el padre fuman, el riesgo es de ORa 21,8; IC 95%: 11,2-42,6. El riesgo se eleva más de 150 veces cuando la madre consume alcohol (ORa 151; IC 95% 50,6-450,7) y aumenta 250 veces para los progenitores que fuman y beben alcohol (ORa 243; IC 95% 76,1-781,3). El estudio publicado por Carpenter et al. en la revista British Medical Journal es el resultado de un reanálisis de artículos antiguos (el más moderno publicado hace diez años, el más antiguo hace 27). La antigüedad de los mismos hace que ni siquiera el uso de un complejo análisis estadístico pueda compensar las importantes deficiencias que los artículos originales tienen en su diseño.
La Academia Americana de Pediatría5 no recomienda, como seguro, compartir la cama y aconseja que los bebés puedan ser llevados a la cama para alimentarlos o confortarlos, pero deben volver a su propia cuna cuando los padres se dispongan a dormir.
Un comunicado de la Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia (IHAN) de España17, emitido en 2013, manifiesta respecto al colecho que correspondería a los profesionales de la salud, basándose en la evidencia disponible, asesorar y compartir información para evitar situaciones de riesgo conocidas, y que corresponde a las madres y padres la decisión última sobre su práctica.
Concluimos, a la vista de las pruebas actuales, que el colecho favorece la práctica de la LM. Su relación con el SMSL permanece poco clara, dada la variabilidad e inconsistencia de los trabajos. No existe certeza suficiente para determinar el balance entre los beneficios y los riesgos del colecho en bebés alimentados con LM.
Exposición prenatal y postnatal a alcohol o drogas
Existe un riesgo incrementado de SMSL18. Hay estudios que relacionan el consumo, tanto durante el periodo periconcepcional como durante la gestación, con una mayor tasa de SMSL.
Tabaquismo materno
El tabaquismo materno se asocia, como factor independiente, al SMSL (ORa 2,92)19; su papel ha sido confirmado en múltiples estudios de casos y controles.
- Tabaquismo materno durante la gestación o después del nacimiento del neonato20: varios metaanálisis refieren que el riesgo de muerte súbita asociado al hábito de fumar durante el embarazo es de 4,67 (IC 95% 4,04-5,35). Un estudio neozelandés mostró un riesgo relativo de 5 en las madres fumadoras. En otro estudio realizado en EE. UU. se encontró que, de las múltiples variables estudiadas en el National Maternal and Infant Health Survey (estudio de cohortes en el que no se registró la postura durante la noche), solo el tabaquismo materno durante la gestación se asoció independientemente (ORa 2,92).
- Tabaquismo pasivo (fumar en el ambiente cercano al neonato, sea el hogar, el automóvil u otros lugares donde los niños pasen tiempo): 13 estudios encontraron que el hábito de fumar del padre y la madre después del embarazo aumenta el riesgo 2,31 veces (IC 95% 2,02-2,59). Otros seis estudios encontraron riesgo cuando el padre fuma y la madre no lo hace con una OR de 1,4.
El riesgo de SMSL es particularmente alto cuando el niño comparte cama con un adulto fumador21.
Factores socioeconómicos y demográficos
Se ha relacionado el SMSL con el bajo nivel socioeconómico y de educación, madres adolescentes o menores de 20 años y paridad superior a tres.
Factores relacionados con el niño
Antecedente de hermano fallecido por SMSL
El riesgo de recurrencia en hijos posteriores se ha estimado que es cinco veces mayor (entre dos y diez veces) que la incidencia de la población general. En caso de abuso, abandono, deprivación afectiva o pobreza, el riesgo de recurrencia es mayor. En los gemelos existe un riesgo de hasta el 4% en las primeras 24 horas después del fallecimiento del hermano. Pasado ese tiempo, el riesgo es igual que el de los hermanos en general22.
Prematuridad y bajo peso al nacer
Se confirma en los estudios una asociación inversa significativa entre el SMSL y el peso al nacer, sobre todo por debajo de los 2500 g23.
Factores ambientales
Postura del lactante en la cuna
Es el principal factor de riesgo modificable24,25. El decúbito prono durante el sueño se ha asociado fuertemente con el SMSL en múltiples estudios. Los hallazgos son muy consistentes y se repiten independientemente del tiempo y la situación geográfica. Refuerza esta hipótesis la disminución de la incidencia de SMSL en aquellos países que han seguido la recomendación de poner a los lactantes en decúbito supino.
El decúbito prono durante el sueño se ha asociado fuertemente con el SMSL en múltiples estudios de casos y controles, de análisis pre- y posintervención y prospectivos, tanto en Europa como en Australia, Nueva Zelanda y EE. UU. En estos estudios, la OR para el riesgo de SMSL de la postura en decúbito prono respecto al supino oscila entre 2,3 y 13,126. Las campañas para evitar el decúbito prono durante el sueño en los lactantes producen una disminución del 30 al 50% en la tasa de mortalidad por SMSL en todos los países donde se ha conseguido disminuir drásticamente la prevalencia de esta postura.
El decúbito lateral también presenta mayor riesgo (6,57 veces) que el decúbito supino, por lo cual no se considera seguro y no se recomienda.
A pesar de que en decúbito supino los lactantes duermen algo menos y tienen más despertares y más prolongados durante la noche, es la postura que debe recomendarse. únicamente por una indicación médica específica (reflujo gastroesofágico grave, malformaciones craneofaciales de la vía aérea superior) puede recomendarse el decúbito prono.
El decúbito supino aumenta la frecuencia de plagiocefalia postural27. Estudios de casos y controles han demostrado que muchos casos de plagiocefalia se asocian con la posición supina para dormir (OR 2,51; IC 95% 1,23-5,16), por ello deben hacerse recomendaciones para prevenirla, como que cuando el lactante esté despierto puede permanecer boca abajo con supervisión (aunque no se sabe el tiempo exacto recomendable), lo cual es importante tanto para prevenir la plagiocefalia como para estimular el desarrollo de la musculatura escapulohumeral. Otra opción para prevenir la plagiocefalia es cambiar el apoyo de la cabeza sobre la cuna con frecuencia.
Por otra parte, el decúbito supino no ha mostrado ningún otro peligro asociado (muertes por aspiración u otras causas).
Ambiente del dormitorio
Determinadas variables del ambiente en el que duerme el lactante influyen en el riesgo de SMSL:
- La superficie de descanso blanda constituye un factor de riesgo consistente para el SMSL. Hay estudios que muestran un aumento de cinco veces el riesgo de SMSL en superficies blandas, llegando hasta 21 veces (IC 95% 7,8-56,2) si se combina con posición de decúbito prono28.
- Deben usarse siempre superficies firmes: los colchones deben ser firmes y mantener su forma incluso cuando sean colocadas las sábanas, de modo que no haya espacios entre el colchón y la barandilla de la cuna. Deben usarse sábanas ajustables y ropa de cama específica.
- Otros accesorios sueltos: mantas, edredones y almohadas, cojines, objetos blandos y colgantes al cuello también aumentan hasta cinco veces el riesgo de SMSL, independientemente de la postura para dormir29.
- El uso de asientos de seguridad o dispositivos de otro tipo (cochecitos, columpios o portabebés) para el sueño se ha asociado en alguna ocasión con el SMSL. El uso de sillitas adaptadas para viajes en automóvil posee ventajas de seguridad que superan claramente el pequeño riesgo de SMSL existente. Por ello no se recomienda el uso rutinario de los asientos de coche para dormir fuera del coche, pero se sigue aconsejando encarecidamente su uso para viajes.
- Arropamiento excesivo y sobrecalentamiento en la cuna: el sobrecalentamiento se ha asociado con mayor riesgo, especialmente si la cabeza queda cubierta (head covering).
Aunque varios estudios muestran un aumento de riesgo de SMSL en situaciones de sobrecalentamiento (por la temperatura exterior o por la ropa del niño), la definición de esta en dichos estudios varía, por lo que resulta difícil aportar recomendaciones específicas. El uso de ventilador, como prevención de SMSL cuando la temperatura exterior es elevada, no está suficientemente demostrado.
Generalmente se aconseja una temperatura de 20 a 22 °C y evitar el arropamiento excesivo, sobre todo si el bebé tiene fiebre. La heterogeneidad en la definición de sobrecalentamiento hace que no haya una certeza alta en cuanto a recomendaciones precisas.
La "cabeza cubierta" es un factor de riesgo modificable importante asociado al SMSL30.
En 2008, y con un fondo de preocupación al haberse estabilizado las tasas de incidencia de SMSL en la mayoría de los países, a la vez que se enfatiza el continuar con las recomendaciones para disminuir los factores de riesgo, se identifica un nuevo factor potencialmente modificable. P. S. Blair et al. hacen una revisión sistemática sobre diez estudios para valorar la prevalencia y la magnitud del riesgo del factor head covering o cabeza cubierta encontrado en algunas de las víctimas del SMSL; así, encuentran que la prevalencia es del 24,6% (del 3,2% en controles), la OR univariante 9,6 (significativa en todos los estudios) y el riesgo atribuible del 27,1%, lo cual sugiere que evitando la cabeza cubierta se podría reducir una cuarta parte de SMSL. La recomendación para evitar el head covering es poner al lactante a los pies de la cama y la manta hasta el pecho, bien remetida (Fig. 1).

La revisión, por supuesto, no establece una relación causal, ni se conocen con certeza los mecanismos involucrados, tampoco se conoce el tipo de consejo más idóneo, ni las consecuencias y resultados de su aplicación.
Concluyen que la cabeza cubierta es un factor modificable mayor asociado al síndrome y que su importancia puede ir en aumento si se llega a conocer mejor.
Solo se ha podido demostrar una asociación univariante y por supuesto no se ha podido demostrar ningún tipo de causalidad de este factor con el SMSL. En Reino Unido se ha puesto en marcha una campaña informativa a los padres feet to foot (“pies a los pies”) que parece intuitiva, pero sin evidencia de que efectuarla reduzca el riesgo de cabeza cubierta.
Uso del chupete al dormir
Usar el chupete durante el sueño tiene un efecto protector del SMSL, con una asociación sin causalidad y una OR de 0,71, según un metaanálisis (nueve estudios retrospectivos de casos y controles publicados entre 1993 y 2003)31. Se calcula que se evitaría una muerte por cada 2733 niños. El mecanismo no está claro.
Se recomiendaofrecer al niño el chupete para dormir en todos los episodios de sueño durante el primer año:
- Ofrecérselo al ponerlo a dormir en decúbito supino y no reintroducirlo en la boca una vez que el niño se haya dormido. Si el niño no quiere el chupete, no forzarlo.
- No mojar el chupete en ninguna sustancia dulce.
- Limpiar el chupete y sustituirlo por otro nuevo con frecuencia.
- En el caso de lactantes alimentados al pecho, se debe retrasar la introducción del chupete al mes de vida, cuando la LM ya está establecida. La creencia de que el chupete interfiere con la LM y produce problemas de maloclusión dental no está suficientemente confirmada.
Inmunización y calendario vacunal
No se ha apreciado relación entre las vacunaciones y el SMSL32. De hecho, la evidencia sugiere que la inmunización puede tener un efecto protector contra el SMSL. La OR en el análisis univariante sugirió que las vacunas eran un factor protector, pero su heterogeneidad hace que sea difícil combinar estos estudios.
MEDIDAS PREVENTIVAS ESPECÍFICAS PARA LA POBLACIÓN DE ALTO RIESGO
Monitorización a domicilio
No hay pruebas concluyentes de la utilidad de monitorización a domicilio.
En una revisión sistemática fueron incluidos 11 estudios33. Un ensayo clínico controlado y aleatorizado (ECA) de baja calidad, con 100 lactantes con un hermano fallecido de SMSL y diez estudios de cohortes. Durante el periodo de monitorización fallecieron 11 lactantes, con muertes descritas como SMSL, lo cual supone una tasa de eventos de 5 por 1000 (IC 95% 1,4-11,0). Las tasas de eventos en lactantes no monitorizados oscilaron entre 1,2 y 5,6 muertes por 1000.
No existe evidencia de alto nivel (estudios de casos controles y prospectivos) de que el uso generalizado de monitores cardiorrespiratorios en el domicilio, para detectar episodios de apnea, bradicardia o hipoxia, disminuyan la incidencia de SMSL, tanto en hermanos como en lactantes con episodios aparentemente letales (EAL).
La monitorización podría ser evaluada para determinados lactantes, en situaciones especiales, pero no debe usarse de rutina como medida preventiva del SMSL.
No hay datos concluyentes que prueben la efectividad de los programas de monitorización a domicilio para prevenir el SMSL, incluso con una utilización óptima de la técnica. Tampoco se dispone de ningún método suficientemente discriminativo para identificar a los lactantes que realmente son de alto riesgo.
CONCLUSIONES
Las recomendaciones actuales para la prevención del SMSL se basan en actuar frente a los factores de riesgo modificables asociados con el SMSL, la disminución de las tasas de SMSL desde las campañas sobre la postura al dormir hace pensar que la modificación de los factores de riesgo disminuiría los casos de SMSL pero, exceptuando la postura al dormir, en la que se demuestra que la recomendación modifica actitudes y disminuye casos de SMSL34,35, el resto de las intervenciones no han demostrado un beneficio neto para la prevención de casos y, salvo excepciones, tampoco que modifiquen conocimientos y actitudes, al menos en Atención Primaria.
No se ha encontrado relación del SMSL con el reflujo gastroesofágico, las alteraciones neurológicas, los tratamientos médicos ni la realización de analítica. No se han encontrado tampoco más episodios de apnea ni peor control de la temperatura corporal en los prematuros víctimas del SMSL, comparados con el resto de los prematuros. Tampoco se ha encontrado asociación con la hipoxia intrauterina, la alimentación materna ni los antecedentes obstétricos. No se ha encontrado asociación con infecciones respiratorias en las dos semanas previas, diarrea o vómitos. Los estudios que relacionan el crecimiento posnatal lento con el SMSL han sido criticados por deficiencias metodológicas.
AGRADECIMIENTOS
A la IHAN-España por los comentarios y el aporte realizado para la elaboración de este tema.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: IC 95%: intervalo de confianza al 95% • IHAN: Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia • INE: Instituto Nacional de Estadística • LM: lactancia materna • OR: odds ratio • ORa: odds ratio ajustada • SMSL: síndrome de la muerte súbita del lactante.
BIBLIOGRAFÍA
- Beckwith J. Defining the sudden infant death syndrome. Arch Pediatr Adolesc Med. 2003;157:286-90.
- Kochanek KD, Murphy SL, Anderson RN, Scott C. Deaths: final data for 2002. Natl Vital Stat Rep. 2004;53(5):1-116.
- Hauck FR, Tanabe KO. International Trends in Sudden Infant Death Syndrome: Stabilization of Rates Requires Further Action. Pediatrics. 2008;122:660-6.
- Mei-Hwan W. Sudden Death in Pediatric Population. Korean Circ J. 2010;40:253-7.
- Task Force on Sudden Infant Death Syndrome. SIDS and other sleep-related infant deaths: expansion of recommendations for a safe infant sleeping environment. Pediatrics. 2011;128(5):1030-9.
- Corwin MJ. Sudden infant death syndrome: Risk factors and risk reduction strategies. [Monografía en Internet]. UpToDate. 2012 [en línea]. Disponible en www.uptodate.com
- Grupo de Trabajo para el Estudio y Prevención de la Muerte Súbita Infantil de la Asociación Española de Pediatría. Libro Blanco de la Muerte Súbita del Lactante (SMSL), 3.ª ed. Madrid: Ed. Ergon; 2003 [en línea] [consultado el 03/11/2013]. Disponible en www.aeped.es/grupo-trabajo-estudio-muerte-subita-infantil/documentos/libro-blanco-muerte-subita-infantil
- Task Force on Sudden Infant Death Syndrome. The changing concept of Sudden Infant Death Syndrome: diagnostic coding shift, controversies regarding the sleeping environment, and new variables to consider in reducing risk. Pediatrics. 2005;116(5):1245-55.
- Trachtenberg F, Haas E, Hannah C, Kinney HC, Stanley C, Krous H. Risk Factor Changes for Sudden Infant Death Syndrome After Initiation of Back-to-Sleep Campaign. Pediatrics. 2012;129:630-8.
- Getahun D, Amre D, Rhoads GG, Demissie K. Maternal and obstetric risk factors for sudden infant death syndrome in the United States. Obstet Gynecol. 2004;103(4):646-52.
- Hauck FR, Thompson J, Tanabe KO, Moon RY, Vennemann M. Breastfeeding and reduced risk of sudden infant death syndrome: a meta-analysis. Pediatrics. 2011;128(1):103-10.
- Sánchez Ruiz-Cabello J (rev.). Perlinfad-las perlas de PrevInfad [blog en Internet]. Lactancia materna y reducción del riesgo de SMSL [14/04/2009] [en línea] [consultado el 03/11/2013]. Disponible en: http://perlinfad.wordpress.com/
- Horsley T, Clifford T, Barrowman N. Benefits and harms associated with the practice of bed sharing: a systematic review. Arch Pediatr Adolesc Med. 2007;161:237-45.
- Venneman MM, Hense HW, Bajanowski T. Bed sharing and the risk of sudden infant death syndrome: can we resolve the debate? J Pediatr. 2012;160:44-8.
- Pérez Gaxiola G, Cuello García CA. El colecho puede incrementar el riesgo de muerte súbita del lactante. Evid Pediatr. 2011;8:34.
- Carpenter R, McGarvey C, Mitchell EA. Bed sharing when parents do not smoke: is there a risk of SIDS? An individual level analysis of five major case-control studies. BMJ Open. 2013;3:e002299.
- Landa Rivera L, Paricio Talayero JM, Lasarte Velillas JJ, Hernández Aguilar MT. Comunicado de IHAN-España sobre la práctica del colecho y el amamantamiento [en línea] [consultado el 03/11/2013]. Disponible en www.ihan.es/index45.asp
- Kandall SR, Gaines J, Habel L, Davidson G, Jessop D. Relationship of maternal substance abuse to subsequent sudden infant death syndrome in offspring. J Pediatr. 1993;123(1):120-6.
- Taylor JA, Sanderson M. A reexamination of the risk factors for the sudden infant death syndrome. J Pediatr. 1995;126(6):887-91.
- Schoendorf KC, Kiely JL. Relationship of sudden infant death syndrome to maternal smoking during and after pregnancy. Pediatrics. 1992;90(6):905-8.
- Scragg R, Mitchell EA, Taylor BJ. Bed sharing, smoking, and alcohol in the sudden infant death syndrome. New Zealand Cot Death Study Group. BMJ. 1993;307(6915):1312-8.
- Hunt CE. Sudden infant death syndrome and subsequent siblings. CHIME Steering Committee. Collaborative Home Infants Monitoring Evaluation. Pediatrics. 1995;95(3):430-2.
- Malloy MH, Hoffman HJ. Prematurity, sudden infant death syndrome, and age of death. Pediatrics. 1995;96(3 pt 1):464-71.
- Li DK, Petitti DB, Willinger M. Infant sleeping position and the risk of sudden infant death syndrom in California, 1997-2000. Am J Epidemiol. 2003;157(5):446-55.
- Carpenter RG, Irgens LM, Blair PS. Sudden unexplained infant death in 20 regions in Europe: case control study. Lancet. 2004;363(9404):185-91.
- Taylor JA, Krieger JW, Reay DT. Prone sleep position and the sudden infant death syndrome in King County, Washington: a case-control study. J Pediatr. 1996;128:626-30.
- Turk AE, McCarthy JG, Thorne CH. The «Back to sleep campaign» and deformational plagiocephaly: is there cause for concern? J Craniofac Surg. 1996;7:12-18.
- Hauck FR, Herman SM, Donovan M. Sleep environment and the risk of sudden infant death syndrome in an urban population: the Chicago Infant Mortality Study. Pediatrics. 2003;111(5 pt 2):1207-14.
- Wilson CA, Taylor BJ, Laing RM. Clothing and bedding and its relevance to sudden infant death syndrome: further results from the New Zealand Cot Death Study. J Paediatr Child Health. 1994;30:506-12.
- Sánchez Ruiz-Cabello J (rev.). Perlinfad-las perlas de PrevInfad [blog en Internet]. “Head covering”, un nuevo factor de riesgo asociado a SMSL [01/nov/2008] [en línea] [consultado el 03/11/2013]. Disponible en http://perlinfad.wordpress.com/.
- Hauck FR, Omojokun OO, Siadaty MS. Do pacifiers reduce the risk of sudden infant death syndrome? A meta-analysis. Pediatrics. 2005;116(5):e716-23.
- Venneman MM, Höffgen M, Bajanowski T. Do Immunizations reduce the risk for SIDS? A meta-analysis. Vaccine. 2007;25:4875-9.
- Strehle EM, Gray WK, Gopisetti S, Richardson J, McGuire J, Malone S. Can home monitoring reduce mortality in infants at increased risk of sudden infant death syndrome? A sistematic review. Acta Paediatr. 2012;101(1):8-13.
- Ryckewaert D’Halluin A, Roussey M, Branger B, Venisse A, Pladys P. Formative evaluation to improve prevention of sudden infant death syndrome (SIDS): a prospective study. Acta Paediatr. 2011;100:e147-151.
- Moon RY, Calabrese T, Aird L. Reducing the risk of sudden infant death syndrome in child care and changing provider practices: lessons learned from a demonstration project. Pediatrics. 2008;122(4):788-98.




