Vol. 14 - Num. 56
Notas clínicas
Hipotiroidismo primario por tiroiditis crónica autoinmune en una niña de dos años
Dolores Martos Martíneza, I Domínguez Pascualb, E Ramírez Quintanillac, Emilio García Garcíad
aCS Utrera Sur. Sevilla. España.
bServicio de Bioquímica Clínica. Hospital Universitario Virgen del Rocío. Sevilla. España.
cUnidad de Endocrinología Pediátrica. Hospital Universitario Infantil Virgen del Rocío. Sevilla. España.
dUnidad de Endocrinología Pediátrica. Hospitales Universitarios Virgen del Rocío. Sevilla. España.
Correspondencia: D Martos. Correo electrónico: lolamartos@movistar.es
Cómo citar este artículo: Martos Martínez D, Domínguez Pascual I, Ramírez Quintanilla E, García García E. Hipotiroidismo primario por tiroiditis crónica autoinmune en una niña de dos años. Rev Pediatr Aten Primaria. 2012;14:313-6.
Publicado en Internet: 07-12-2012 - Número de visitas: 22043
Resumen
El hipotiroidismo primario por tiroiditis crónica autoinmune es raro en niños menores de tres años. Presentamos una niña de dos años cuyos síntomas de hipotiroidismo aparecieron a los 18 meses de vida: estancamiento pondoestatural y retraso en la adquisición del lenguaje. El tratamiento con levotiroxina ha normalizado rápidamente el crecimiento, el lenguaje y los valores analíticos. Destacamos la importancia de realizar un diagnóstico y un tratamiento precoces, incluyendo el estudio de la función tiroidea dentro de la batería de pruebas de un niño con fallo de medro. El tratamiento precoz sirve para prevenir déficits neurológicos o de crecimiento irreversibles.
Palabras clave
● Hipotiroidismo adquirido ● Tiroiditis autoinmuneINTRODUCCIÓN
La tiroiditis autoinmune (TA) es la causa más frecuente de hipotiroidismo y de enfermedad tiroidea en niños y adolescentes en un área con buen aporte de yodo1-3. En la edad pediátrica, ocurre sobre todo en la adolescencia y es rara en menores de tres años2,4-7, en los que la principal etiología es la alteración congénita, definida por malformación tiroidea y dishormonogénesis4. En los niños nacidos en nuestro país se detecta el hipotiroidismo en el cribado neonatal4,5.
CASO CLÍNICO
Presentamos el caso de una niña de dos años cuyos padres son de origen marroquí, nacida en España. No existen antecedentes familiares de consanguinidad, tiroidopatías ni enfermedades autoinmunes. La gestación, bien controlada, cursó con analítica tiroidea normal. Hizo profilaxis con yoduro potásico (200 µg/día). Parto a término de 39 semanas. Peso al nacimiento 3334 g (percentil 65 [P65]) y longitud 49 cm (P40). Alimentada con lactancia materna durante dos años. El cribado neonatal de hipotiroidismo resultó normal.
El desarrollo psicomotor y pondoestatural fue normal hasta los 18 meses de vida, mantuvo un P25-50, tanto de peso como de talla, hasta esa edad. Consultaron a los dos años por un evidente retraso de crecimiento y por síntomas tales como apatía, juego escaso, ausencia de lenguaje, estreñimiento y pérdida de apetito.
En la exploración se detectó un hipocrecimiento armónico: peso 11 500 g (P3) y talla de 78,5 cm (por debajo del P3; -4,0 desviaciones estándar [DE]), índice de masa corporal (IMC) 18,6 kg/m2 (P94), pelo ralo, piel seca, abdomen globuloso y lentitud de movimientos. No tenía edemas, alteraciones en la coloración de la piel, facies tosca, llanto ronco ni macroglosia. No había bocio. La exploración neurológica fue normal (Fig. 1).
Se realizó una analítica sanguínea que mostró niveles elevados de colesterol (326 mg/dl) a expensas de la fracción LDL (250 mg/dl). El proteinograma con inmunoglobulinas, los anticuerpos de celiaquía y el hemograma fueron normales, no presentaba anemia ni trombopenia que pudieran tener origen autoinmune. Sí había ferropenia (ferritina 9 µg/l [normal 20-200]). En el estudio de la función tiroidea: hormona tiroestimulante (TSH) de 2375 µU/ml (rango normal 0,4-4), tiroxina libre indetectable, anticuerpos antitiroideos positivos (antitiroglobulina 223 U/ml y antiperoxidasa 514 U/ml, siendo el valor normal inferior a 60 en ambos).
En la ecografía tiroidea, la morfología, el tamaño y la situación del tiroides fueron normales, con un patrón homogéneo. El estudio de audición, que incluyó impedanciometría con reflejos y audiometría conductual, también resultó normal.
Se inició tratamiento con levotiroxina, con una dosis de 50 µg al día, consiguiendo a los 15 días valores de TSH de 11,42 µU/ml y de tiroxina libre de 2,20 ng/dl. Un mes después, la TSH era de 0,59 µU/ml y la tiroxina libre de 1,88 ng/dl, persistiendo en todos los controles posteriores dentro de los valores normales con la misma dosis de levotiroxina.
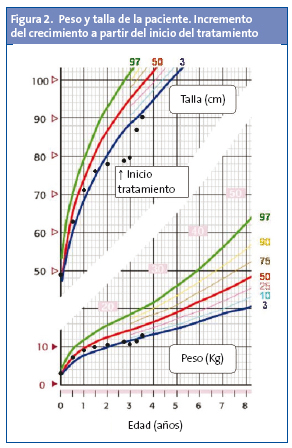
Clínicamente, al mes de empezar el tratamiento, el aspecto de la niña es más despierto y había mejorado la talla (79,8 cm [-3,95 DE]), manteniendo igual peso. A los nueve meses, la talla es de 89,9 cm (-2,53 DE) y el peso de 12 700 g, lo que supone una velocidad de crecimiento de 10,5 cm/año (+3,76 DE) y un IMC de 15,7 kg/m2 (P45) (Fig. 2). El lenguaje y la comunicación van mejorando con la colaboración del Equipo de Atención Temprana, que hace un seguimiento madurativo, psicológico y del lenguaje.
COMENTARIOS
La etiología de la TA sigue siendo desconocida. Hay factores predisponentes genéticos evidentes y además factores ambientales, sobre todo el aporte de yodo aumentado y otros como fármacos, radiaciones u hormonas. La prevalencia de la TA depende de la edad y del aporte de yodo de la población, alcanza un 3-5% en adultos y un 9,5% en ancianos. El yodo se considera el factor permisivo más importante en un individuo genéticamente predispuesto.
El 86% de los pacientes son mujeres y existe historia familiar de enfermedad tiroidea autoinmune en un 30-40% de los casos. Se han identificado varios genes de susceptibilidad, algunos específicos de la TA y otros comunes con la enfermedad de Graves-Basedow3,8-10.
El bajo peso al nacer para la edad gestacional también se asocia con TA3.
Las regiones con peor nivel económico e higiénico tienen menor prevalencia y se postula que es debido a que, al disminuir la exposición a infecciones, aumentan las enfermedades autoinmunes.
En nuestro caso no se conoce la etiología, ni existe ningún factor predisponente conocido (no había antecedentes familiares, ingestión de fármacos ni aporte externo de yodo).
En el momento del diagnóstico de la TA, el 53% de los niños está eutiroideo; el 3%, hipertiroideo; el 24%, en una situación de hipotiroidismo subclínico, y el 20% tiene hipotiroidismo clínico. La evolución es muy variable: los hipotiroideos suelen persistir en esa situación clínica, aunque algunos normalizan la función tiroidea sin tratamiento. Algunos eutiroideos pueden evolucionar hacia hipotiroidismo3.
El caso descrito presenta un hipotiroidismo adquirido, ya que el cribado neonatal fue normal y tuvo un desarrollo normal hasta el año y medio de vida, edad en la que se inician los síntomas, que se van agravando hasta el diagnóstico.
El hipotiroidismo adquirido debe diferenciarse de los casos perdidos en el cribado neonatal (infrecuentes con los programas actuales, aunque tenemos niños que vienen de países donde no se realiza este cribado) y de los hipotiroidismos congénitos tardíos4,7. La lactancia materna puede retrasar los síntomas de hipotiroidismo congénito pero no altera los resultados del cribado4.
El hipotiroidismo primario por tiroiditis crónica autoinmune en niños menores de tres años es raro. La hormona tiroidea es crítica en la normal maduración del sistema nervioso central del feto y el niño. Está demostrado que la clínica es más compleja y grave en los primeros años de vida (y sobre todo en los primeros 6-9 meses)4,7 que cuando el hipotiroidismo aparece en la infancia tardía. En este punto, destacamos la importancia de solicitar una función tiroidea dentro de la batería de pruebas en el estudio de un fallo de medro5,7 (sin esperar a que se acompañe de retraso psicomotor, que sería una clínica más tardía y muy sutil, como en este caso, que solo afectaba al lenguaje). Es una analítica fácil de realizar, disponible y barata y está al alcance del pediatra de Atención Primaria. Por tanto, aun tratándose de una enfermedad rara a esta edad, por su trascendencia debe estar incluida en ese estudio inicial.
Es importante llevar a cabo test psicológicos para evaluar los efectos del hipotiroidismo adquirido en el desarrollo mental de la infancia temprana, así como realizar un estudio de la audición, que podría estar empeorando el desarrollo del lenguaje. En nuestro caso, estos estudios han sido normales. El tratamiento precoz servirá para prevenir déficits neurológicos o del crecimiento irreversibles.
Existen pocos casos publicados de hipotiroidismo adquirido en niños menores de tres años. Sin embargo, dada la importancia del diagnóstico y el tratamiento precoces, debe formar parte del diagnóstico diferencial de niños pequeños con déficit psicomotor y/o del desarrollo pondoestatural.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: DE: desviación estándar • IMC: índice de masa corporal • Pn: percentil n • TA: tiroiditis autoinmune • TSH: hormona tiroestimulante.
BIBLIOGRAFÍA
- Slatosky J, Shipton B, Wahba H. Thyroiditis: differential diagnosis and management. Am Fam Physician. 2000;61:1047-52.
- Lorini R, Gastaldi R, Traggiai C, Perucchin PP. Hashimoto’s thyroitidis. Pediatr Endocrinol Rev. 2003;1(Suppl 2):205-11.
- Gopalakrishan S, Marwaha RK. Juvenile autoimmune thyroiditis. J Pediatr Endocrinol Metab. 2007;20:961-70.
- Foley T, Abbassi Val, Copeland K, Draznin M. Brief report: Hypothyroidism caused by chronic autoinmune thyroiditis in very young infants. N Engl J Med. 1994;17:466-8.
- Mittnacht J, Schmidt F, Ebinger F, Bettendorf M. Unusual clinical presentation of primary hypothyroidism in a very young infant caused by autoimmune thyroiditis: case report and update of the literature. Eur J Pediatr. 2007;166:881-3.
- Ostergaard GZ, Jacobsen BB. Atrophic, autoimmune thyroiditis in infancy. A case report. Horm Res. 1989;31:190-2.
- Gunther D, Chiu H, Numrych T, Kletter G. Onset of acquired autoinmune hypothyroidism in infancy: a presentation of delayed gross-motor development and rhabdomyolysis. Eur J Pediatr. 2006;165:320-2.
- Jacobson EM, Tomer Y. The CD40, CTLA-4, thyroglobulin, TSH receptor, and PTPN22 gene quintet and its contribution to thyroid autoimmunity: back to the future. J Autoimmun. 2007;28:85-98.
- Ban Y, Tomer Y. Genetic susceptibility in thyroid autoimmunity. Pediatr Endocrinol Rev. 2005;3:20-32.
- Kaloumenou I, Mastorakos G, Alevizaki M, Duntas LH, Mantzou E, Ladopoulos C, et al. Thyroid autoimmunity in schoolchildren in an area with long-standing iodine sufficiency: correlation with gender, pubertal stage, and maternal thyroid autoimmunity. Thyroid. 2008;18:747-54.




