Vol. 27 - Num. 107
Notas clínicas
Una epididimitis con un desenlace inusual
Paula Alquézar Yusa, Jorge Brizuela Delgadoa, Myriam Salvá Arteagab, María de Pablo de las Herasb, Patricia García Navasb, M.ª Yolanda Ruiz del Pradob
aMIR-Pediatría. Hospital Universitario San Pedro. Logroño. La Rioja. España.
bServicio de Pediatría. Hospital Universitario San Pedro. Logroño. La Rioja. España.
Correspondencia: P Alquézar. Correo electrónico: palquezar@riojasalud.es
Cómo citar este artículo: Alquézar Yus P, Brizuela Delgado J, Salvá Arteaga M, de Pablo de las Heras M, García Navas P, Ruiz del Prado MY. Una epididimitis con un desenlace inusual . Rev Pediatr Aten Primaria. 2025;27:273-6. https://doi.org/10.60147/b751ea08
Publicado en Internet: 03-09-2025 - Número de visitas: 6454
Resumen
El piocele es una complicación poco frecuente de las infecciones escrotales en Pediatría, caracterizada por la acumulación de pus en la túnica vaginal del testículo. Este trastorno puede surgir como consecuencia de una epididimitis que no responde al tratamiento antiinflamatorio inicial. Presentamos el caso de un niño de 9 años con dolor escrotal que evolucionó a piocele tras un manejo inicial conservador. La identificación temprana y el tratamiento adecuado son esenciales para prevenir complicaciones mayores, como la atrofia testicular o la infertilidad. Destaca la importancia del seguimiento clínico cercano y un enfoque interdisciplinario.
Palabras clave
● Complicaciones escrotales ● Dolor escrotal ● Epididimitis ● PioceleINTRODUCCIÓN
El piocele es una acumulación de pus en la túnica vaginal del testículo, que representa una complicación poco frecuente pero potencialmente grave de infecciones del tracto genitourinario, como la epididimitis. En el contexto pediátrico, es una entidad rara y su diagnóstico puede retrasarse debido a su baja prevalencia y presentación clínica atípica. El manejo adecuado es crucial para evitar complicaciones severas, como la atrofia testicular o la infertilidad.
CASO CLÍNICO
Paciente de 9 años que acude a urgencias por dolor escrotal unilateral derecho, con una evolución de 8 horas. El dolor presenta un inicio insidioso, sin antecedentes de traumatismo ni disuria. En la exploración física se observa aumento de volumen y sensibilidad en el hemiescroto derecho, sin signos de fluctuación ni trasluminación positiva. El reflejo cremastérico está presente, con signo de Prehn positivo.
Se realiza un análisis sistemático de orina y se recoge urocultivo, ambos con resultados no patológicos. Asimismo, se solicita ecografía escrotal para descartar torsión testicular, la cual muestra aumento del tamaño del epidídimo con engrosamiento hipoecoico, compatible con epididimitis.
Con base en estos hallazgos, se establece el diagnóstico de epididimitis aguda y se decide manejo ambulatorio con ibuprofeno a razón de 40 mg/kg/día y reposo.
Cinco días después, el paciente regresa por empeoramiento clínico, con incremento del dolor y del edema escrotal, a pesar del tratamiento. En la nueva exploración física se aprecia aumento del volumen escrotal, eritema marcado, sensibilidad a la palpación y endurecimiento del hemiescroto derecho. El reflejo cremastérico se mantiene presente, pero el signo de Prehn es ahora negativo. Se realiza una nueva ecografía escrotal que identifica una colección líquida multitabicada y heterogénea alrededor del testículo derecho, sugestiva de hidrocele complicado por piocele (Figura 1). El urocultivo recogido en la visita previa a urgencias continúa siendo negativo.
| Figura 1. Ecografía testicular del paciente, que muestra una colección tabicada compatible con piocele |
|---|
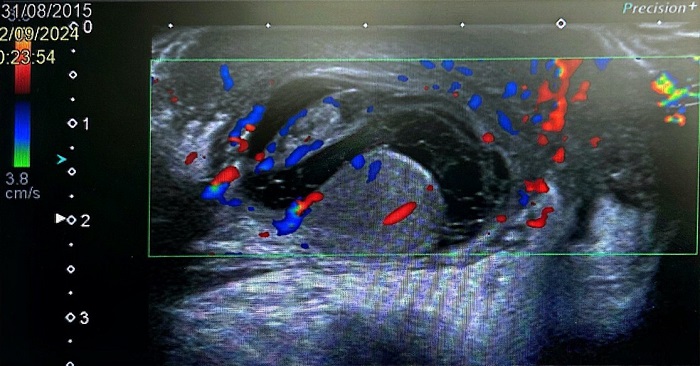 |

Se realiza interconsulta con el Servicio de Urología. Ante el buen estado clínico del paciente, a pesar de los hallazgos ecográficos, se opta por un manejo conservador. Se da el alta con antibioterapia oral empírica: cefuroxima a razón de 20 mg/kg/día por vía oral, con el objetivo de cubrir bacterias comunes del tracto genitourinario. Además, se refuerzan las indicaciones de reposo, elevación escrotal y uso de analgésicos. Se programa seguimiento en consulta a los 7 días para monitorizar la evolución clínica y valorar la necesidad de intervención quirúrgica.
En el control realizado a los 7 días, la evolución del paciente fue favorable. Se observa una notable mejoría de los síntomas, con disminución significativa del dolor y del edema escrotal, sin signos de complicación ni progresión del cuadro. Dada la evolución clínica positiva, se desestima la necesidad de intervención quirúrgica.
DISCUSIÓN
Este caso clínico ilustra una evolución poco habitual de una epididimitis en un niño prepuberal, sin signos sistémicos, que progresó a piocele a pesar del tratamiento conservador inicial.
La epididimitis aguda en varones pequeños suele ser secundaria a infecciones virales, manifestación de una enfermedad sistémica o estar asociada a una anomalía genitourinaria subyacente. No obstante, su etiología en niños prepúberes continúa siendo controvertida1,2. Por otro lado, el piocele ─o hidrocele infectado─ representa una causa poco frecuente de escroto agudo en Pediatría. La etiología más común es la diseminación de una infección intraabdominal a través de un conducto peritoneo vaginal permeable. Otras causas incluyen la idiopática, la diseminación hematógena y la infección secundaria de estructuras como el testículo, el epidídimo o el apéndice de Morgagni1-4.
Clínicamente, el piocele se manifiesta con eritema, induración, dolor y masa inguinoescrotal irreducible4. El diagnóstico diferencial debe incluir, en primer lugar, la torsión testicular, seguido de la hernia inguinal encarcelada y la orquiepididimitis5,6.
El tratamiento del piocele varía según el estado clínico del paciente, la gravedad del cuadro y la respuesta al tratamiento inicial. En todos los casos se recomienda reposo estricto y analgesia. En niños de entre 2 y 14 años sin signos sistémicos como fiebre, las guías actuales de la European Association of Urology aconsejan reservar el uso de antibióticos hasta obtener cultivos positivos2,7. En presencia de afectación general, signos de sepsis, enfermedad de base o sospecha de incumplimiento terapéutico, puede ser necesario el ingreso hospitalario para iniciar antibioterapia intravenosa de amplio espectro hasta el aislamiento del patógeno.
En pacientes de 14 años o más, se recomienda iniciar tratamiento empírico según el microorganismo más probable. Si se sospecha que el piocele es secundario a una epididimitis, la elección antibiótica debe dirigirse a los patógenos más comunes del tracto genitourinario8-10. En niños pequeños, los microorganismos más frecuentes son Escherichia coli y otros bacilos gramnegativos, habituales en infecciones urinarias. También puede estar implicado Enterococcus spp. En adolescentes con actividad sexual, deben considerarse Chlamydia trachomatis y Neisseria gonorrhoeae, empleando antibióticos de amplio espectro que cubran tanto gramnegativos como grampositivos.
En niños pequeños se recomienda el uso de cefalosporinas de tercera generación, como ceftriaxona o cefotaxima, a dosis de 100-200 mg/kg/día por vía intravenosa. Si se sospecha infección por enterococo, puede ser necesario combinar con ampicilina para una cobertura más completa8. En adolescentes, especialmente si se sospecha infección de transmisión sexual, el tratamiento puede incluir azitromicina para cubrir Chlamydia1,8,11.
Cuando el piocele se asocia a orquitis, traumatismos, torsión testicular o infecciones postoperatorias, el régimen antibiótico debe adaptarse a los patógenos más probables. En orquitis bacteriana, se prioriza la cobertura de gramnegativos como E. coli o Proteus spp. Si se trata de una complicación postraumática escrotal, deben considerarse bacterias cutáneas, como Staphylococcus aureus. En pacientes con antecedentes de cirugía urológica, se recomienda añadir cobertura para anaerobios mediante metronidazol1,11. En casos de sospecha de infección por Staphylococcus aureus resistente a meticilina (SARM), puede ser necesario añadir vancomicina o clindamicina5,11. En cualquier situación, el tratamiento debe ajustarse según los resultados del cultivo y la sensibilidad del patógeno, especialmente en infecciones graves o refractarias11.
Dada la posible asociación con anomalías urogenitales, se recomienda realizar seguimiento mediante ecografía urogenital para descartar su presencia12.
En este caso, el paciente fue inicialmente diagnosticado de epididimitis y tratado de forma conservadora, sin pruebas complementarias adicionales debido a la escasa afectación del estado general. Tras el diagnóstico de piocele, se optó por antibioterapia oral empírica con cefuroxima ─una cefalosporina de segunda generación─ dada la estabilidad clínica y ausencia de fiebre. La evolución posterior fue satisfactoria.
CONCLUSIONES
El piocele, aunque infrecuente en edad pediátrica, debe contemplarse como una posible complicación en casos de epididimitis que no muestran respuesta al tratamiento inicial. La identificación precoz mediante ecografía escrotal, junto con un abordaje multidisciplinario, resulta fundamental para prevenir complicaciones graves. Aunque el manejo inicial puede ser conservador, es imprescindible realizar un seguimiento estrecho de la evolución clínica y estar preparados para escalar a intervenciones más invasivas, como el drenaje quirúrgico, en caso de persistencia de la colección purulenta. Un enfoque diligente y proactivo permite asegurar un pronóstico favorable y reducir el riesgo de daño testicular a largo plazo.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
RESPONSABILIDAD DE LOS AUTORES
Contribución de los autores: elaboración del artículo (PAY, JBD y MPH), revisión del texto final (MSA, PGN y YRP).
Los autores han remitido un formulario de consentimiento de los padres/tutores para publicar información de su hijo/a.
ABREVIATURAS
SARM: Staphylococcus aureus resistente a meticilina.
BIBLIOGRAFÍA
- Martin CD, Sulava E, Bloom A. More than just torsion: an unusual case of testicular pain. Mil Med. 2020;185(5-6):e900-e903. https://doi.org/10.1093/milmed/usz316
- Gkentzis A, Lee l. The aetiology and current management of prepubertal epididymitis. Ann R Coll Surg Engl. 2014;96(3):181-3. httos://org/10.1308/003588414X13814021679311
- Deeg KH. Differential diagnosis of acute scrotum in childhood and adolescence with high-resolution duplex sonography. Ultraschall Med. 2021;42(1):10-38. https://doi.org/10.1055/a-1325-1834
- Terentiev V, Dickman E, Zerzan J, Arroyo A. Idiopathic infant pyocele: a case report and review of the literature. J Emerg Med. 2015;48(4):e93-e96. https://doi.org/10.1016/j.jemermed.2014.07.038
- Ali N, Tan A, Chenkin J. Point-of-care ultrasound diagnosis of pyocele: a rare complication of testicular infection. J Emerg Med. 2025;69:58-61. https://doi.org/10.1016/j.jemermed.2024.09.008
- Langan RC, Puente MEE. Scrotal masses. Am Fam Physician. 2022;106(2):184-9.
- Radmayr C, Bogaert G, Dogan H, Kocvara R, Nijman J, Stein R, Undre S. Paediatric urology. En: EAU Guidelines Edn. Presented at the EAU Annual Congress. Milan; 2023.
- Gerena M, Allen BC, Turkbey B, Barker SJ, Costa DN, Flink C, et al. ACR Appropriateness Criteria® acute onset of scrotal pain—without trauma, without antecedent mass: 2024 update. J Am Coll Radiol. 2024;21(11S):S364-S371. https://doi.org/10.1016/j.jacr.2024.08.011
- Yang C, Song B, Liu X, Wei G, Lin T, He D. Acute scrotum in children: an 18-year retrospective study. Pediatr Emerg Care. 2011;27(4):270-4. https://doi.org/10.1097/PEC.0b013e318213144e
- Nistal M, Paniagua R, González-Peramato P, Reyes-Múgica M. Testicular inflammatory processes in pediatric patients. Pediatr Dev Pathol. 2016;19(6):460-70. https://doi.org/10.2350/16-08-1828-PB.1
- Villares Alonso R, Jiménez Jiménez JI. Orquiepididimitis aguda (v.3.0/2019). Guía ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico. Madrid: Guía ABE; 2019 [en línea] [consultado el 03/09/2025]. Disponible en www.guia-abe.es/temas-clinicos-orquiepididimitis-aguda
- Lee YS, Kim SW, Han SW. Different managements for prepubertal epididymitis based on a preexisting genitourinary anomaly diagnosis. PLoS One. 2018;13(4):e0194761. https://doi.org/10.1371/journal.pone.0194761




