Vol. 23 - Num. 30
Casos clínicos. Miscelánea
Taquipnea como signo cardinal: el seguimiento en Atención Primaria como herramienta fundamental del diagnóstico
Juan Jesús Añón Hidalgoa, María Suárez-Bustamante Huélamoa, José Ramón Villa Asensib, Margarita Sánchez Calderónc
aMIR-Pediatría. Hospital Infantil Universitario Niño Jesús. Madrid. España.
bSección de Neumología Pediátrica. Hospital Infantil Universitario Niño Jesús. Madrid. España.
cPediatra. Consultorio Velilla de San Antonio. CS Mejorada del Campo. Madrid. España.
Cómo citar este artículo: Añón Hidalgo JJ, Suárez-Bustamante Huélamo M, Villa Asensi JR, Sánchez Calderón M. Taquipnea como signo cardinal: el seguimiento en Atención Primaria como herramienta fundamental del diagnóstico. Rev Pediatr Aten Primaria. Supl. 2021(30):223-4.
Publicado en Internet: 30-11--0001 - Número de visitas: 6493
INTRODUCCIÓN
Se presenta el caso de un lactante que debutó con un cuadro de broncoespasmo que, a pesar de tratamiento con nebulizaciones de suero hipertónico y broncodilatadores inhalados, mantiene cierto grado de dificultad respiratoria objetivable en una frecuencia respiratoria aumentada (>60 rpm). La inestimable importancia del seguimiento de este signo, cardinal en este cuadro, junto con un alto grado de sospecha desde Atención Primaria, llevaron a la filiación de la entidad subyacente.
CASO CLÍNICO
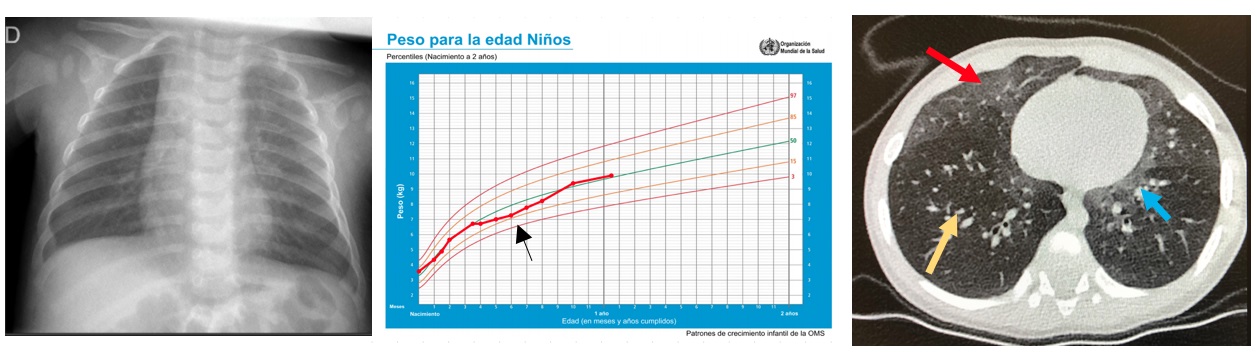
Niño de tres meses de edad que consulta a su pediatra de Atención Primaria por dificultad respiratoria y tos presentando taquipnea con leve tiraje subcostal y roncus, siendo diagnosticado en un primer momento de bronquiolitis. En las sucesivas semanas, a pesar del tratamiento del cuadro, primero con aerosolterapia y posteriormente con broncodilatadores tras prueba terapéutica positiva, persiste la dificultad respiratoria, con taquipnea de 60 rpm, leve tiraje y sibilantes diseminados. El paciente es derivado en varias ocasiones a Urgencias por episodios de desaturación, procediendo a ingreso en servicio de Pediatría en hospital de zona en la última, realizándose estudio con analítica general que incluye recuento de inmunoglobulinas, iontest, aspirado nasofaríngeo (en el que se solicita antígeno para virus respiratorio sincitial y reacción en cadena de la polimerasa de Bordetella pertussis), ecocardiografía y radiografía de tórax (Fig. 1A), no mostrando hallazgos patológicos. Pese a esto, el paciente sigue presentando taquipnea en el seguimiento por su pediatra de Atención Primaria, mostrando un leve estancamiento ponderal (Fig. 1B) junto con un claro empeoramiento nocturno de la dificultad respiratoria. Debido a esta clínica, es derivado a hospital de referencia para ampliar estudios. Se le realiza una polisomnografía donde muestra saturaciones <90% en el 75% del tiempo de sueño y una tomografía axial computarizada de alta resolución donde se evidencian hallazgos compatibles con una hiperplasia de células neuroendocrinas (Fig. 1C), la neumopatía intersticial más frecuente y de mejor pronóstico en la infancia.
| Figura 1. A: izquierda. Radiografía de tórax, en la que no se observaron hallazgos patológicos. B: centro. Curva de crecimiento del paciente en comparación con percentiles de la OMS, donde se observa un leve estancamiento ponderal durante el proceso (flecha). C: derecha. TACAR donde se pueden apreciar áreas en vidrio deslustrado en lóbulo medio (flecha roja) y língula, patrón y localización típicos de esta entidad, y regiones paramediastínicas altas (flecha azul), intercalados con áreas de menor densidad radiológica (flecha amarilla), propias de un patrón parcheado |
|---|
 |

CONCLUSIONES
Las neumopatías intersticiales son un cuadro raro en la edad pediátrica que exigen un alto grado de sospecha. En este caso, el valor de un signo muchas veces ignorado, como puede ser la taquipnea, en un contexto de persistencia en el tiempo en un paciente que no termina de recuperar el estado completo de salud, lleva a la sospecha de un cuadro subyacente con entidad propia. Este grado de sospecha, en el caso que presentamos, viene de la mano del seguimiento que se puede llevar a cabo en una consulta de Atención Primaria, elemento fundamental que enriquece el proceso diagnóstico.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS
OMS: Organización Mundial de la Salud; TACAR: tomografía axial computarizada de alta resolución.




