Vol. 15 - Num. 22
Talleres
Diagnóstico del asma
Águeda García Merinoa, Isabel Mora Gandarillasb
aPediatra. CS Vallobín-Las Campas. Oviedo. Asturias. España.
bPediatra. CS Infiesto. Grupo de Vías Respiratorias de la AEPap. Asturias. España.
Cómo citar este artículo: García Merino A, Mora Gandarillas I. Diagnóstico del asma. Rev Pediatr Aten Primaria. Supl. 2013;(22):89-95.
Publicado en Internet: 03-06-2013 - Número de visitas: 86539
INTRODUCCIÓN
El asma constituye la primera causa de enfermedad crónica en la infancia y limita la calidad de vida de un elevado número de niños y sus familias. Es un problema mayor de salud pública, que representa una enorme carga para la familia y la sociedad.
La tos y las sibilancias recurrentes, características del asma, son muy prevalentes en los primeros años de la vida; sin embargo, la mayoría de los niños pequeños en los que se detectan no tendrán asma. La identificación correcta de los verdaderos asmáticos es imprescindible para evitar tanto el infra- como el sobrediagnóstico o el exceso terapéutico.
La dificultad del diagnóstico se deriva tanto de las distintas expresiones de la enfermedad, variables según la edad o los diversos desencadenantes, como de la ausencia de pruebas objetivas accesibles en la práctica clínica en los lactantes y niños pequeños o de la variable evolución a lo largo del tiempo, que no es predecible.
El asma es un síndrome que agrupa diferentes formas de enfermedad, en el que factores genéticos aún no bien definidos y ambientales originan diferentes expresiones clínicas. La patogenia común es la inflamación crónica de la vía aérea, incluso en pacientes con síntomas leves, funcionalmente se caracteriza por la presencia de hiperreactividad bronquial y obstrucción generalizada y variable, característicamente reversible, de la vía aérea.
¿ES ASMA? CLAVES PARA UN DIAGNÓSTICO CORRECTO
Las guías de referencia en el asma1-6 establecen que la historia clínica exhaustiva y dirigida, el examen físico, las pruebas de función pulmonar en niños colaboradores y descartar otros diagnósticos son los pasos a seguir para establecer el diagnóstico o la elevada probabilidad de asma. Los aspectos claves para el diagnóstico se detallan en la Tabla 1.
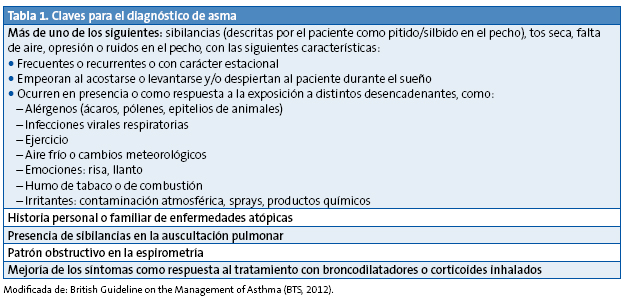
El objetivo del diagnóstico y el tratamiento precoces es limitar la frecuencia y gravedad de las exacerbaciones, impedir el deterioro de la función pulmonar, prevenir la muerte por asma y mantener la calidad de vida del niño o adolescente y su familia7.
Síntomas
El asma se diagnostica a partir de los datos clínicos, sin embargo, ningún síntoma ni signo clínico es patognomónico y los más frecuentes, la tos y el pitido o silbido en el pecho, son muy poco sensibles. Aparecen habitualmente con un patrón recurrente característico, relacionado con la exposición a desencadenantes reconocibles, y mejoran o revierten con el tratamiento broncodilatador, aunque la falta de respuesta no excluye el diagnóstico. En otros pacientes los síntomas son continuos o persistentes.
Exploración física
La auscultación pulmonar es con frecuencia normal fuera de los episodios agudos. Las sibilancias son el signo más característico y su detección sugiere una crisis o mal control de la enfermedad. Se deben buscar signos clínicos de atopia y manifestaciones de enfermedades comórbidas, como la dermatitis atópica y la rinitis alérgica.
Antecedentes personales y familiares
Muchos estudios epidemiológicos han demostrado la asociación entre la alergia a alimentos y la dermatitis atópica en los primeros años y la aparición posterior de manifestaciones de alergia respiratoria, característicamente a alérgenos inhalados, como el asma y la rinitis alérgica. Los antecedentes de atopia incrementan la probabilidad de que el asma sea la causa de la clínica.
La presencia de asma y/o atopia en familiares de primer grado, especialmente en la madre, son el principal factor de riesgo de expresión y persistencia del asma. No existen pruebas consistentes respecto a la relación entre la gravedad del asma y la historia familiar de atopia7.
¿QUÉ PRUEBAS SE DEBEN REALIZAR ANTE LA SOSPECHA DE ASMA?
El diagnóstico del asma es fundamentalmente clínico, pero en niños capaces de colaborar, generalmente a partir de los cinco años, se debe realizar una espirometría forzada con prueba de broncodilatación, para conocer el grado de obstrucción y su reversibilidad, características del asma que confirmarán el diagnóstico8. Fuera de las crisis, estás pruebas son con frecuencia normales. En este caso se precisan pruebas funcionales adicionales, como los test de variabilidad o de ejercicio. Si persisten las dudas diagnósticas, en el asma grave o mal controlada, se realizarán otras pruebas a nivel hospitalario.
La medición del flujo espiratorio máximo (FEM), aunque muy dependiente del dispositivo utilizado y del esfuerzo, es una herramienta útil en el seguimiento de algunos niños con asma grave, mal controlada o en pacientes malos perceptores de los síntomas, pero no es útil para el diagnóstico de asma7.
En los niños pequeños, en quienes no es posible el estudio funcional respiratorio, el diagnóstico es exclusivamente clínico.
Aunque hay algunas diferencias en las guías clínicas respecto a sus indicaciones, el estudio alérgico aporta información muy relevante para el diagnóstico y el tratamiento del niño con asma.
La radiografía de tórax no es una prueba de rutina en la evaluación del niño con asma, está indicada para excluir diagnósticos alternativos.
El óxido nítrico exhalado (FeNO) es un marcador de inflamación eosinofílica útil en el diagnóstico y seguimiento del asma, especialmente en el asma atópica, persistente o mal controlada. Su medición está disponible en atención hospitalaria pero no es un método habitual en Atención Primaria (AP). Esta determinación no supera a la monitorización de los síntomas y las pruebas de función pulmonar en el control del asma7.
¿CÓMO SE REALIZA E INTERPRETA UNA ESPIROMETRÍA?
Los parámetros que aportan la información esencial para el uso clínico de una espirometría se extraen de las dos curvas básicas, flujo-volumen y volumen-tiempo, son: el volumen espiratorio forzado en el primer segundo (FEV1), la capacidad vital forzada (FVC), y la relación FEV1/FVC.
Para garantizar la fiabilidad de los parámetros se recomienda seguir los siguientes pasos: 1) introducción de los parámetros ambientales y calibración; 2) introducción de los datos del paciente; 3) explicación del procedimiento al paciente; 4) demostración del procedimiento; 5) realización de las maniobras; 6) valoración de si los resultados son aceptables y repetibles, y 7) interpretación de los resultados.
Interpretación y evaluación de los resultados
La espirometría revela patrones funcionales y no enfermedades pulmonares concretas. El análisis de los diversos parámetros espirométricos tiene dos objetivos: clasificar la alteración y cuantificar el grado de alteración funcional. La mayoría de las enfermedades pulmonares pueden ser clasificadas como obstructivas, no obstructivas (o restrictivas) y mixtas; esta clasificación depende de la relación FEV1/FVC y de los parámetros FEV1 y FVC.
Se consideran valores espirométricos normales en Pediatría8:
- FEV1/FVC mayor del 80% (posiblemente 90% en preescolares).
- FEV1 y FVC iguales o superiores al 80% de sus valores teóricos.
Test de broncodilatación
Consiste en realizar una prueba funcional basal y repetir la misma entre 10 y 15 minutos después de administrar medicación broncodilatadora (cuatro pulsaciones de 100 µg de salbutamol, separadas 30 segundos una de la otra, realizadas mediante aerosol dosificador presurizado y cámara de inhalación). Su objetivo es confirmar la existencia de una obstrucción reversible. Se considera positivo un incremento del FEV1 igual o superior al 12% en relación con el valor previo, o del 9% en relación con el valor teórico8.
Como la mayor parte de los niños con asma tiene una enfermedad intermitente, en muchas ocasiones el test de broncodilatación será negativo, sin que ello excluya la existencia de la enfermedad.
EL ESTUDIO ALÉRGICO, ¿DEBE REALIZARSE EN TODOS LOS NIÑOS CON ASMA? ¿CUÁL ES EL MÁS ADECUADO?
En todo paciente con asma deben realizarse pruebas que permitan conocer la existencia o no de alérgenos implicados en esta patología, tanto por el valor pronóstico de la sensibilización mediada por IgE, como para establecer las medidas de evitación oportunas. La presencia de sensibilización alérgica IgE dependiente y su correlación con la clínica confirman el diagnóstico e incrementan el riesgo de asma persistente. Los ácaros y los pólenes son los alérgenos implicados con más frecuencia, con grandes variaciones entre las distintas zonas geográficas.
La edad no supone una limitación para su realización. En menores de cuatro años tiene interés detectar la sensibilización a alérgenos inhalados y alimentarios (leche, huevo, pescado, frutos secos). La presencia de sensibilización y síntomas concordantes permite realizar el diagnóstico de alergia9.
Los principales métodos de estudio de la alergia son los siguientes:
- Prick test: se considera la prueba de elección por su elevada sensibilidad, especificidad, sencillez de realización y bajo coste. Disponer de este método en AP con los alérgenos básicos prevalentes en cada zona contribuye al manejo integral del asma en este nivel asistencial.
- IgE específica: es una prueba cuantitativa, muy sensible y específica pero de elevado coste. Para reducirlo algunos laboratorios disponen de una prueba de cribado previo: Phadiatop® (mezcla de alérgenos inhalantes) y Phadiatop® Infant (alérgenos inhalantes y alimentarios) que de manera cualitativa (sí/no) identifica la presencia de anticuerpos frente a los alérgenos más prevalentes en cada edad, disminuyendo el coste de la determinación individualizada de IgE específicas frente a múltiples alérgenos.
- ImmunoCap® Rapid: es una prueba rápida de cribado diseñada para la consulta de AP, cualitativa y semicuantitativa, detecta IgE específica frente a un panel de diez alérgenos alimentarios e inhalados. Es útil como primer paso, especialmente en menores de cinco años.
LAS SIBILANCIAS RECURRENTES DEL NIÑO PEQUEÑO, ¿SON ASMA? ¿QUÉ SON Y PARA QUÉ SIRVEN LOS ÍNDICES PREDICTIVOS DE ASMA?
Durante los primeros tres años de vida, el 40-50% de los niños presenta sibilancias, habitualmente desencadenadas por virus respiratorios. De estos niños, solo uno de cada cinco tendrá asma posteriormente. Los criterios para considerar asma en esta edad son diferentes según las distintas guías clínicas: unas consideran el término asma cuando aparecen episodios de sibilancias (tres, cuatro o recurrentes) y hay factores de riesgo, mientras que otras aconsejan no utilizar el término “asma” antes de los cinco años6. Sin embargo, se ha demostrado en estudios de cohortes que la mayoría de los pacientes con asma inicia la enfermedad antes de los cinco años.
Entre los virus que con más frecuencia son capaces de desencadenar sibilancias en estos primeros años de la vida se encuentran, entre otros, el respiratorio sincitial y los rinovirus, en una etapa de la vida en la que pueden confluir además otros factores, como el escaso desarrollo de la vía aérea, la hiperproducción de las glándulas mucosas o la exposición a humo de tabaco, que actuarían sinérgicamente originando una inflamación de predominio neutrofílico de la vía aérea.
Desde hace décadas, se han realizado múltiples estudios epidemiológicos para conocer mejor qué factores de riesgo se asocian con el desarrollo posterior de asma. Se han descrito varios fenotipos según el momento de aparición de los episodios de sibilancias y su duración, la existencia de alteración de la función pulmonar o de enfermedades atópicas en el niño o sus padres, el tabaquismo materno durante el embarazo o la asistencia a guardería. Todos los modelos propuestos pretenden contribuir a ayudar a los clínicos a la hora de determinar la probabilidad de que un niño con sibilancias tenga posteriormente asma, y coinciden en la importancia de la alergia personal y familiar como principal factor de riesgo de inicio y persistencia de la enfermedad más allá de los primeros años. Estos modelos son aplicables a menores de tres años con episodios recurrentes de sibilancias, si bien están todos limitados por su baja sensibilidad respecto a la probabilidad de desarrollar asma en la edad escolar10. Uno de los más referenciados es el Índice Predictivo de Asma (IPA) posteriormente modificado (IPAm) cuyos criterios se describen en la Tabla 2.

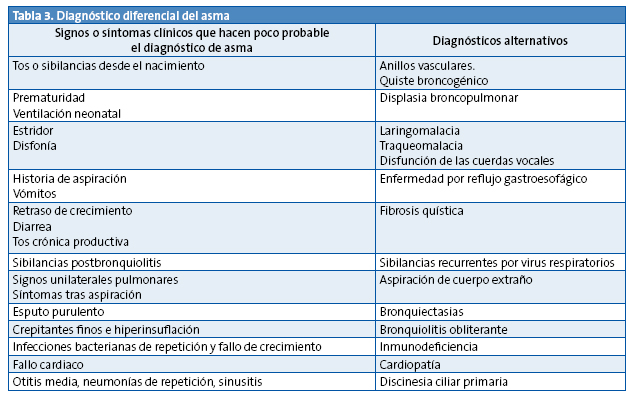
¿CÓMO SOSPECHAR Y DESCARTAR DIAGNÓSTICOS ALTERNATIVOS AL ASMA?
Los síntomas de asma son comunes a otras enfermedades, en general menos frecuentes. En la Tabla 3 se resumen los datos clínicos ante los que es preciso realizar estudios complementarios y los diagnósticos alternativos10.
¿CUÁLES SON LOS CRITERIOS PARA DEFINIR LA GRAVEDAD DEL ASMA?
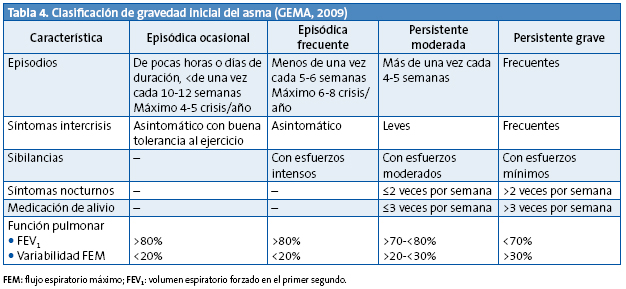
Tras el diagnóstico o sospecha de asma, se recomienda valorar la gravedad de la enfermedad de acuerdo con los síntomas, la función pulmonar y el uso de mediación broncodilatadora, y comenzar el tratamiento farmacológico según el nivel de gravedad.
Las especiales características del asma infantil, con frecuencia de carácter episódico, no se adaptan totalmente a las descripciones de las diferentes clasificaciones.
La Guía Española de Manejo del Asma1 (GEMA) y el Consenso de Tratamiento del Asma en Pediatría proponen realizar la siguiente clasificación de la gravedad del asma antes de iniciar el tratamiento (Tabla 4).
¿CÓMO SE DETERMINA EL GRADO DE CONTROL DEL ASMA?
Para cualquier paciente con asma, el objetivo del tratamiento es alcanzar cuanto antes el control de la enfermedad y mantenerlo a lo largo del tiempo. El control se define como el grado en el que la terapia aplicada reduce o elimina las distintas manifestaciones del asma. Existen distintas clasificaciones y cuestionarios que ayudan al clínico a determinar en qué medida los síntomas, la función pulmonar o las agudizaciones se han normalizado con las medidas terapéuticas adoptadas.
La GEMA propone utilizar el cuestionario de asma en niños (CAN) validado en español, para evaluar el grado de control de la enfermedad. Consta de nueve preguntas con cinco posibles respuestas, que puntúan de 0 a 4 puntos: mínima puntuación 0 (control total), máximo 36. Se considera el punto de corte de asma no controlada la puntuación =8 puntos. Este valor sirve de referencia en el tratamiento escalonado. Existe una versión para padres de niños de 2-14 años y otra para niños de 9-14 años. Aunque los cuestionarios son útiles, no sustituyen a la anamnesis y a la evaluación clínica para la toma de decisiones terapéuticas10.
La Iniciativa Global para el Asma (GINA)2 propuso en 2006 clasificar a cada paciente, durante el seguimiento, por el grado de control de la enfermedad de acuerdo con criterios clínicos y funcionales (si el niño es colaborador) y realizar los cambios en el tratamiento de forma escalonada de acuerdo con sus resultados (Tabla 5).
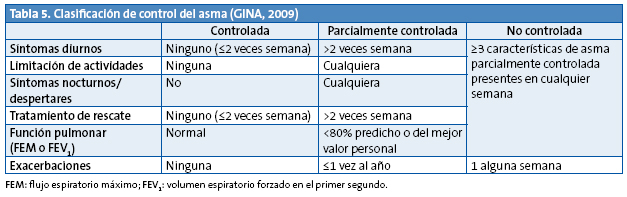
Las causas más frecuentes de ausencia de control del asma son el uso inadecuado de la medicación, la mala técnica inhalatoria, el abandono precoz o el uso intermitente de los fármacos de control, la exposición a desencadenantes o la existencia de comorbilidad10.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: AP: Atención Primaria • CAN: cuestionario de asma en niños • FEM: flujo espiratorio máximo • FeNO: óxido nítrico exhalado • FEV1: volumen espiratorio forzado en el primer segundo • FVC: capacidad vital forzada • GEMA: Guía Española de Manejo del Asma • GINA: Iniciativa Global para el Asma • IPA: Índice Predictivo de Asma • IPAm: Índice Predictivo de Asma modificado.
BIBLIOGRAFÍA
- Guía Española para el Manejo del Asma. GEMA 2009 [en línea] [consultado el 11/04/2013]. Disponible en www.gemasma.com
- Global Strategy for Asthma Management and Prevention. Global Initiative for Asthma (GINA) 2012. Global strategy for asthma management and prevention for adults and children older than 5 years. Global Initiative for Asthma [en línea] [actualizado en 2010; consultado el 12/04/2013]. Disponible en www.ginasthma.org
- Global Strategy for the Diagnosis and Management of Asthma in Children 5 Years and Younger. Global Initiative for Asthma (GINA) 2009 [en línea] [consultado el 10/04/2013]. Disponible en www.ginasthma.org/
- British Guideline on the Management of Asthma. British Thoracic Society Scottish Intercollegiate Guidelines Network [en línea] [actualizado en 2012; consultado el 11/04/2013]. Disponible en www.brit-thoracic.org.uk/Portals/0/Guidelines/AsthmaGuidelines/pat101_children_large_print.pdf
- Expert Panel Report 3 (EPR3): Guidelines for the Diagnosis and Management of Asthma 2007 [en línea] [consultado el 6/04/2013]. Disponible en www.nhlbi.nih.gov/guidelines/asthma/asthgdln.htm
- Brand PLP, Baraldi E, Bisgaard H, Boner AL, Castro-Rodríguez JA, Custovic A, et al. Definition, assessment and treatment of wheezing disorders in preschool children: an evidence –based approach. ERS Task Force. Eur Respir J. 2008;32:1096-110.
- Asensi Monzó MT, Castillo Laita JA, Esteller Carceller M. Diagnóstico del asma. El Pediatra de Atención Primaria y el Diagnóstico de Asma. Documentos técnicos del GVR (publicación DTGVR-6) [en línea] [consultado el 11/04/2013]. Disponible en http://aepap.org/grupos/grupo-de-vias-respiratorias
- Pardos Martínez C, Úbeda Sansano I, Bercedo Sanz A. Espirometría forzada. El pediatra de Atención Primaria y la Espirometría forzada (Actualización 2009). Protocolos del GVR (Publicación P-GVR-2) [en línea] [actualizado en 2009; consultado el 11/04/2013]. Disponible en http://aepap.org/grupos/grupo-de-vias-respiratorias
- Mora Gandarillas I, Morell Bernabé JJ y Grupo de Vías Respiratorias. Protocolo de Identificación de la Alergia. El Pediatra de Atención Primaria y la Identificación de la Alergia. Protocolo del GVR (publicación PGVR-3) [en línea] [consultado el 05/04/2013]. Disponible en www.aepap.org/gvr/protocolos.htm
- Mora Gandarillas I. Guía clínica de Asma infantil. Fisterra.com; 2013 [en línea] [consultado el 11/04/2013]. Disponible en www.fisterra.com/guias-clinicas/asma-infantil/




