Hipotonía en un lactante por atrofia muscular espinal
Yolanda Mañes Jiméneza, Gema M.ª Pedrón Marzala, Belén Taberner Pazosb
aServicio de Pediatría. Hospital Lluís Alcanyís. Játiva. Valencia. España.
bMIR-Pediatría. Servicio de Pediatría. Hospital Lluís Alcanyís. Játiva. Valencia. España.
Correspondencia: B Taberner. Correo electrónico: belentaberner@gmail.com
Cómo citar este artículo: Mañes Jiménez Y, Pedrón Marzal GM, Taberner Pazos B. Hipotonía en un lactante por atrofia muscular espinal. Rev Pediatr Aten Primaria. 2021;23:e93-e97.
Publicado en Internet: 18-06-2021 - Número de visitas: 10439
Resumen
La hipotonía en el lactante es un signo inespecífico de la exploración física que puede aparecer en el contexto de múltiples enfermedades. La detección precoz desde Atención Primaria a través de las revisiones de salud es fundamental. Una adecuada historia clínica, junto con una exploración neurológica adaptada a la edad que permita distinguir entre hipotonía central y periférica, van a ser claves en la aproximación diagnóstica inicial. Presentamos el caso de un lactante de un mes de vida con hipotonía. Se confirma el diagnóstico de atrofia muscular espinal, una entidad poco frecuente cuyo pronóstico ha mejorado debido al descubrimiento de nuevas estrategias terapéuticas.
Palabras clave
● Atrofia muscular espinal ● HipotoníaINTRODUCCIÓN
La atrofia muscular espinal (AME) es una enfermedad neuromuscular de herencia autosómica recesiva caracterizada por debilidad y atrofia muscular progresiva secundaria a degeneración y pérdida de motoneuronas en el asta anterior de la médula espinal1. Existen 5 tipos diferentes según la edad de presentación, evolución y gravedad.
El gen de mayor relevancia responsable de AME es el gen SMN1. La ausencia de copias funcionales de SMN1 es la causa del 95% de casos de AME. Existe, además, un pseudogén (SMN2), cuyo número de copias se relaciona de manera inversamente proporcional a la gravedad de la enfermedad2.
El manejo es multidisciplinar. Requiere una buena coordinación entre especialistas para asegurar un buen estado respiratorio, nutricional, neurológico y rehabilitador. Recientemente, debido a los avances en investigación, se han aprobación nuevos tratamientos de terapia génica3.
CASO CLÍNICO
Lactante mujer de 32 días de vida que acude a revisión al centro de salud. En la exploración física se observa hipotonía axial y disminución de reflejos osteotendinosos (ROT).
Nacida por cesárea por podálica en la semana 37 + 4 de edad gestacional, fruto de una primera gestación. No precisó reanimación y realizó piel con piel con la madre. Apgar 10/10. Somatometría al nacer: peso de 2970 g, longitud de 47 cm y perímetro cefálico de 34 cm. Embarazo controlado, con tensiones y analíticas normales. Ecografías con líquido amniótico y movimientos fetales normales. Estreptococo del grupo B y serologías maternas negativas (virus de la inmunodeficiencia humana, sífilis, rubeola, toxoplasma, hepatitis B). Otoemisiones acústicas y screening metabólico normales. Calendario vacunal no iniciado. Exploración al alta de maternidad normal.
En la revisión a los 15 días de vida asintomática. Adecuada ganancia ponderal en domicilio con lactancia materna exclusiva. No atragantamientos ni otra clínica asociada.
Al mes de vida presenta buen aspecto general. En la exploración neurológica se observa hipotonía axial con caderas en abducción y rotación externa de miembros inferiores en decúbito (postura en “libro abierto”) (Fig. 1). Asocia debilidad muscular proximal y disminución de ROT (rotulianos y aquíleos). Movilidad espontánea de las cuatro extremidades. Succión adecuada. Reflejos primitivos presentes (Moro, marcha automática, succión, prensión palmar y prensión plantar). No asimetría facial ni fasciculaciones linguales. No se observan rasgos dismórficos. Asocia pequeño angioma centroescapular sin otras lesiones cutáneas.
| Figura 1. A: hipotonía axial observada con la maniobra de suspensión vertical. B: postura en libro abierto, ausencia de movilidad espontánea de miembros superiores con ROT débiles |
|---|
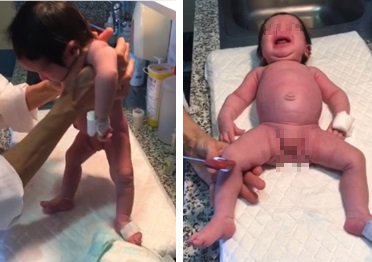 |

Antecedentes familiares: Padres aparentemente sanos, refieren ser familiares lejanos sin saber especificar parentesco. Hermano de 7 años sano. Tía materna fallecida a los 2 meses de vida por AME tipo 1 confirmada genéticamente.
Debido a los hallazgos clínicos y los antecedentes familiares se contacta con Hospital de referencia con sospecha de enfermedad neuromuscular (AME tipo 1). Se realiza analítica sanguínea con hemograma, gasometría y bioquímica normales (iones normales y creatinquinasa [CK] 338 U/l) y se cursa estudio genético. A la semana se confirma la sospecha diagnóstica, AME tipo 1, iniciando tratamiento en Hospital de referencia.
DISCUSIÓN
La hipotonía es un signo inespecífico de la exploración neurológica caracterizada por una disminución de la resistencia al movimiento pasivo de una articulación. Es un hallazgo frecuente en recién nacidos prematuros, aunque también puede aparecer en enfermedades agudas del lactante o en el contexto de una enfermedad del sistema nervioso central o periférico4,5.
La detección precoz desde Atención Primaria es clave. Una adecuada anamnesis, que incluya una buena historia familiar, junto con una exploración física completa adaptada a la edad, facilitará la aproximación inicial, simplificando las pruebas complementarias a realizar.
En la anamnesis la presencia de oligoamnios y polihidramnios es un dato altamente específico, así como a disminución de movimientos fetales durante la gestación. Los antecedentes familiares deben incluir al menos dos generaciones y se debe preguntar por patología cardiaca, abortos o muertes precoces, consanguinidad y patología neuromuscular. El perfil temporal y la asociación a otros síntomas (fatigabilidad, atrofia muscular, atragantamientos…) son imprescindibles para el enfoque.
La exploración neurológica requiere un análisis global del niño. Datos antropométricos, examen de la piel en búsqueda de lesiones cutáneas características, evaluación de rasgos dismórficos y exploración abdominal para descartar megalias.
La evaluación del tono muscular en neonatos y lactantes puede suponer un reto. Se recomienda una observación inicial de la postura espontánea. Los pacientes hipotónicos suelen mostrar caderas en abducción, miembros inferiores en rotación externa y extensión flácida de brazos (“Postura en libro abierto”)5,6. Existen varias maniobras para valorar la hipotonía7.
La evaluación de la fuerza en lactantes pequeños puede realizarse con la observación de los movimientos espontáneos y tras estimulación. La exploración de los ROT, los reflejos primitivos, así como la búsqueda de atrofias musculares permite orientar la localización de la hipotonía.
Ante el hallazgo de hipotonía, la distinción entre central o periférica es el siguiente punto clave para una buena aproximación inicial (Tabla 1). En ocasiones no es tan simple realizar una distinción clara, ya que se superponen características de ambos cuadros7.
| Tabla 1. Características de la hipotonía central y periférica. Hipotonía: disminución de la resistencia al movimiento pasivo de una articulación | ||
|---|---|---|
| Hipotonía central | Hipotonía periférica | |
| Debilidad1 | Ausente | Presente |
| Fasciculaciones | NO | Puede |
| ROT | N3 /↑ | ↓ |
| Atrofia2 | NO | Puede |
| Reflejos primitivos | ↑ | ↓ |
| Dismorfias | Puede | NO |
| CK total | N | N/↑ |

La hipotonía central es la más frecuente (80%). Suele estar asociada a antecedente de encefalopatía hipóxico-isquémica, cromosomopatías, malformaciones o causas metabólicas. Se caracteriza por hipotonía en ausencia de debilidad o atrofia, ROT presentes o exaltados y reflejos primitivos anormalmente persistentes. En caso de síndrome genético puede asociar rasgos dismórficos o microcefalia.
La hipotonía periférica afecta a los componentes de la unidad motora, desde el cuerpo de la motoneurona ubicado en el asta anterior de la médula hasta la fibra muscular. Suele asociar debilidad o atrofia muscular, ROT normales o disminuidos, sin rasgos dismórficos característicos. La asociación de signos y síntomas guía permite aproximar la localización de las hipotonías periféricas (Tabla 2). Junto con la edad de presentación permite una aproximación diagnóstica.
| Tabla 2. Características hipotonía periférica según localización | |||
|---|---|---|---|
| Distribución debilidad | ROT | Síntomas guía | |
| Motoneurona | Proximal | ↓↓ | Atrofia, Fasciculaciones |
| Nervio | Distal | ↓ | Atrofia, contracturas, pie cavo/dedos martillo |
| Unión neuromuscular | Proximal, ocular | N | Hipotonía fluctuante, ptosis, succión débil |
| Músculo | Proximal, facial | N/↓ | Retraso en adquisición de hitos motores |

En nuestro caso, debido a los antecedentes familiares, se sospechó AME tipo 1 y se solicitó estudio genético. Se podría haber considerado otras entidades que debutan con hipotonía periférica en época neonatal/lactante temprana, pero se obtuvo el diagnóstico de certeza con el estudio genético.
La AME se caracteriza por debilidad y atrofia muscular progresiva secundaria degeneración y pérdida de motoneuronas en el asta anterior de la médula espinal. La clínica es un espectro continuo desde pacientes prácticamente asintomáticos a la forma grave congénita. La AME tipo 1 (Werdnig-Hoffman) suele debutar en los primeros seis meses de vida con hipotonía axial, debilidad muscular y ausencia de ROT, en ocasiones con dificultad en la deglución y fasciculaciones linguales. En los casos graves se puede observar compromiso respiratorio por afectación de musculatura intercostal1,2.
Para el diagnóstico definitivo es necesario el estudio genético. Pruebas complementarias iniciales, como CK y electromiografía son útiles en el diagnóstico diferencial.
La sospecha clínica inicial desde Atención Primaria es fundamental, ya que el éxito del tratamiento se basa en un diagnóstico clínico precoz. Hasta hace pocos años la AME tipo 1 presentaba mal pronóstico, con esperanza de vida limitada y tratamiento sintomático. El descubrimiento de nuevas estrategias terapéuticas ha permitido disponer de fármacos que han mejorado el desarrollo y la supervivencia de estos pacientes9.
Resumiendo: la hipotonía es un signo inespecífico en la exploración física que debemos aprender a detectar a cualquier edad desde Atención Primaria. Al no ser un motivo frecuente de consulta cuando aparece de forma aislada, las revisiones de salud constituyen una herramienta fundamental para su diagnóstico. El pediatra de Atención Primaria tiene un papel fundamental en la sospecha diagnóstica inicial. La realización de las revisiones de salud establecidas en el calendario, junto con una adecuada relación médico-paciente permiten detectar anomalías en los hitos del desarrollo de forma temprana. Es necesaria una buena coordinación con neuropediatría hospitalaria para acortar plazos de cara a posibles tratamientos. Actualmente los pacientes con AME se benefician de tratamiento con terapia génica. Los resultados se relacionan directamente con su inicio en etapas precoces de la enfermedad. Se podría considerar en un futuro el cribado neonatal para el diagnóstico presintomático. No debemos olvidar remitir a estos pacientes y sus familiares a unidades de consejo genético para evitar la recurrencia de este tipo de patologías en posteriores gestaciones.
ABREVIATURAS
AME: Atrofia muscular espinal · CK: creatinquinasa · ROT: reflejos osteotendinosos.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
BIBLIOGRAFÍA
- Faravelli I, Nizzardo M, Comi GP, Corti S. Spinal muscular atrophy--recent therapeutic advances for an old challenge. Nat Rev Neurol. 2015;11:351-9.
- Madrid Rodríguez A, Martínez Martínez PL, Ramos Fernández JM, Urda Cardona A, Martínez Antón J. Atrofia muscular espinal: revisión de nuestra casuística en los últimos 25 años. An Pediatr (Barc). 2015;82:159-65.
- Wadman RI, Bosboom WM, van den Berg LH, Wokke JH, Iannaccone ST, Vrancken AF. Drug treatment for spinal muscular atrophy type I. Cochrane Database Syst Rev. 2011;(12):CD006281.
- Bodensteiner JB. The evaluation of the hypotonic infant. Semin Pediatr Neurol. 2008;15:10-20.
- Ahmed MI, Iqbal M, Hussain N. A structured approach to the assessment of a floppy neonate. J Pediatr Neurosci 2016;1:2-6.
- Prasad AN, Prasad C. Genetic evaluation of the floppy infant. Semin Fetal Neonatal Med. 2011;16:99-108.
- Suárez B, Arayaa G. Hypotonic syndrome manifestation of neuromuscular hereditary disease in infants. Rev Med Clin Condes. 2018;29:502-11.
- Bodamer OA. Approach to the infant with hypotonia and weakness. En: UpToDate [en línea] [consultado en 16/06/2021]. Disponible en www.uptodate.com/contents/approach-to-the-infant-with-hypotonia-and-weakness
- Jiménez Marina L, González Santiago P. Atrofia muscular espinal: nuevos paradigmas terapéuticos. RIECS. 2020;5:82-5.
Comentarios
Este artículo aún no tiene comentarios.






