Vol. 23 - Num. 30
Casos clínicos. Gastroenterología, nutrición y obesidad
Hepatitis autoinmune: la importancia de los antecedentes
Carmen Goez Sanza, M.ª José Bartolomé Albísteguib, Elena Urbaneja Rodríguezb, Carmen Alonso Vicenteb, Pedro Alonso Lópezb, M.ª Luisa Vega Gutiérrezc
aMIR-Pediatría. Hospital Clínico Universitario de Valladolid. Valladolid. España.
bServicio de Pediatría. Hospital Clínico Universitario de Valladolid. Valladolid. España.
cPediatra. CS Pilarica. Área Este. Valladolid. España.
Cómo citar este artículo: Goez Sanz C, Bartolomé Albístegui MJ, Urbaneja Rodríguez E, Alonso Vicente C, Alonso López P, Vega Gutiérrez ML. Hepatitis autoinmune: la importancia de los antecedentes. Rev Pediatr Aten Primaria. Supl. 2021(30):179-80.
Publicado en Internet: 30-11--0001 - Número de visitas: 3063
INTRODUCCIÓN
La hepatitis autoinmune es más frecuente en mujeres (3,6:1) y puede aparecer a cualquier edad. La incidencia en Pediatría es 0,23 casos/100 000 niños/año. Es importante su diagnóstico y tratamiento tempranos para evitar la evolución a cirrosis y la necesidad de trasplante hepático.
CASO CLÍNICO
Niña de ocho años con elevación persistente de transaminasas (111 U/l, 151 U/l al mes y 155 U/l a los cuatro meses) en control analítico.
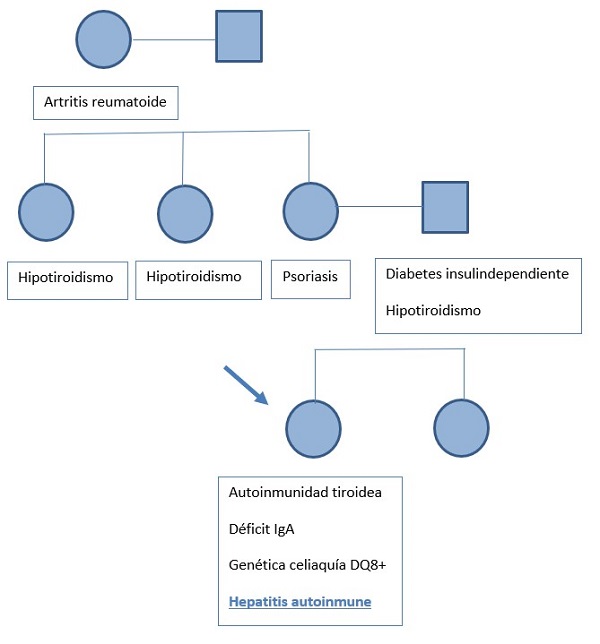
Antecedentes familiares: padre diabetes mellitus e hipotiroidismo, madre psoriasis, abuela materna artritis reumatoide e hipotiroidismo en ambas ramas (Fig. 1). Antecedentes perinatales: diabetes gestacional tratada con insulina. Antecedentes personales: estancamiento ponderal a los 14 meses con estudio en digestivo infantil normal e hipertirotropinemia y autoinmunidad tiroidea en seguimiento por endocrinología Infantil.
| Figura 1. Árbol genealógico. Aparecen destacados los antecedentes familiares y personales de autoinmunidad. La flecha señala a la paciente del caso presentado. Círculo: mujer, cuadrado: hombre |
|---|
 |

Exploraciones complementarias: serologías para virus de Epstein-Barr, citomegalovirus, virus de las hepatitis A, B y C, virus de inmunodeficiencia humana y toxoplasma negativas; alfa-1-antitripsina, ceruloplasmina, ferritina e IST normales; serología celiaquía negativa, déficit de IgA (IgA <6,63 mg/dl) y estudio genético para celiaquía DQ8+. Ante los antecedentes familiares y personales se determinan autoanticuerpos: anti LC-1 positivo fuerte, ANA 1/160 y anti célula parietal gástrica 1/40.
Pruebas de imagen: ecografía abdominal y colangiorresonancia magnética sin alteraciones significativas.
Biopsia hepática: hepatitis portal, periportal –hepatitis de interfase– y acinar con colangitis focal y expansión fibrosa portal sin formación de puentes, compatibles con hepatitis autoinmune.
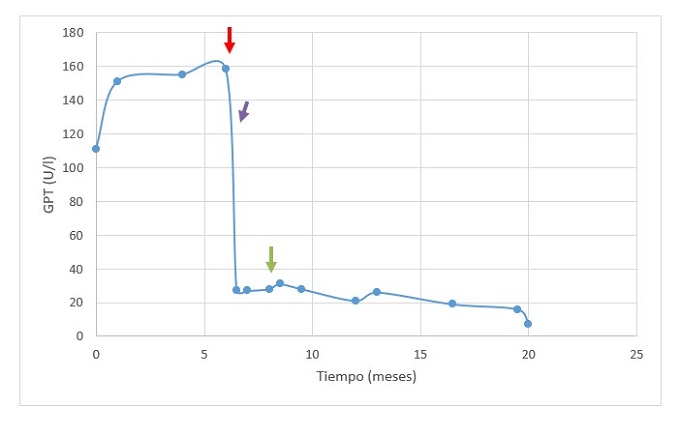
Tratamiento y evolución: se inicia tratamiento con prednisona y azatioprina con buena respuesta (transaminasas normales). Respuesta mantenida al año tras bajada de prednisona a dosis mínimas (Fig. 2).
| Figura 2. Evolución de GPT y relación con el tratamiento. Fecha roja: inicio de corticoides, fecha morada: se añade azatioprina, fecha verde: corticoides a dosis mínimas |
|---|
 |

CONCLUSIONES
Ante una elevación de transaminasas en un paciente con antecedentes familiares y personales de autoinmunidad, además de otras causas, es imprescindible descartar la hepatitis autoinmune. El diagnóstico de hepatitis autoinmune se realiza por elevación de transaminasas e IgG (hasta en un 20% de los casos las gammaglobulinas no se encuentran elevadas), autoanticuerpos positivos y hepatitis de interfase, habiendo descartado otras causas. Solo un pequeño porcentaje se diagnostica de forma casual por elevación de transaminasas, como en nuestro caso. Hay dos tipos: tipo 1 (ANA+ o AML+) y tipo 2 (LKM1+ o LC-1+), nuestra paciente no puede encuadrarse en ninguno, al detectarse anticuerpos presentes en ambos. El tratamiento es individualizado y a largo plazo, no siendo infrecuentes las recaídas. Se emplea prednisona o prednisolona (2 mg/kg/día) durante 15 días. Si la respuesta es favorable se asocia azatioprina (1-2 mg/kg/día) de forma mantenida, con pauta corticoidea descendente en 6-8 semanas hasta dosis mínima en días alternos pudiendo suspender estos tras 5 años de remisión.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
Comentarios
Este artículo aún no tiene comentarios.





