Oblicuidad pélvica o contractura congénita en abducción de la cadera: una entidad poco conocida
Jacinto Martínez Blancoa, Begoña Fernández Martínezb, María Fournier Carrerac, Cristina Suárez Castañónd
aPediatra. CS El Coto. Gijón. Asturias. España.
bMIR-Pediatría. Hospital de Cabueñes. Gijón. Asturias. España.
cPediatra. CS Severo Ochoa-El Coto. Gijón. Asturias. España.
dPediatra. CS Severo Ochoa. Gijón. Asturias. España.
Correspondencia: J Martínez. Correo electrónico: jacintomartinezblanco@hotmail.com
Cómo citar este artículo: Martínez Blanco J, Fernández Martínez B, Fournier Carrera M, Suárez Castañón C. Oblicuidad pélvica o contractura congénita en abducción de la cadera: una entidad poco conocida. Rev Pediatr Aten Primaria. 2016;69:e19-e26.
Publicado en Internet: 29-03-2016 - Número de visitas: 93540
Resumen
La oblicuidad pélvica congénita es una patología frecuente en el lactante y poco conocida por los pediatras.
Se presentan cuatro casos de oblicuidad pélvica simple en lactantes mujeres. Se describen los hallazgos clínicos y radiológicos en el momento del diagnóstico, la actitud terapéutica y la evolución de cada uno de ellos.
Los pediatras de Atención Primaria debemos estar atentos a los antecedentes, signos acompañantes y al diagnóstico de esta entidad, así como tener formación en la exploración de la cadera para detectar clínicamente una inestabilidad, preferentemente en la cadera aducta (opuesta a la contracturada). Es importante la interrelación entre Pediatría, Radiología Infantil, Traumatología Infantil y Rehabilitación.
Palabras clave
● Contractura en abducción de cadera ● Lactantes ● Oblicuidad pélvica congénita ● Patología de la caderaINTRODUCCIÓN
La oblicuidad pélvica congénita (OPC) o contractura en abducción de la cadera (CAB) es una patología frecuente en el lactante. Esta entidad fue descrita por primera vez hace más de medio siglo. A pesar de ello, se encuentran pocas publicaciones que aborden el tema y sigue siendo una patología poco conocida entre los pediatras.
Su diagnóstico es fundamentalmente clínico. Las pruebas de imagen (ecografía y radiografía) pueden ser de utilidad. El tratamiento, cuando está indicado, debe ser precoz. La evolución en la mayoría de los casos es favorable.
Se presentan cuatro lactantes con OPC y se realiza una revisión sobre este tema.
CASOS CLÍNICOS
Caso 1
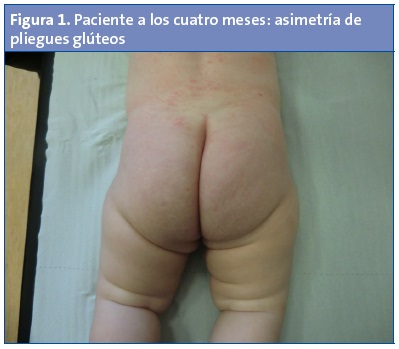
Lactante mujer de cuatro meses de edad, la tercera hija, que en la revisión de salud presenta asimetría de pliegues glúteos (Fig. 1). Antecedentes familiares: el padre presenta una posible luxación congénita de cadera bilateral. Antecedentes personales: gestación, parto y periodo neonatal sin incidencias.
Exploración física: extremidad inferior en actitud espontánea de ligera abducción y flexión, asimetría de pliegues glúteos. Ambas caderas son estables (Ortolani y Barlow negativos). Falsa dismetría de extremidades inferiores (EE. II.) (en decúbito prono, piernas extendidas y unidas en la línea media, con apariencia de más larga la izquierda). Signo de Galeazzi negativo. No llega a la línea media la abducción pasiva de la extremidad inferior izquierda.
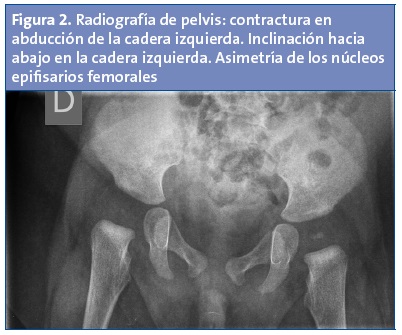
Radiografía de cadera (Fig. 2): asimetría y menor grado de osificación del núcleo de la cabeza femoral derecha. Ambos acetábulos están bien formados con ángulos acetabulares normales; llama sin embargo la atención la oblicuidad de la pelvis, un hallazgo compatible con báscula pélvica.
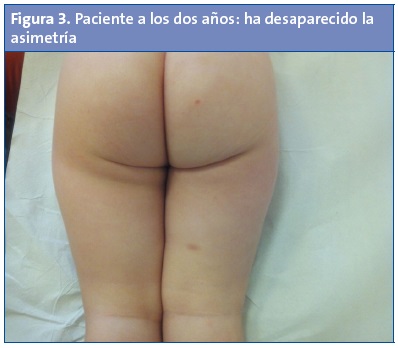
Diagnóstico: OPC izquierda simple. Tratamiento: rehabilitación con ejercicios de estiramiento pasivo de la extremidad contracturada. Evolución: a los dos años la asimetría de pliegues ha desaparecido (Fig. 3).
Caso 2
Lactante mujer, primogénita, de un mes de vida, que en la revisión de salud presenta en la exploración de caderas una ligera asimetría de los pliegues glúteos, siendo el resto de la exploración normal. Antecedentes familiares sin interés. Antecedentes personales: gestación sin incidencias, parto con espátulas, periodo neonatal normal con ictericia fisiológica.
Exploración física: persiste dicha asimetría de pliegues, de carácter leve, hasta los cinco meses. En ese momento se acentúa y se observa una ligera abducción espontánea de la extremidad inferior izquierda y aparente dismetría de la EE. II. (parece más larga la extremidad inferior izquierda). Galeazzi negativo.
Radiografía de caderas: no se observan signos de displasia acetabular ni de luxación. Se observa asimetría de ambas caderas, sin poder precisar si posicional o real, debiendo valorar clínicamente si existe una OPC. Diagnóstico: OPC izquierda simple. Tratamiento: rehabilitación para realizar ejercicios de estiramiento. Evolución: a los siete meses de vida en la radiología de control no se observan hallazgos de significado patológico.
Caso 3
Lactante mujer, primogénita, que a los seis meses de vida presenta asimetría de los pliegues glúteos con resto de exploración normal. Antecedentes familiares: sin interés. Antecedentes personales: gestación y parto sin incidencias. En el periodo neonatal presentó un chasquido de cadera izquierda y se solicitó ecografía de caderas a los dos meses de vida, sin hallazgos patológicos.
Exploración: a los seis meses de vida presenta asimetría de pliegues. A los nueve meses de vida se observa tendencia a la abducción de la extremidad inferior derecha, aparente dismetría de las EE. II. (la derecha parece más larga). Galeazzi negativo. Resto de la exploración normal.
Radiografía de caderas: no se observan hallazgos de significado patológico, sin signos de displasia acetabular ni de luxación. Diagnóstico: OPC derecha simple. Tratamiento: no precisa, únicamente vigilar la evolución. Evolución: en el momento actual la evolución está pendiente de valorar.
Caso 4
Lactante mujer, primogénita, que al mes de vida presenta una leve asimetría de pliegues glúteos, siendo el resto de la exploración normal. Antecedentes familiares: padre con posible displasia de cadera. Antecedentes personales: gestación sin incidencias. Parto por cesárea por presentación podálica, motivo por el que se solicitó ecografía de caderas, que fue normal.
Exploración física: a los cuatro meses de vida, se observa una asimetría de pliegues glúteos; el resto de la exploración es normal. A los seis meses de vida persiste la asimetría con aparente dismetría leve de las EE. II. (la extremidad derecha parece más larga). Galeazzi negativo. Actitud en abducción de la extremidad derecha.
Radiografía de caderas: no se observan hallazgos de significado patológico, no evidenciando signos de displasia acetabular. Diagnóstico: OPC derecha simple. Tratamiento: vigilar evolución. Se deriva a Traumatología por la preocupación paterna dados los antecedentes. Evolución: en el momento actual la evolución está pendiente de valorar.
DISCUSIÓN
La contractura en abducción de la cadera, también denominada oblicuidad pélvica congénita (OPC) fue descrita por primera vez por Weissman, quien en el año 19541 describió 51 lactantes de entre una semana y diez meses de vida con displasia congénita unilateral de cadera y contractura en abducción de la cadera opuesta. Dichos lactantes habían sido remitidos por uno o más de los siguientes motivos: asimetría de los pliegues de los muslos, tendencia a mover menos una extremidad inferior de manera espontánea o debido al acortamiento de una extremidad inferior con limitación de la abducción pasiva de la cadera del lado acortado. Sugiere, además, una explicación para la patogénesis de la displasia unilateral1.
A pesar del tiempo transcurrido desde entonces y de ser una patología más frecuente que la displasia evolutiva de cadera, sigue siendo poco conocida y divulgada2-5. Se calcula que su frecuencia se encuentra entre un 1% y un 7,3% según diversos estudios2,6.
Un 23% de las displasias unilaterales de cadera se asocian a una contractura en abducción del lado contralateral, es decir, se deben a una OPC4,7,8. Un 10-22,5% de los casos de OPC se acompañan de inestabilidad de la cadera en aducción, por tanto, presentarán luxación, subluxación o displasia de la cadera adducta2,4.
La OPC se produce por una contractura unilateral de los músculos abductores, glúteos (principalmente el glúteo mediano) y el tensor de la fascia lata, que conduce en el lado contracturado a un descenso de la pelvis y una abducción, flexión y descenso de la extremidad inferior homolateral (Fig. 2), que se resolverá espontáneamente o con tratamiento aproximadamente entre los 12 y 18 meses. En el lado contralateral habrá un ascenso de la hemipelvis y una elevación y aducción de la extremidad inferior correspondiente, siendo esta última la cadera con riesgo de luxación-subluxación o displasia1,4,7,9,10.
El origen, para la mayoría de los autores, sería intrauterino. Esta teoría se basa en la posición más habitual del feto intraútero, con la cadera izquierda en contacto con el raquis de la madre y la derecha sobre la pared anterior del útero. Esto justificaría que la cadera derecha se afectase con más frecuencia. También se argumenta la mayor aparición de este cuadro en los casos en que se encuentra limitado el espacio fetal: oligoamnios, nalgas, hipertensión arterial materna, retardo del crecimiento intrauterino, siendo todos ellos factores de riesgo de OPC1,2,5,6,9,11-14.
Sin embargo, otros autores defienden el origen posnatal3,4. Se basan en que el diagnóstico se hace frecuentemente a partir de los 2-3 meses de edad en lactantes que duermen en la misma posición, a veces acompañado de plagiocefalia, y con menor frecuencia en los que duermen en decúbito prono.
Al revisar la bibliografía disponible se observa que es más frecuente en mujeres (78%) y en primogénitos (89%), así como en la cadera derecha (73%)1-5,7,10-12.
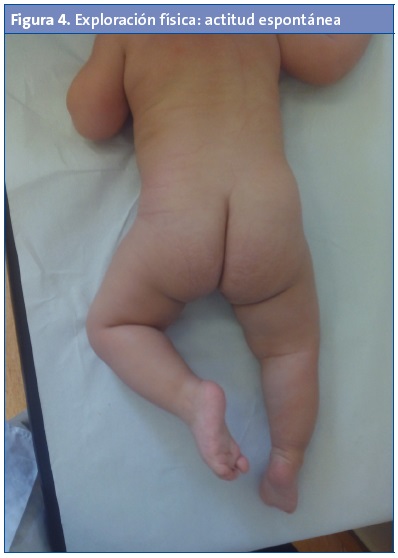
La máxima frecuencia en su reconocimiento se alcanza entre los tres y los seis meses de vida, aunque es posible detectarlo desde el periodo neonatal1,3,4,6,7,12. Encontraremos un recién nacido o lactante que, en la inspección, generalmente en la revisión de salud, presenta de modo espontáneo una extremidad inferior en posición abducta y ligeramente flexionada4,13 (Fig. 4), mientras que la otra podría estar en posición aducta y es la que debemos vigilar por el riesgo que entraña. Se observa que es más móvil la primera1,4-7,11,13. A su vez, se observa una asimetría de pliegues (Fig. 1) que se considera un signo de alarma de OPC, pero que también puede darse sin patología1-7,10-12.
La asimetría de los pliegues glúteos y la dismetría relativa de las EE. II. explorados en decúbito prono y con fijación de las EE. II. en extensión deben hacer sospechar una CAB de la cadera del miembro más largo.
En estos casos se aconseja realizar una exploración completa:
El primer paso sería la inspección. Además de lo descrito en el párrafo anterior, debemos valorar:
- En actitud espontánea: extremidad inferior contracturada en abducción, pelvis horizontal y perpendicular al raquis que está recto1,4-7,11-13 (Fig. 4).
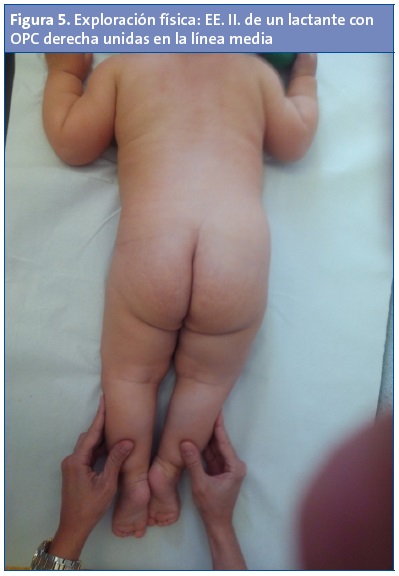
- Manteniendo las EE. II. unidas a la línea media se observa: pelvis oblicua (hacia abajo el lado contracturado), se hace más aparente la asimetría de pliegues glúteos, raquis incurvado con convexidad hacia lado contracturado, surco interglúteo angulado respecto al eje del raquis, aparente dismetría de las EE. II. (más “larga” la del lado de la contractura)1,5-7,11,12 (Fig. 5) y Galeazzi negativo.
El segundo paso sería:
- El estudio de la abducción de las caderas: se buscará una limitación o una asimetría en la abducción, en especial después de algunas semanas de vida. Nos indicará un elevado riesgo de inestabilidad con una maniobra simple. En el caso que nos ocupa, encontraremos una asimetría con abducción pasiva limitada del lado contralateral al contracturado1,2,4-6,10-12,13.
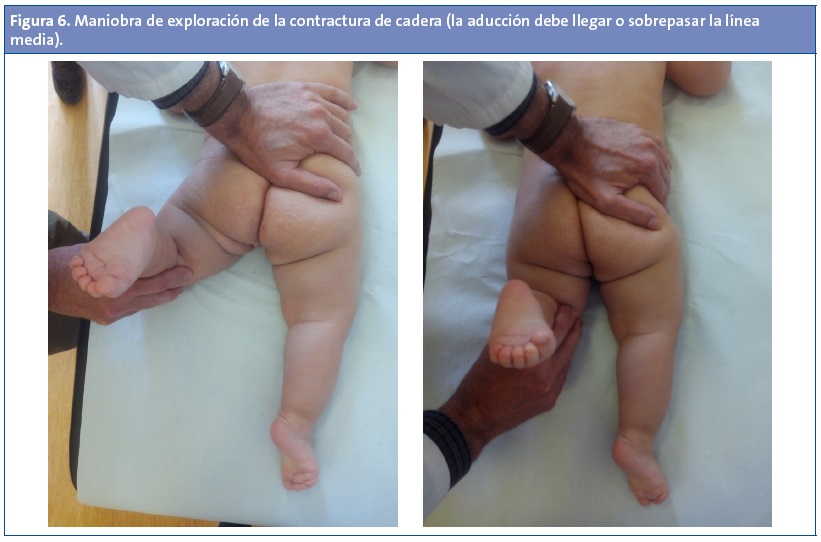
- La maniobra de exploración de la contractura en abducción de la cadera (Fig. 6): con el lactante en decúbito prono y sobre una superficie dura (camilla), con una mano se mantiene la rodilla en flexión de 90° y con la otra se sujeta la pelvis contra la camilla, evitando que se flexione o desplace (muy importante) y se lleva el muslo a la máxima abducción y luego a la aducción máxima; así podemos apreciar el ángulo de abducción y si este es asimétrico y si el lado de la contractura no llega o sobrepasa la línea media3-6,10-13.
En tercer lugar debemos descartar inestabilidad, entendida como la existencia clínica de movilidad anormal entre la cadera y el fémur9. Ante la sospecha de OPC por la clínica referida, es muy importante descartar inestabilidad pélvica, sobre todo en el lado contralateral de la contractura (en la cadera aducta). Para ello debemos realizar adecuadamente las siguientes maniobras:
- Test de Ortolani o resalte: inconstante en caso de inestabilidad, depende de que la cavidad cotiloidea esté más o menos desgastada, y puede haber falsos negativos en caso de hipertonía-retracción de los adductores2-4,6,9,12,13. Es positivo solo en un 20% de las inestabilidades9.
- Test de Barlow o pistón: se considera que es más fiable que el anterior2-4,6,12,13.
Con cualquiera de las maniobras descritas, se precisa relajación muscular, paciencia y repetir cuantas veces sea preciso2,13.
Esta entidad se asocia a otras anomalías posturales. La presencia de cualquiera constituye un factor de riesgo de OPC: plagiocefalia, torticolis, escoliosis, deformidades pies, oreja murciélago, moldeado torácico anterior, síndrome del niño moldeado, displasia de cadera contralateral4-6,9,10,12,15.
Debemos interrogar sobre la colocación o la postura del bebé al dormir y la posición de la cuna, por la tendencia a dormir sobre el lado de la contractura lo que puede mantener o crear asimetrías pelvianas4,10.
El diagnóstico es clínico complementado con ecografía y/o radiología1,6,7,10,12. Las pruebas de imagen de las que disponemos son:
- Ecografía entre 0 y 3 meses3,4,6,9,13,14,16. Permite un examen dinámico9,13. No se recomienda realizar una ecografía sistemáticamente a todos los recién nacidos, debido a que encontraremos displasias acetabulares que se corresponderán con una pseudodisplasia en un 77,5% de los casos, displasia primaria en el 4,2%, que se considera una variante de la normalidad, o una displasia secundaria en un 18,3% de los casos, que serían las únicas patológicas9,13. Está indicada en caso de existir factores de riesgo (incluida OPC), si la situación clínica es dudosa o si encontramos inestabilidad13. Es más relevante la medida del ángulo β que el α9. En caso de que la ecografía no sea determinante, deberemos repetirla o solicitar radiografía a partir de los 3,5-4 meses3,9,13.
- Radiografía de pelvis: proyección anteroposterior en posición neutra a partir de los 3,5-4 meses. Valorar1,3,4,7,9,11-13,16,17:
- Índice acetabular (mayor en la cadera displásica).
- Desplazamiento lateral y hacia arriba del extremo proximal del fémur (cadera displásica).
- Tamaño del núcleo de osificación de la cabeza femoral (menor en la cadera displásica).
- Línea de Shenton (alterada en la cadera displásica).
- Descartar deformidades congénitas en la columna lumbosacra (hemivértebras, escoliosis).
Valorar la rotación de la cadera comparando la anchura de las alas iliacas, la proyección de la extremidad inferior del sacro sobre la línea de los cartílagos en Y, el eje medio del sacro se prolonga al medio de la sínfisis pubiana y la forma y las dimensiones de los agujeros del obturador6,10,13,17.
Los fallos técnicos por la falta de perpendicularidad de los rayos debidos a la oblicuidad pélvica son muy numerosos (el 96,5% de los casos), porque modifican el ángulo acetabular y el centraje de la cadera4,17, pudiendo sumar los efectos de varios de ellos, por lo que los estudios de imagen deben interpretarse con cautela y en relación con la clínica.
Según Seringe et al.2 se puede clasificar la OPC de dos formas:
- Formas simples (77,5%): aquellas en las que no se observan anomalías clínicas ni radiológicas en la cadera en aducción.
- Formas con anomalías en la cadera aducta (22,5%): presentan inestabilidad (displasia, subluxación, luxación).
La distinción entre las dos formas puede ser difícil tanto de forma clínica como radiológica, pues en la radiografía se observan muchos errores en la OPC.
Es importante buscar sistemáticamente una OPC entre recién nacidos y lactantes por ser un signo de cadera de riesgo y permite llamar la atención sobre la cadera en aducción para buscar una inestabilidad clínica o radiológica que conduzca a una actitud terapéutica adecuada2-4,9.
El tratamiento será diferente en función de la forma clínica que se presente:
- Formas simples: solo es necesario vigilancia. Debemos tener en cuenta que es frecuente enfrentarnos a errores tanto en la exploración como en las pruebas de imagen2,4,9,10. Algunos autores recomiendan ejercicios de estiramiento pasivos del lado contracturado y del contralateral si tiene contractura en aducción3,5,6,11,12, tal y como se describe en http://rehabilitacion-infantil.blogspot.com.es/2012/03/oblicuidad-pelvica-congenita-opc.html.
- Formas con inestabilidad: el 10-22,5% precisan tratamiento con derivación a Traumatología Infantil4,14.
En caso de OPC con duda diagnóstica de displasia cotiloidea o subluxación mínima sin problema de centraje, está indicado seguimiento estrecho por Traumatología4,13.
La evolución es favorable en la mayoría de los casos. En la cadera en abducción, la contractura regresa espontáneamente en torno a los 6-18 meses de vida1,4,7,9. En la cadera aducta, en los casos con un diagnóstico y tratamiento precoz (cuando sea preciso), la evolución es excelente3,4. En caso de no recibir tratamiento en los casos en los que se precisa puede conllevar una displasia, subluxación o luxación de la cadera contralateral1,3,4,9.
CONCLUSIONES
La oblicuidad pélvica congénita (OPC) es más frecuente que conocida. Es un signo de alarma de riesgo de displasia evolutiva de la cadera contralateral a la contracturada.
Los pediatras de Atención Primaria debemos estar atentos a los antecedentes familiares y personales, los signos acompañantes al diagnóstico de una OPC, así como estar formados en la exploración de la cadera para detectar clínicamente una inestabilidad preferentemente en la cadera aducta (opuesta a la contracturada).
En caso de confirmación clínica de OPC o de una inestabilidad de cadera con las maniobras pertinentes, bien ejecutadas y repetidas, se solicitarán las pruebas de imagen correspondientes según la edad del paciente.
Si nos encontramos ante una inestabilidad clínica o pruebas de imagen alteradas, se recomienda la derivación a Traumatología infantil. Es importante la interrelación entre Pediatría, Radiología Infantil, Traumatología Infantil y Rehabilitación.
CONFLICTO DE INTERESES
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: CAB: contractura en abducción de la cadera · EE. II.: extremidades inferiores · OPC: oblicuidad pélvica congénita.
BIBLIOGRAFÍA
- Weissman SL. Congenital dysplasia of the hip. Bone Joint J. 1954;36B:385-96.
- Seringe R, Cressaty J, Girard B, Francoual C. L´examen orthopédique de 1500 nouveaunés en maternité. Chir Pédiatr. 1981;22:365-87.
- Seral García B, Bello Nicolau ML, Seral Iñigo F. Contractura congénita en abducción de la cadera y oblicuidad pélvica. Rev Esp Cir Osteoart.1999;34:27-32.
- Seringe R, Langlais J, Bonnet JC. Le bassin asymétrique congénital. Étude clínique, radiologique et évolution. Rev Chir Orthop Reparatrice Appar Mot. 1992;78:65-73.
- Arteaga Domínguez A, Isusi Fernández I, González Díez A, Prieto Fernández E. Contractura en abducción de la cadera. Rehabilitación (Madr). 2003;37:287-90.
- Pajić M, Vukašinović Z. Primary abductor hip contracture as diagnostic, prognostic and therapeutic problem in child hip pathology. Srp Arh Celok Lek. 2007;135:30-5.
- Finsterbush A, Pogrund H. Pelvic obliquity as a factor in dysplastic hip in infancy. Isr J Med Sci. 1980;16:234-7.
- Pogrund H, Finsterbush A. Hip dysplasia associated with abduction contracture of the contralateral hip. J Bone Joint Surg Am. 1983;65:1029-30.
- Kohler R, Seringe R. La luxation congénitale de hanche. Les faits, les signes, les mots. État de l’art. Rev Chir Orthop Reparatrice Appar Mot. 2008;94:217-27.
- Somerville DW, Macnicol MF. Abductor contracture of the hip. Iowa Orthop J. 1990;10:93-7.
- Green NE, Griffin PP. Hip dysplasia associated with abduction contracture of the contralateral hip. J Bone Joint Surg Am. 1982;64:1273-81.
- Valls X, Doménech P, Corretger JM, Morales L. Contractura congénita en abducción de la cadera y oblicuidad pélvica. Arch Pediat. 1984;35:483-7.
- Kohler R, Dohin B, Canterino I, Pouillaude JM. Dépistage de la luxation congénitale de hanche chez le nourrisson. Un examen clinique systématique rigoureux. Un recours sélectif á l’échographie. Arch Pediatr. 2003;10:913-26.
- Seringe R, Bonnet JC, Katti E. Pathogeny and natural history of congenital dislocation of the hip. Orthop Traumatol Surg Res. 2014;100:59-67.
- Rubio AS, Griffet JR, Caci H, Bérard E, El Hayek T, Boutté P. The moulded baby syndrome: incidente and risk factors regarding 1,001 neonates. Eur J Pediatr. 2009;168:605-11.
- Legorreta Cuevas JG. Mediciones básicas en displasia del desarrollo de la cadera. Rev Mex Ortop Ped. 2013;15:53-6.
- Seringe R, Kalifa G, Maynie M, Blanchon Y. La radiographie du bassin au quatrième mois: sa place dans le dépistage de la luxation congénitale de hanche. Ann Pédiat. 1984;31:109-16.
Comentarios
drramongl comentó el día 25/07/2016 a las 19:37:
El articulo me ha sido de gran ayuda en mi practica clínica. Mil gracias a los autores y a la revista por las enseñanzas. Enhorabuena!!
drramongl comentó el día 25/07/2016 a las 19:37:
El articulo me ha sido de gran ayuda en mi practica clínica. Mil gracias a los autores y a la revista por las enseñanzas. Enhorabuena!!















