Vol. 18 - Num. 70
Notas clínicas
Un caso de linfadenitis granulomatosa por Mycobacterium tuberculosis en nuestro medio
María García Ayerraa, Arantxa Mosquera Gorostidia, Natividad Viguria Sánchezb, Mercedes Herranz Aguirrec
aPediatra. Servicio Navarro de Salud. Osasunbidea. Pamplona. Navarra. España.
bServicio de Pediatría. Complejo Hospitalario de Navarra. Pamplona. España.
cSección de Enfermedades Infecciosas Pediátricas. Servicio de Pediatría. Complejo Hospitalario de Navarra. Servicio Navarro de Salud. Pamplona. Instituto de Investigación Sanitaria de Navarra (IdisNA). Pamplona. España.
Correspondencia: M García. Correo electrónico: maria.garcia.ayerra@gmail.com
Cómo citar este artículo: García Ayerra M, Mosquera Gorostidi A, Viguria Sánchez N, Herranz Aguirre M. Un caso de linfadenitis granulomatosa por Mycobacterium tuberculosis en nuestro medio. Rev Pediatr Aten Primaria. 2016;70:175-7.
Publicado en Internet: 09-06-2016 - Número de visitas: 20426
Resumen
La afectación ganglionar por Mycobacterium tuberculosis puede ocurrir tras una diseminación linfohemática a partir de una afectación primaria pulmonar, o por primoinfección extrapulmonar, cuya puerta de entrada son las mucosas o contacto con objetos contaminados.
Se presenta el caso de un niño de diez años, nacido en España, afecto de adenitis tuberculosa en la región inguinal, cuya infección se produjo tras una herida en el pie ocurrida en una playa de Brasil. Tras el inicio de la terapia antituberculosa desarrolló una escrófula que requirió desbridamiento quirúrgico, con buena evolución posterior.
Palabras clave
● Linfadenitis tuberculosa ● Mycobacterium tuberculosis ● Niño ● Prueba de la tuberculina ● Punción aspiración con aguja fina ● Reacción en cadena de la polimerasaCASO CLÍNICO
Niño de diez años sano, que presentaba una celulitis indurada y violácea en el muslo, y un conglomerado adenopático inguinal, acompañados de febrícula intermitente. La puerta de entrada era una herida del pie producida en una playa de Brasil semanas antes, que no había cicatrizado.
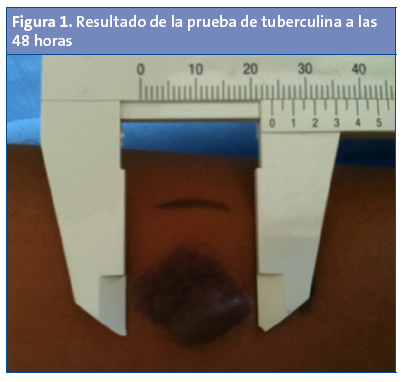
A pesar del tratamiento con amoxicilina-clavulánico endovenoso, no mejoró la sintomatología. En la ecografía se observaba conglomerado adenopático. La punción aspiración con aguja fina (PAAF) de las adenopatías mostraba histológicamente granulomas epitelioides con necrosis. La prueba de Mantoux mostraba una induración de 20 mm de diámetro con vesículas y necrosis a las 48 horas (Fig. 1). La cuantificación de interferón gamma fue positiva. No había recibido vacunación con bacilo de Calmette-Guérin (BCG).
Se realizó una biopsia de la herida del pie, siendo positiva la reacción en cadena de la polimerasa para la detección de ADN de Mycobacterium tuberculosis (PCR-TB). Se confirmó microbiológicamente aislando Mycobacterium tuberculosis sensible a isoniazida en el cultivo de PAAF y en la biopsia cutánea. La radiografía de tórax y la tomografía computarizada (TC) de tórax fueron normales, y las baciloscopias y cultivos de jugo gástrico, negativos.
El estudio inmunitario (con detección de inmunoglobulinas, inmunidad celular y la serología para el virus de la inmunodeficiencia humana) fue normal.
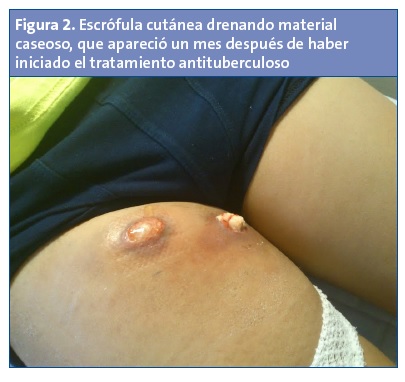
Se inició tratamiento con terapia antituberculosa (isoniazida, rifampicina y pirazinamida). Esta tuvo que ser sustituida por etambutol tras la aparición de un exantema cutáneo pruriginoso presuntamente causado por pirazinamida y que desapareció tras su retirada. Un mes después aparecieron dos fístulas cutáneas profundas (Fig. 2), que requirieron desbridamiento quirúrgico. Tras seis meses de tratamiento se resolvieron la escrófula cutánea y las adenopatías inguinales. No se detectó contacto con paciente bacilífero y el estudio familiar con prueba de Mantoux fue negativo.
DISCUSIÓN
La detección de enfermedad tuberculosa en la infancia sigue siendo un reto diagnóstico por la gran variedad de cuadros clínicos que produce. Es un indicador epidemiológico de transmisión reciente que monitoriza el contagio de adultos a niños1,2.
La linfadenitis tuberculosa (LT) es la forma más común de tuberculosis extrapulmonar. En España, país de baja incidencia de tuberculosis3, la incidencia se ha mantenido estable en los últimos años, posiblemente debido a la influencia de la inmigración.
La LT puede producirse tras una diseminación linfohemática a partir de una afectación primaria pulmonar, o por primoinfección extrapulmonar cuya puerta de entrada son las mucosas o contacto con objetos contaminados4,6. En nuestro caso se descartó tuberculosis pulmonar concomitante. Este caso es excepcional por ser infrecuente en nuestro medio y por la localización, ya que es generalmente cervical y no inguinal4.
El diagnóstico diferencial de linfadenopatía granulomatosa en Pediatría es extenso. Según la localización y el tiempo de evolución se incluye: adenitis viral, bacteriana o fúngica, toxoplasmosis, enfermedad por arañazo de gato, sarcoidosis, linfoma o carcinoma, e infección por micobacterias atípicas o Mycobcterium tuberculosis4.
En cuanto al proceso diagnóstico, la PAAF puede resultar clave si la evolución es tórpida4,5. Con ella se consigue material para el cultivo y el estudio histológico, con una sensibilidad menor que la de la biopsia, pero es una prueba más segura y menos invasiva. La PCR-TB, rápida, sensible y específica, permite un diagnóstico precoz4. No obstante, no podemos olvidar que el aislamiento microbiológico sigue siendo el gold standard.
El objetivo de este artículo es resaltar que es preciso hacer una derivación precoz de estos pacientes y realizar las pruebas complementarias necesarias que faciliten un diagnóstico precoz. Esto es fundamental en niños en los que, debido a la relativa inmadurez de su sistema inmune, un retraso en el diagnóstico puede ocasionar una rápida progresión de la enfermedad a formas más graves.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: BCG: vacuna frente al bacilo de Calmette-Guérin • LT: linfadenitis tuberculosa • PAAF: punción aspiración con aguja fina • PCR-TB: reacción en cadena de polimerasa para detección de ADN de Mycobacterium tuberculosis • TC: tomografía computarizada.
BIBLIOGRAFÍA
- Haas W. High time to tackle childhood tuberculosis. Euro Surveill. 2011;16(12):pii=19827.
- Sandgren A, Hollo V, Quinten C, Manissero D. Childhood tuberculosis in the European Union/European Economic Area, 2000 to 2009. Euro Surveill. 2011;16(12):pii=19825.
- Centro Nacional de Epidemiología, Instituto de Salud Carlos III. Informe epidemiológico sobre la situación de la tuberculosis en España. En: Instituto de Salud Carlos III [en línea] [consultado el 07/06/2016]. Disponible en www.isciii.es/ISCIII/es/contenidos/fd-servicios-cientifico-tecnicos/fd-vigilancias-alertas/fd-enfermedades/TB_Informe_2013_CNE_9febrero2015.pdf
- Spelman D. Tuberculous lymphadenitis. En: UpToDate [en línea] [consultado el 07/06/2016]. Disponible en www.uptodate.com/contents/tuberculous-lymphadenitis
- Wright CA, Warren RM, Marais BJ. Fine needle aspiration biopsy: an undervalued diagnostic modality in paediatric mycobacterial disease. Int J Tuberc Lung Dis. 2009;13:1467-75.
- Rojas A, Lacruz H, Salinas P, de Rangel D, Hernández M. Adenitis tuberculosa inguinal. Reporte de un caso. Médula. 2006;15:37-40.




