Cuando las uñas se caen. La onicomadesis
Patricia Meseguer Yebraa, Carmen Meseguer Yebrab
aPediatra. CS de Tordoia. Tordoia. A Coruña. España.
bPediatra. Servicio de Dermatología. Hospital Virgen de la Concha. Complejo Asistencial de Zamora. Zamora. España.
Correspondencia: P Meseguer. Correo electrónico: patricia.meseguer.yerbra@sergas.es
Cómo citar este artículo: Meseguer Yebra P, Meseguer Yebra C. Cuando las uñas se caen. La onicomadesis. Rev Pediatr Aten Primaria. 2013;15:161.e67-e70.
Publicado en Internet: 21-06-2013 - Número de visitas: 3571920
Resumen
El desprendimiento completo de la uña (onicomadesis) es poco frecuente en la infancia y produce alarma entre los familiares y cuidadores de los niños. Puede deberse a una gran variedad de patologías locales y sistémicas o aparecer tras la exposición a determinados fármacos, aunque la mayoría de los casos son idiopáticos. Presentamos dos casos de onicomadesis con distintos factores desencadenantes. En ambos, las alteraciones ungueales se resolvieron espontáneamente en pocas semanas.
Palabras clave
● Enfermedad boca-mano-pie ● Líneas de Beau ● Onicomadesis ● Paroniquia ● UñaINTRODUCCIÓN
La onicomadesis consiste en la separación o el despegamiento indoloro y sin inflamación de la lámina del lecho ungueal en la zona proximal, apareciendo por debajo una uña nueva. Puede afectar tanto a las uñas de los dedos de las manos como a las de los pies. Las líneas de Beau son surcos/estrías transversales en la uña que van desde un pliegue lateral a otro, resultado de la interrupción temporal en la formación de la placa ungueal1,2. Podemos decir que la onicomadesis representa su forma extrema: el agente causal actúa durante más tiempo ocasionando la afectación de todo el espesor de la placa ungueal y su consecuente separación del lecho ungueal.
Presentamos dos casos de onicomadesis de diferente etiología.
CASOS CLÍNICOS
Caso 1
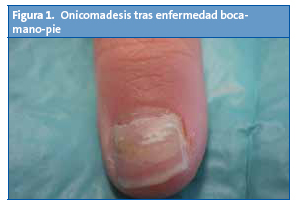
Niño de dos años y medio que presentó exantema vesiculopustuloso en manos y pies de predominio palmoplantar, que clínicamente resultó compatible con una enfermedad boca-mano-pie (EBMP). Cinco semanas después acudió a la consulta al apreciar despegamiento de la porción proximal de la lámina ungueal de la uña del primer dedo de la mano derecha y segundo dedo de la mano izquierda. En la imagen del primer dedo se aprecia dicho despegamiento, con presencia de áreas amarillentas y blanquecinas (leuconiquia) (Fig. 1). No existía antecedente de traumatismo o de inflamación periungueal (paroniquia).
Caso 2
Paciente de diez años que acudió a consulta por apreciar cambios en la primera uña del pie izquierdo. En la exploración se apreció una lámina ungueal distal engrosada y de coloración amarillenta que parecía estar siendo reemplazada en su parte proximal por una nueva de aspecto normal (Fig. 2).
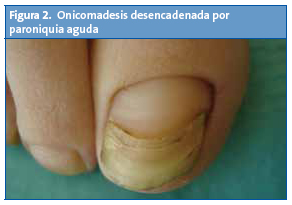
En la anamnesis, los padres refirieron que unas semanas antes la niña había presentado inflamación periungueal (paroniquia), de etiología no claramente filiada y que se había resuelto con tratamiento antibiótico tópico.
DISCUSIÓN
La detención total o parcial en el crecimiento de las uñas no es un hecho frecuente en la infancia, por lo que produce alarma entre los familiares y cuidadores de los niños.
Las causas se pueden resumir en causas locales, como la paroniquia aguda y el trauma local3; causas sistémicas que ocasionan un estrés agudo, como la desnutrición, las toxicodermias o las reagudizaciones de enfermedades sistémicas graves; y algunas entidades dermatológicas y no dermatológicas. Entre estas últimas se incluyen la enfermedad de Kawasaki, la escarlatina, la EBMP4-7, la trombocitopenia, ciertas alteraciones neurológicas y el lupus eritematoso sistémico, entre otras. Algunos de los fármacos relacionados son determinados antibióticos (penicilina, cloxacilina, azitromicina), los retinoides, el litio, los anticonvulsivantes y los fármacos citotóxicos. Existen formas familiares que siguen un patrón de herencia dominante y se ha descrito la onicomadesis congénita, posiblemente en relación con el estrés del parto8. A pesar de la existencia de múltiples posibles factores desencadenantes, exceptuando las formas hereditarias y las que acompañan a enfermedades sistémicas graves, la mayoría de los casos se consideran idiopáticos.
El primer caso presentado se debió a un cuadro infeccioso vírico típico de la infancia, la EBMP. Clínicamente cursa con un exantema vesicular en palmas y plantas y rash maculopapular, asociado a estomatitis vesicular con o sin fiebre. La mayoría de los casos se deben a Coxsackie A16 (CVA16), pero también se pueden deber a enterovirus 71, virus Coxsackie A5, 7, 9 y 10, y virus Coxsackie B2 y 5. Es altamente contagiosa y presenta mayor incidencia a finales del verano y a principios de otoño. Se suele resolver de forma espontánea pasados 5-7 días, siendo raras las complicaciones.
En los últimos años se ha descrito la asociación de la onicomadesis con la EBMP. Clementz4 hizo referencia a ello por primera vez en el año 2000 en cinco niños de entre 22 meses y 4 años de edad que residían en el área metropolitana de Chicago. En cuanto a nuestro país, en el año 2008 se presentó una epidemia de 311 casos en el área metropolitana y en la ciudad de Valencia. Aproximadamente la mitad de los afectados habían sido diagnosticados de EBMP en los 30 días previos, y en 52 pacientes los anticuerpos IgG frente a Coxsackie fueron positivos5. Posteriormente se publicó un estudio de los resultados epidemiológicos y etiológicos de este brote de onicomadesis, llegándose a la conclusión de que se asoció con una epidemia de EBMP causada fundamentalmente por Coxsackie A106. En el caso descrito, el antecedente de haber padecido EBMP cinco semanas antes es el que se relaciona con mayor probabilidad con la alteración ungueal, y permite descartar otras posibles causas de onicomadesis. La replicación viral podría dañar la matriz ungueal y producir una distrofia ungueal7.
En el segundo paciente, la causa fue una paroniquia aguda padecida semanas atrás. Consiste en una inflamación del tejido periungueal y clínicamente cursa con eritema, dolor y aumento de la temperatura local, asociado o no a contenido purulento. El agente causal más común es Staphyloccocus aureus, aunque también puede deberse a causas virales (panadizo herpético) o fúngicas (paroniquia candidiásica). El tratamiento se basa en la administración de medicación orientada al agente etiológico, siendo en ocasiones necesaria la incisión directa para drenar la colección purulenta, o la avulsión proximal parcial. En los casos en que la infección bacteriana sea leve, los antibióticos tópicos pueden ser suficientes9,10.
El diagnóstico de la onicomadesis es clínico, por lo que cobra especial importancia la realización de una anamnesis dirigida a las causas antes descritas. Solo se precisan pruebas complementarias en caso de que se sospeche alguna causa sistémica o un agente infeccioso local.
No es necesario ningún tratamiento específico en las uñas, aparte de mantener la zona limpia y evitar nuevos traumatismos. Se resuelve al cesar el agente desencadenante, salvo en el caso de que haya un daño permanente en la matriz ungueal, lo que ocasionará una distrofia permanente en la nueva lámina ungueal. En todos los casos presentados se produjo recuperación de las uñas ad integrum en un periodo de tiempo que osciló entre las 6 y las 12 semanas.
La anamnesis retrospectiva tiene un particular interés en esta entidad, especialmente cuando se produce una caída epidémica de las uñas, como ha ocurrido recientemente en España en relación con la EBMP. Un diagnóstico correcto es fundamental, pues nos va a permitir dar una información adecuada, al mismo tiempo que disminuimos la natural preocupación de padres y cuidadores.
CONFLICTO DE INTERESES
Las autoras declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
ABREVIATURAS: EBMP: enfermedad boca-mano-pie.
BIBLIOGRAFÍA
- Hernández A. La piel del recién nacido. En: Torrelo A (ed.). Dermatología en Pediatría General. Madrid: Grupo Aula Médica; 2007. p. 15-38.
- Barán R, Tosti A. Nails. En: Freedberg IM, Eisen AZ, Wolff K (eds.). Fitzpatrick’s dermatology in general medicine, 5th ed. New York: McGraw-Hill; 1999. p. 572-8.
- Bodman MA. Nail dystrophies. Clin Podiatr Med Surg. 2004;21:663-87.
- Clementz GC, Mancini AJ. Nail matrix arrest following hand-foot-mouth disease: A report of five children. Pediatr Dermatol. 2000;17:7-11.
- Salazar A, Febrer I, Guiral S, Gobernado M, Pujol C, Roig J. Onychomadesis outbreak in Valencia, Spain, June 2008. Euro Surveill. 2008;13(27).
- Davia JL, Bel PH, Ninet VZ, Bracho MA, González-Candelas F, Salazar A, et al. Onychomadesis outbreak in Valencia, Spain associated with hand, foot, and mouth disease caused by enteroviruses. Pediatr Dermatol. 2011;28(1):1-5.
- Osterback R, Vuorinen T, Linna M, Susi P, Hyypiä T, Waris M. Cosackie A6 and hand, foot, and mouth disease, Finland. Emerg Infect Dis. 2009;15(9):1485-8.
- Parmar B, Lyon C. Neonatal onychomadesis. Pediatr Dermatol. 2010;27(1):115. Erratum in: Pediatr Dermatol. 2010;27(2):221.
- Bertrand R, Josette A. Nail Disorders in children. Diagnosis and management. Am J Clin Dertamology. 2011;12(2):101-12.
- Peyrí Rey J. Alteraciones de las uñas. Protocolos de Dermatología 2007 [en línea] [consultado el 02/01/2013]. Disponible en www.aeped.es/sites/default/files/documentos/unas.pdf





